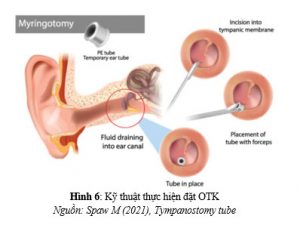
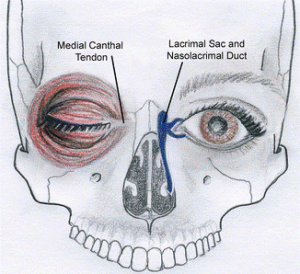
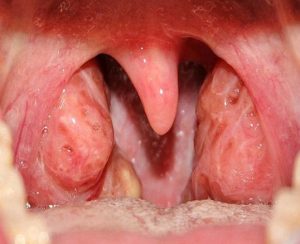
I. Nguyên nhân:
Ở các nước công nghiệp phát triển áp xe não do tai hầu như không gặp. Ở nước ta hiện nay áp xe não là một biến chứng hay gặp, tỉ lệ áp xe tiểu não bằng áp xe đại não (trái lại, ở các nước áp xe đại não nhiều hơn áp xe tiểu não). Theo thống kê Viện Tai Mũi Họng Trung ương từ 1969-1975 có 206 áp xe não trong đó áp xe đại não là 104 ca, áp xe tiểu não là 102 ca. Áp xe đại não có nhiều nguyên nhân, nhưng do tai chiếm 50%, còn áp xe tiểu não thì hầu hết là do tai. Ở nước ta thường gặp biến chứng này do viêm tai xương chũm hồi viêm, viêm tai xương chũm cấp tính gặp ít bị hơn.
II. Bệnh sinh: Nhiễm trùng từ tai lên não:
- Từ niêm mạc tai, xương chũm đến màng não cứng qua con đường viêm xương, cholesteatoma, huỷ họai xương, qua đường mạch máu của các khe hở tự nhiên.
- Từ màng não cứng vào chất não có thể biểu hiện bằng:
- Áp xe ngoài màng cứng.
- Thủng màng não rồi vào chất não, đi theo con đường mạch máu vào não.
- Áp xe tiểu não có thể bắt nguồn từ hai nguồn là viêm mê nhĩ và viêm tĩnh mạch bên.
III. Bệnh lí giải phẫu:
- Hướng tiến triển của ổ áp xe có thể đi từ nông vào sâu hoặc ngược lại từ trong ra ngoài rồi vỡ ra màng não.
- Về khối lượng có thể to hoặc nhỏ, có thể 1 ổ hoặc nhiều ổ, áp xe thường thấy cùng bên với tai bị viêm, có khi ở bên đối diện.
- Tiến triển của ổ áp xe qua các giai đoạn :
- Tắc mạch.
- Viêm phù nề.
- Hoại tử thành mủ.
- Cuối cùng là sự hình thành mủ.
Đối với áp xe não do tai chúng ta thường gặp ở thời kỳ phù nề và hoại tử, rất ít khi chúng ta gặp ở giai đoạn có vỏ.
Vi trùng thường gặp là tụ cầu, liên cầu, phế cầu, có khi chúng ta gặp cả vi trùng yếm khí.
IV. Lâm sàng: Giai đoạn đầu rất ít khi để ý tới:
1. Giai đoạn tiềm tàng: Nhức đầu là quan trọng nhất, lúc đầu nhức nhẹ, sau liên tục, nhức 1/2 đầu nơi khu trú của ổ áp xe, uống thuốc giảm đau không đỡ. Kèm theo một viêm tai xương chũm mãn tính hồi viêm.
2. Giai đoạn rõ rệt: Tập trung vào 3 hội chứng lớn (tập chứng Bergmann).
- Hội chứng tăng áp lực nội sọ:
- Nhức đầu là một triệu chứng quan trọng, bao giờ cũng có. Nhức đầu ở các mức độ khác nhau, nhức căng tức ở trong đầu, đau dữ dội và ngày càng tăng lên, đau khu trú một bên đầu hay chỉ đau vùng chẩm. Bệnh nhân kêu rên, vẻ mặt lo sợ, thỉnh thoảng lấy tay đập vào đầu. Đôi khi đau rất khu trú, thày thuốc có thể lấy tay ấn tìm các điểm đau ở trên đầu.
- Tinh thần chậm chạp, trì trệ, ngày càng đờ đẫn, mồm nói lảm nhảm, không buồn tiếp xúc với người khác, không phối hợp với thày thuốc để khám.
- Mạch chậm và không đều, đôi khi có mạch nhanh và không đều.
- Phù nề gai mắt: Đầu tiên là cảm giác nhìn mờ, khi soi đáy mắt ta thấy phù nề gai mắt ở một bên hoặc hai bên, nhưng triệu chứng này không phải lúc nào cũng có. Thống kê cho thấy triệu chứng này gặp 50% trong áp xe đại não và 70% trong áp xe tiểu não.
- Nôn tự nhiên.
- Động mặt tự phát, lúc có lúc không, đánh về bên bệnh hoặc luôn đổi hướng.
- Đi lại loạng choạng có khi chóng mặt.
- Hội chứng nhiễm trùng: Sốt thường không cao, nhưng có khi sốt cao, bạch cầu trong máu tăng cao, nhất là loại đa nhân trung tính, gày sút rất nhanh, nhất là trong áp xe tiểu não, các triệu chứng trên đi song song với viêm tai xương chũm mạn tính hồi viêm.
- Hội chứng thần kinh khu trú: Hội chứng này thường xuất hiện muộn đôi khi không có, nếu có rất có giá trị.
- Áp xe đại não: Liệt nửa người bên đối diện, liệt vận động nhãn cầu, co giật từng phần hoặc toàn bộ, mất ngôn ngữ, bán manh.
- Áp xe tiểu não: Về lí thuyết triệu chứng rất phong phú, nhưng trên thực tế lâm sàng rất nghèo nàn và thường không rõ rệt, có khi xuất hiện một vài triệu chứng trong thời gian ngắn, rồi thay đổi. Các triệu chứng thường khu trú cùng bên với bên tiểu não có áp xe
- Ø Những rối loạn cử động: di động loạng choạng, hay ngã về phía sau, hoặc lúc ngã về bên này, lúc về bên kia.
- Ø Những rối loạn động tác chủ động :
+ Tay run khi cử động.
+ Quá tầm, rối tầm.
+ Mất liên vận, đồng vận.
- Ø Những rối loạn động tác bị động:
+ Giảm trương lực cơ cùng bên.
+ Rối loạn về hành tuỷ.
+ Rối loạn thở, nói ú ớ, khó nuốt, đồng tử giãn, mất phản xạ giác mạc...
+ Động mắt tự đánh về bên bệnh
V. Tiến triển và tiên lượng:
- Áp xe não, nếu không được điều trị dẫn đến chết, còn tự vỡ ra ngoài để khỏi thì vô cùng hiếm gặp. Nếu vỡ ra thì đục qua trần sào bào, thượng nhĩ rồi mủ tràn ngập ống tai ngoài.
Tiến triển nhanh1-2 tuần, hoặc kéo dài 1-2 năm
- Tiên lượng tốt nếu áp xe khu trú, có vỏ bọc, loại toả lan hoặc nhiều ổ áp xe tiên lượng xấu.
- Di chứng còn lại của áp xe não do tai: đau đầu, động kinh, ù tai, nghe kém, có những cơn giật, nhìn mờ, không nói được.
- Vấn đề tái phát của áp xe não: Bệnh nhân áp xe não cần theo dõi suốt đời. Nhiều trường hợp được chữa khỏi hẳn, nhưng cũng có một số trường hợp tái phát ngay từ khi còn đang nằm viện, khi mới ra viện được một vài tuần hay 1 tháng. Cũng có một số trường hợp sau một thời gian dài mới tái phát, sau 1 năm, 2 năm, 10 năm sau hoặc 20-30 năm.
VI. Chẩn đoán:
- Chẩn đoán xác định:
- Dựa vào triệu chứng lâm sàng: Có viêm tai xương chũm mạn tính hồi viêm, có triệu chứng của tập chứng Bergmann.
- Xét nghiệm :
+ Công thức máu
+ Chọc nước não tuỷ, cần hết sức cẩn thận
+ Soi đáy mắt
+ Chụp XQ: Tư thế Schuller, Sọ thẳng và nghiêng, Chụp não thất có chuẩn bị, Chụp mạch máu não, Chụp cắt lớp có máy tính (C.T.Scan).
+ Ghi điện não.
+ Siêu âm chẩn đoán.
+ Phóng xạ đồ.
- Chẩn đoán phân biệt:
- Sũng nước não thất: xuất hiện từng cơn.
- Viêm não loang không mủ: nhiệt độ cao, mê sảng, tê liệt, lên cơn giật
- U não: tiến triển chậm
- Urê huyết cao gây phù nề não: thử urê máu.
- Hysteria.
Ngày nay khi ta đã có C.T.Scan thì việc chẩn đoán phân biệt bệnh nhân trên đã trở nên đơn giản hơn. Tuy vậy do trang thiết bị còn thiếu, nên không phải nơi nào cũng có để làm việc. Do đó nắm chắc các diễn biến lâm sàng rất quan trọng trong chẩn đoán, theo dõi và điều trị.
VII. Điều trị : Trước khi vào phần điều trị áp xe não do tai cần lưu ý rằng áp xe não do tai thường là áp xe cấp tính, ít khi ở giai đoạn có vỏ và thường ở giai đoạn phù nề và ứ mủ. Nó là một cấp cứu, cần được can thiệp sớm.
1. Mục đích của điều trị:
- Loại ổ viêm tai xương chũm.
- Giảm áp lực trong não, chống phù nề.
- Làm thoát mủ ra ngoài bằng dẫn lưu.
- Chống nhiễm trùng.
- Nâng cao thể trạng.
2. Phương pháp điều trị cụ thể:
- Điều trị ngoại khoa: Mổ tiệt căn xương chũm, bộc lộ đại não hoặc tiểu não chọc dò và dẫn lưu áp xe. Sau nhiều năm nghiên cứu và rút kinh nghiệm người ta thấy phương pháp dẫn lưu áp xe ra ngoài đem lại kết quả cao nhất, kể cả lúc áp xe đã hình thành vỏ.
- Điều trị nội khoa :
- Chống phù não:
Huyết thanh ngọt ưu trương hoặc Dextran 20-40 % nhỏ giọt tĩnh mạch.
Urê 30% từ 1-1/5g/1kg cơ thể trong 24 giờ, chống chỉ định với người suy thận.
Manitol 20 % cho từ 1-1/5 g/1kg cơ thể trong 24 giờ.
Glyceron hay Glycerin: cho uống 1-1,5g/1kg cơ thể, sau 4 giờ cho 1g/1kg cơ thể, sau đó cứ 3-4 giờ cho uống một lần.
Magiê sunfat 15-25 %, tiêm tĩnh mạch, ngày tiêm 3-4 lần, tổng liều 1-1,7ml/1kg
- Corticoide.
- Kháng sinh: Sử dụng kháng sinh liều cao và phối hợp, nhất là các loại kháng sinh mới, có tác dụng mạnh. Ngày nay sau nhiều nghiên cứu người ta thấy dùng từ 1-2 loại kháng sinh kết hợp với klion (flagyl) vừa chống được vi trùng kị khí, vừa tăng hiệu lực của kháng sinh lên.
- Truyền dịch: Bồi phụ nước và điện giải, tính theo nhu cầu và cần làm điện giải đồ. Đảm bảo thăng bằng kiềm toan trong máu.
- Nuôi dưỡng bệnh nhân, săn sóc bệnh nhân hôn mê: hệ hô hấp, tuần hoàn, xương khớp, răng miệng, mắt, chống loét.
Lưu ý: mổ bệnh nhân áp xe não chỉ là một trong các khâu điều trị, cần phải lưu tâm trong nhiều mặt điều trị, mới đem lại kết quả tốt.
VIÊM MÀNG NÃO DO TAI
I. Đại cơng:
Là viêm hay phản ứng của màng não có liên quan đến chảy mủ tai. Đây là một biến chứng thờng gặp và nguy hiểm, tuy chúng ta đã có nhiều kháng sinh.
Cần phân biệt 2 loại lớn:
- Viêm màng não thật sự: Có triệu chứng lâm sàng và nớc não tuỷ có biến đổi rõ rệt.
- Viêm màng não sũng nớc (sũng nớc màng não).
- Từ ngày có kháng sinh, hình thái lâm sàng viêm màng não vô cùng phức tạp, tiên lợng và cách điều trị cũng có những biến đổi.
II. Lâm sàng:
A. Viêm màng não thật:
1. Nguyên nhân:
- Viêm tai có mủ nào cũng có thể gây biến chứng viêm màng não, nhng thờng chúng ta gặp trong đợt hồi viêm của viêm tai xơng chũm, nhất là viêm tai có Cholesteatoma.
- Viêm tai cấp tính cũng có thể gặp.
2. Bệnh sinh:
- Lan vào màng não bằng con đờng kế cận: viêm xơng ở trần sào bào, sào đạo, thợng nhĩ, phức đạo, mỏm xơng đá.
- Qua một biến chứng gián tiếp: viêm phức đạo, viêm tĩnh mạch bên, áp xe não.
- Do các lỗ có sẵn: Trần hòm nhĩ hở, hay có những lối thông của mạch máu, các vết rạn nứt của phẫu thuật hay sang chấn do tai nạn.
3. Giải phẫu bệnh lí:
- Viêm màng não toả lan nhiều khi rất rộng, cả vỏ não.
- Viêm màng não khu trú thành bọc.
4. Lâm sàng: Có hai thể:
- Viêm màng não nhiễm trùng toả lan.
- Viêm màng não không nhiễm trùng.
4.1. Viêm màng não nhiễm trùng: Đây là loại điển hình viêm màng não nhiễm trùng lan toả do viêm tai xơng chũm hồi viêm.
- Giai đoạn đầu: Bệnh nhân có viêm tai giữa cấp hoặc mạn tính hồi viêm, với các triệu chứng:
- Nhức đầu liên tục, sau hố mắt, ra sau gáy, ánh sáng và tiếng động làm cho nhức thêm.
- Nôn tự nhiên.
- Sốt 38-39 0C.
- Các triệu chứng thực thể nghèo nàn, cổ hơi cứng, cơ gáy đau, đôi khi có liệt thần kinh VI.
- Giai đoạn toàn phát:
- Tam chứng màng não: nhức đầu - nôn vọt - táo bón hay ỉa chảy.
- Những rối loạn thần kinh: Co cứng cơ, cứng gáy bằng triệu chứng Kernig (+), nghiến răng, mồm nhai tóp tép, nằm t thế cò súng.
+ Bại liệt chi, nhãn cầu.
+ Rối loạn phản xạ: các phản xạ gân xơng, da bụng đều tăng.
+ Tăng cảm giác đau.
+ Rối loạn vận mạch: Da lúc đỏ lúc tái, vạch màng não (+).
+ Rối loạn tâm thần: đờ đẫn, ý thức u ám, mê sảng, la hét.
- Toàn thân:
+ Sốt cao rét run.
+ Mạch nhanh có lúc chậm.
+ Huyết áp cao, nhịp thở không đều.
+ Nớc tiểu ít có albumin.
+ Bạch cầu trong máu tăng cao.
- Chọc dò tuỷ sống thấy:
+ Áp lực cao.
+ Tế bào, albumin tăng cao, đờng giảm.
+ Có thể có vi trùng, nên chọc tuỷ sống nhiều lần.
- Giai đoạn cuối: Sau 1-2 tuần bệnh nhân lịm đần, ít kêu la, nôn ít, liệt họng, rối loạn nhịp thở tay bắt chuồn chuồn. Hôn mê rồi tử vong.
- Các thể lâm sàng của viêm màng não:
- Xếp theo nguyên nhân:
+ Viêm màng não do viêm phức đạo, có triệu chứng viêm phức đạo.
+ Viêm màng não do viêm tĩnh mạch bên: nhức đầu tăng, sốt cao dao động, cần chọc dịch não tuỷ.
+ Viêm màng não do áp xe não vỡ ra rất hiếm, vỡ vào não thất: đột ngột, mê man, sốt 400 co quắp, co giật.
+ Viêm màng não do viêm mỏm xơng đá: có hội chứng Gradenigo, đau và sng ở mắt.
+ Viêm màng não sau chấn thơng: do thủ thuật hoặc do chấn thơng.
- Theo tiến triển:
+ Thể thậm cấp tính chết rất nhanh.
+ Thể kéo dài lúc, tăng lúc giảm, bị đi bị lại. Sau suy kiệt và tử vong.
- Thể giải phẫu:
+ Khu trú: Ở hố não sau rất nguy hiểm.Hố não giữa: tiến triển kéo dài.
+ Khu trú chậm: dẫn đến viêm màng não mủ.
- Theo thể tạng:
+ Hài nhi: tiến triển rất nhanh, nhiệt độ cao, vài lần dãy dụa, co giật, 2-3 ngày sau sẽ chêt.
+ Ngời già: âm ỉ, mê sảng, đột nhiên tử vong.
+ Ngời lao: viêm màng não tạp khuẩn trên một tai lao (tai lao rất ít khi viêm màng não lao).
+ Ngời đái đờng : rất ít triệu chứng, chóng chết.
4.2. Viêm màng não vô trùng: do phản ứng màng não ở cạnh một cơ quan bị viêm, vi trùng cha xâm nhập vào khoảng giữa các màng não.
- Nguyên nhân:
- Viêm tai giữa mủ hoặc viêm tai xơng chũm hồi viêm.
- Viêm tắc tĩnh mạch bên.
- Áp xe ngoài màng cứng.
- Áp xe trong não.
- Viêm phức đạo.
- Lâm sàng:
- Bị triệu chứng của biến chứng che lấp, các triệu chứng vừa nhẹ vừa thiếu, bắt đầu ít đột ngột, triệu chứng màng não ít rõ rệt.
- Nớc não tuỷ: trong hay đục nhng không có vi trùng. Áp lực hơi cao, tế bào tăng ít lympho, albumin nhiều, không có vi trùng.
B. Viêm màng não sũng nớc: Đặc điểm là tăng áp lực dịch não tuỷ, nhng thành phần hoá học và tế bào không thay đổi.
1. Đặc điểm:
- Thờng gặp ở bệnh nhân trẻ.
- Viêm tai giữa mãn tính.
- Có khi sau mổ tiệt căn sắp lành.
- Có khi cần phải làm thủ thuật cấp để làm giảm áp lực.
2. Các thể lâm sàng:
- Thể loang ngoài màng nhện.
- Thể cấp tính: tăng áp lực rất nhanh, bất tỉnh rồi chết. Nếu làm thủ thuật giảm áp lực sẽ cứu sống bệnh nhân.
- Kéo dài tái đi tái lại: nhức đầu, trì trệ, mạch chậm, phù gai mắt.
- Nớc não tuỷ trong, áp lực tăng, hút hoặc rạch màng não.
- Thể não thất: thờng là phải chọc não thất.
- Thể khu trú:
- Vùng thái dơng: hiếm gặp.
- Hố não sau: giống áp xe tiểu não.
III. Tiên lợng: Tuỳ theo.
- Có vi trùng: nặng.
- Căn cứ vào sốt cao, mê sảng, tay bắt chuồn chuồn, tiên lợng nặng. Có kèm theo áp xe não tiên lợng rất nặng.
IV. Điều trị:
1. Điều trị ngoại khoa:
- Phẫu thuật loại trừ ổ viêm: mổ tiệt căn xơng chũm, nếu có viêm mê đạo cần phải khoét mê đạo.
- Trong trờng hợp sũng nớc não thất hay khu trú ở hố sau làm thủ thuật lấy bớt nớc não tuỷ.
2. Nội khoa:
- Kháng sinh sulfamide.
- Vấn đề cho thuốc vào dịch não tuỷ: Rút bớt nớc não tuỷ 10-20ml, tiêm vào 2-5 ml dung dịch penicillin (1 ml khoảng 5000 đơn vị).
BIẾN CHỨNG VIÊM TĨNH MẠCH DO TAI
Những biến chứng tĩnh mạch do viêm tai xơng chũm có thể gặp ở các tĩnh mạch sau:
- Tĩnh mạch bên hay gặp nhất.
- Tĩnh mạch dọc trên.
- Xoang tĩnh mạch hang.
- Tĩnh mạch thoát.
Trong các loại này tĩnh mạch bên là hay bị nhất và nó là biến chứng thờng gặp của viêm tai xơng chũm.
Vì :
- Tĩnh mạch bên có đờng kính lớn.
- Có đờng đi ngoằn ngoèo.
- Tốc độ chảy của dòng máu chậm.
I. Nguyên nhân: Thờng là do viêm tai xơng chũm cấp tính hoặc viêm tai xơng chũm mạn tính, nhất là viêm tai xơng chũm mạn tính hồi viêm có Cholesteatoma có thể do phẫu thuật gây ra.
Bệnh có thể lan vào tĩnh mạch bằng con đờng trực tiếp: viêm xơng rồi lan trực tiếp vào tĩnh mạch hoặc có thể vi trùng xâm nhập bằng đờng máu rồi vào tĩnh mạch bên.
II. Giải phẫu bệnh lí:
- Viêm ngoài tĩnh mạch hay xơng của màng tĩnh mạch bên bị viêm. Mặt ngoài của tĩnh mạch bị sù sì, hoặc có giả mạc trắng. Có khi có áp xe ở giữa màng xơng và thành tĩnh mạch.
- Viêm tĩnh mạch: Trong đó chúng ta có thể thấy:
- Viêm thành tĩnh mạch: thành tĩnh mạch bị dày lên, loại này ít gây nhiễm trùng huyết.
- Viêm nội tĩnh mạch: những cục máu nghẽn nằm ở trong lòng tĩnh mạch làm cho máu lu thông khó khăn hoặc bịt tắc hoàn toàn.
+ Có thể bám vào thành tĩnh mạch, cha gây tắc hoàn toàn.
+ Có thể gây tắc hoàn toàn ở đoạn xơng chũm. Cục máu tắc có thể lên trên đến ngã t Herophille hoặc xuống vịnh cảnh và tĩnh mạch cảnh trong.
- Nhiễm trùng ở máu không tắc tĩnh mạch: vi trùng vợt qua thành huyết quản mà không gây ra cục máu tắc.
III. Lâm sàng:
A/ Viêm ngoài tĩnh mạch (hay viêm quanh tĩnh mạch): Triệu chứng rất ít, có khi trên bàn phẫu thuật mới phát hiện ra. Có thể có một vài triệu chứng: nhức đầu sau gáy, bờ sau xơng chũm bị đau.
- Nếu xung quanh tĩnh mạch thành áp xe có triệu chứng của tăng áp sọ nhẹ vì đè vào màng não.
- Nếu lan xuống vịnh cảnh gây liệt dây XI, X ,XI , XII.
- Tĩnh mạch thoát: Nề vùng sau xơng chũm.
B. Viêm trong tĩnh mạch hay viêm tắc tĩnh mạch :
1. Thể điển hình có nhiễm trùng máu:
- Giai đoạn đầu: bệnh nhân có viêm tai xơng chũm mạn tính hồi viêm, đột nhiên có những cơn sốt cao rét run. Có khi ớn lạnh, rùng mình nhức đầu.
- Giai đoạn toàn phát: Sốt cao giao động, có những cơn rét run tái diễn, bảng nhiệt độ có hình tháp chuông. Mạch cũng lúc nhanh lúc chậm theo với nhiệt độ. Bệnh nhân có bộ mặt nhiễm trùng rõ rệt: môi khô, lỡi bẩn, mặt xám.
- Khám thực thể:
+ Ân bờ sau xơng chũm bệnh nhân đau điếng.
+ Da vùng tĩnh mạch thoát bị phù nề.
+ Có khi bệnh nhân quay cổ khó khăn.
+ Hạch máng cảnh sng và đau.
- Cận lâm sàng:
+ Công thức máu: bạch cầu tăng, đa nhân tăng.
+ Cấy máu có thể thấy vi trùng
+ Chọc nớc não tuỷ:
Làm Queckenatedt: đè bên lành áp lực tăng, đè bên bệnh áp lực không tăng.
Thành phần nớc não tuỷ thay đổi nhẹ
+ Chụp Schuller: xơng chũm mờ có thể có Cholesteatoma hoặc bờ tĩnh mạch bên không đều.
2. Thể khu trú, tiềm tàng co tắc, không có nhiễm trùng huyết: Tuỳ theo cục máu tắc ở chỗ nào mà có dấu hiệu riêng.
- Nếu cục máu ở tĩnh mạch bên: Bờ sau xơng chũm bị nề sng và ấn vào bệnh nhân đau.
- Nếu khu trú ở vịnh cảnh:
- Mỏm chũm bị sng phồng.
- Liệt thần kinh IX , X , XI và XII.
+ Liệt thần kinh IX: Dấu hiệu kéo màn.
Rối loạn nuốt chất rắn.
Rối loạn cảm giác nuốt 1/3 sau lỡi.
+ Liệt thần kinh X: Rối loạn cảm giác 1/2 buồm hàm.
Rối loạn xuất tiết nớc bọt.
Rối loạn nhịp thở.
+ Liệt thần kinh XI:
Nghành trong: liệt 1/2 buồm hàm và thanh quản, mạch nhanh
Nghành ngoài: liệt cơ thang và cơ ức đòn chũm.
+ Liệt thần kinh XII: Liệt nửa lỡi
- Khu trú ở tĩnh mạch cảnh trong: Bệnh nhân nghẹo cổ sang 1 bên đau và sng.
- Khu trú ở tĩnh mạch khác:
- Tĩnh mạch thoát: Bờ sau xơng chũm bị sng.
- Tĩnh mạch xoang hang:
+ Sng vù mí mắt.
+ Mắt lồi, hoặc có mủ ở hốc mắt.
+ Mù mắt, liệt cơ thẳng ngoài.
+ Đau nhức thần kinh hàm trên.
+ Giãn tĩnh mạch vùng trán.
- Tĩnh mạch dọc trên: Có triệu chứng tăng áp lực nội sọ, chảy máu cam, giãn tĩnh mạch vùng trán
IV. Diễn biến:
- Cục máu đông có thể di chuyển đi các nơi gây: nhiễm trùng huyết, áp xe phổi, gan, thận.
- Áp xe tiểu não.
- Viêm màng não.
V. Chẩn đoán:
- Dấu hiệu lâm sàng.
- NP Queskenstedt (+).
- Thử nớc não tuỷ.
- Thử máu và cấy máu.
VI. Điều trị:
1. Điều trị ngọai khoa:
- Mổ tiệt căn xơng chũm.
- Bộc lộ tĩnh mạch bên cho đến phần lành.
- Nếu tĩnh mạch bên bên trong có áp xe ta mở áp xe ra.
- Đặt vấn đề thắt tĩnh mạch cảnh trong: sau mổ 3-4 ngày vẫn còn sốt.
- Ngày nay ngời ta ít làm phẫu thuật Grunert
2. Điều trị mội khoa:
- Chống nhiễm trùng bằng kháng sinh liều cao và phối hợp.
- Nâng cao thể trạng: trợ tim, vitamin, có khi phải truyền máu.
- Thuốc chống đông đối với viêm tắc tĩnh mạch bên không có kết quả.
VII. Phòng bệnh:
- Tích cực điều trị viêm tai giữa hoặc viêm tai xơng chũm.
- Cần chẩn đoán sớm và sử trí sớm đối với những viêm TXC hồi viêm.
LIỆT MẶT DO VIÊM TAI XƯƠNG CHŨM
I. Đại cơng: Dây thần kinh số VII tức là dây thần kinh mặt, có tầm quan trọng to lớn vì chức năng vận động tất cả các cơ ở mặt và sự phát triển phẫu thuật trong những thập niên gần đây. Nó có thể liệt ở nhiều vị trí khác nhau, từ các nhân ở não, trong xơng thái dơng, ở tuyến mang tai, vùng cổ và vùng mặt.
Dây thần kinh VII là dây thần kinh vận động nhng các nhánh thần kinh giác quan và tiết dịch đi theo nó trên chặng đờng dài. Nó gồm khoảng 10.000 sợi thần kinh, mỗi sợi đều có bao mýelin, khẩu kính 8-10 micron, khoảng 1/4 số sợi đạt tới 12-16 micron, sợi của dây VII bis chỉ dới 8 micron. Các thử nghiệm về chức năng giác quan và tiết dịch có tác dụng xác định vị trí của tổn thơng. Tổng hợp các kết quả định tính và định lợng về chức năng vận động, giác quan, tiết dịch cung cấp cho ta thông tin có giá trị để xử lí đúng đắn.
Ngoài ra do dây VII nằm cạnh dây VIII ở ống tai trong (bao gồm dây tiền đình và dây ốc tai), nên lúc cần thiết phải làm thêm các thử nghiệm về chức năng tiền đình và thính giác.
Chụp XQ là cần thiết, tuỳ vị trí trong sọ, trong xơng thái dơng, ngoài sọ... mà áp dụng các t thế khác nhau.
Liệt ngoại biên thờng gặp hơn và thờng nhất là do thơng tổn ở trong thái dơng . vì dây VII đi qua xơng thái dơng một đoạn dài và rối rắm nên liệt dây VII trớc hết là do bệnh tai và là vấn đề của khoa Tai
II. Giải phẫu và sinh lý dây thần kinh VII.
- Nhân dây VII ở cầu não, nhân này nối với vỏ não bằng bó tháp đôi bên (Phần chính chức năng, vận động tự chủ các cơ mặt đối bên) và bó tháp cùng bên (phần phụ, chức năng, vận động 3 cơ: cơ trán, cơ vòng mi và cơ nhăn mày) ngoài ra còn có các đờng ngoài bó tháp (chức năng, vận động không tự chủ nh chớp mắt trong phản xạ ánh sáng, xúc giác mi mắt, phản xạ âm học cơ bàn đạp).
- Thân dây VII xuất phát từ nhân và nhận thêm nhánh vận động của nhân dới lỡi (hypoglossal nucleus) cho cơ vòng môi các nhánh tiết dịch (nớc mắt, nớc bọt) nhánh xúc giác và vị giác. Nh vậy dây VII gồm 4 phần: 2 phần ly tâm (vận động và tiết dịch), 2 phần hớng tâm (xúc giác và vị giác) tạo nên dây VII còn gọi là dây trung gian hay dây Wrisberg, dây VII bis.
- Thân dây VII cùng với dây VII' đi vào ống tai trong, có dây VIII (bao gồm cả dây ốc tai và dây tiền đình). Ra khỏi ống tai trong dây VII đi vào cống Fallope trong xơng đá. Đoạn một gặp hạch gối (ở đây gặp dây đá nông lớn chi phối tiết nớc mắt), đoạn 2 đi ngang hòm nhĩ, qua khuỷu đến đoạn 3, ở đoạn này xuất phát dây thần kinh cơ bàn đạp và dây thừng nhĩ (phụ trách vị giác 2/3 trớc lỡi và tiết nớc bọt của tuyến dới hàm và dới lỡi).
- Dây VII rời lỗ châm chũm khoảng hơn 1cm thì đi vào giữa khu tuyến mang tai, ở đây phân chia thành nhánh trên và nhánh dới với nhiều cách phân nhánh khác nhau để chi phối tất cả các cơ vùng mặt.
III . Phân chặng các loại tổn thơng dây VII.
Ngời ta có thể phân chia dây VII ra làm 8 chặng mỗi chặng có những đặc điểm bệnh lí và biểu hiện riêng biệt.
1. Bệnh lí ở chặng I (trên nhân).
- Liệt nửa mặt phần dới, rõ rệt với các vận động tự chủ đối với 3 cơ: (cơ trán, cơ vòng mi, cơ nhăn mày), bên liệt vận động tự chủ vẫn bình thờng, nghĩa là mắt vẫn nhắm kín, có thể nhăn da trán hay cau mày.
- Đáp ứng cơ mặt với các xúc cảm vẫn bình thờng.
- Phản xạ chớp mắt và cơ bàn đạp vẫn còn.
- Chức năng cơ vòng môi vẫn bình thờng. Ngời bệnh có thể phát âm bình thờng các âm môi "B", "P".
- Tiết nớc mắt và vị giác bình thờng
2. Bệnh lí ở chặng II (nhân-tức là vùng cầu não): Liệt mặt kiểu ngoại biên nhng thờng đi kèm các dấu hiệu bệnh lí thần kinh hành-cầu não, điển hình nhất là hội chứng Millart- Gubler tức là liệt nửa ngời giao bên, liệt mặt toàn phần bên tổn thơng và liệt nửa ngời phía bên kia. Có khi thêm lác mắt trong và rối loạn tiền đình. Thờng là bệnh lí mạch máu, khối u, bệnh bại liệt trẻ em, biến chuyển bấp bênh, có khi phục hồi hoàn toàn sau vài tuần không để lại di chứng.
3. Bệnh lí ở chặng III (trên hạch gối): Tổn thơng dới nhân dù là ở góc câu-tiểu não hay ở trong xơng đá-trên hạch gối cũng có những biểu hiện chung nh sau: tiết nớc mắt và nớc bọt có thể giảm. Vị giác có hoặc không thay đổi vì sự phân bố các sợi thần kinh của thừng nhĩ rất đa dạng. Các cơ mặt, kể cả các cơ trán đều bị liệt. Bệnh tích ở góc cầu-tiểu não thờng hay lan đến hai dây sọ não lân cận là dây VII hoặc dây V.
4. Bệnh tích ở chặng IV (hạch gối): Dây đá nông lớn tách rời thân dây VII ở hạch gối và cho các nhánh qua hạch bớm-khẩu cái rồi đi tới tuyến nớc mắt. Nghiệm pháp Shirmer cho thấy giảm tiết nớc mắt.
5. Bệnh tích chặng V (trên nhánh bàn đạp): tức là đoạn đi qua hòm nhĩ. Cơ bàn đạp phản xạ đáp ứng với các nguồn kích thích âm thanh quá mạnh, để bảo vệ tai trong, bình thờng phản xạ này xảy ra đồng thời cả hai bên. Mất phản xạ này sẽ gây ra cờng thính giác (hyperacousis: cảm giác nghe cờng độ âm tăng lên) và / hoặc chứng sợ tiếng động (phonophobia: cảm giác đau khi nghe). Bằng phơng pháp đo trở kháng, ta có thể ghi phản xạ cơ bàn đạp.
6. Bệnh tích chặng VI (giữa nhánh bàn đạp và thừng nhĩ): phản xạ bàn đạp bình thờng nhng vị giác và phản xạ tiết nớc bọt của tuyến dới lỡi Nghiệm pháp Magielki-Blatt (xem sau) bị giảm sút.
7. Bệnh tích chặng VII (dới thừng nhĩ- lỗ trâm chũm): vị giác tiết nớc bọt và xúc giác (vùng Ramsay Hunt: một phần màng nhĩ, phần sau ống tai ngoài, cửa ống tai, hố xoăn, gờ bình và gờ đối bình, gờ đối luân và dái tai) đợc bảo toàn.
8. Bệnh tích chặng VIII (ngoài lỗ trâm chũm là bệnh tích ở ngoài sọ): tất nhiên là các chức năng tiết nớc mắt, tiết nớc bọt, vị giác, xúc giác đều đợc bảo toàn.
IV. Các xét nghiệm, nghiệm pháp cần sử dụng để chẩn đoán liệt mặt: 1. Trớc hết cần xác định là liệt mặt bên nào, ngoại biên hay trung ơng, ớc lợng tỉ lệ % liệt. Cần hỏi kĩ bệnh sử, khám toàn thân, khám thần kinh và các dây sọ não, đặc biệt là dây VIII (thính giác và tiền đình).
2. Chụp XQ Schuller, Stenvers và cắt lớp vi tính khi cần thiết
3. Khám thính học: Ngoài việc đo sức nghe qui chuẩn đờng khí, đờng xơng, khi cần thiết đo trên ngỡng, đo phản xạ cơ bàn đạp.
4. Khám tiền đình: Trớc hết là khám đơn giản tìm động mắt tự phát, nếu cần phải làm các xét nghiệm tiền đình đầy đủ (nhiệt lợng, ghế quay, thị vận) có khi phải khám chu đáo về thần kinh.
5. Các nghiệm pháp giúp chẩn đoán vị trí tổn thơng.
- Nghiệm pháp Schirmer (tiết nớc mắt): Cắt hai dải giấy thấm 1cm x 5 cm, gấp 3-4 mm thành nh cái móc để vào mi mắt dới-cho ngửi amoniac hoặc động chạm vão mũi làm chảy nớc mắt. So sánh tỉ lệ chiều dài nớc mắt thấm vào giấy hai bên. Giảm ít nhất 30% mới có giá trị. Có trờng hợp phản xạ này mất hoàn toàn và có giá trị xác định vị trí liệt ở hạch gối hoặc phía trên hạch này. Nghiệm pháp Schirmer cũng giúp phát hiện liệt mặt cha có biểu hiện lâm sàng nh trờng hợp u dây VIII. Nghiệm pháp này chỉ có giá trị trong vòng vài ba tháng đầu liệt mặt vì sau đó việc tiết nớc mắt lại đợc tái lập có lẽ nhờ hạch giao cảm.
- Nghiệm pháp tiết nớc bọt của tuyến dới hàm (còn gọi là nghiệm pháp Mgielkis - Blatt): Luồn hai ống nhựa polyten (kiểu truyền tĩnh mạch trẻ em) vào ống Wharton. Đặt miếng chanh vào lỡi để kích thích tiết nớc bọt, so sánh kết quả hai bên. Có tác giả coi giảm trên 40% là có giá trị, nhng tác giả khác lại yêu cầu giảm trên 90%, tức là gần nh mất hẳn. Nh vậy không cần dùng ống nhựa luồn vào ống Wharton, chỉ cần quan sát bằng kính lúp không thấy nớc bọt tiết ra cũng là chắc chắn. Nghiệm pháp này có giá trị tiên lợng đáng lu ý.
- Khám chức năng vị giác:
Điện vị giác: hiện nay nhiều cơ sở tai mũi họng đã chế ra các kiểu vị giác kế (Viện Tai Mũi Họng cũng đã lắp đặt và sử dụng trên lâm sàng - tóm tắt đăng trongCTNCKHYD. 1984).
Nguyên lí là tạo một máy phát ra dòng điện cờng độ nhỏ, có thể điều chỉnh liên tục từ 0-500 micro ampe, điện cực âm tiếp xúc với da vùng cổ hoặc mặt, điện cực dơng để vào bờ bên hoặc đầu lỡi trong khoảng 1/2 đến 1 giây- sẽ cho cảm giác vị chua-kim loại giống nh để thỏi pin vào lỡi. Ngỡng vị giác bình thờng: 10-60 micro ampe, chênh lệch hai bên 50% là bệnh lí. Đến 300 micro ampe là mất vị giác hoàn toàn, 500 micro ampe cho cảm giác bỏng.
Điện vị giác còn nhiều áp dụng lâm sàng thú vị khác.
Hoá vị giác: Dùng các dung dịch mặn, ngọt, đẳng, chua chấm vào bờ bên của lỡi. Nguyên lí là dùng các dung dịch có đậm độ khác nhau và so sánh hai bên. Xong 1 lần thử phải đợi 5 phút mới thử lần khác, vì thế mất nhiều thời gian.
Rối loạn vị giác rất quan trọng đối với tiên lợng liệt mặt nhất là liệt Bell, khi đợc áp dụng trong 14 ngày đầu nó giúp chỉ định phẫu thuật giải phóng thần kinh VII. Trong trờng hợp u dây VIII, điện vị giác cho phép phát hiện các rối loạn vị giác khi tổn thơng dây VII cha có biểu hiện lâm sàng.
- Các nghiệm pháp định lợng chức năng vận động: khái niệm các mức độ liệt dây thần kinh, khái niệm này cha phải đã đợc hoàn toàn xác nhận trong trờng hợp bệnh lí của ngời. Ngời ta cho mắc độ liệt nhẹ nhất là nghẽn thần kinh (Neuropraxia: bao myélin các sợi thần kinh bị phù nề làm biến mất 1 quãng, tạm thời không còn khả năng truyền dẫn xung động thần kinh, nhng trong vài ngày hoặc vài tuần có thể phục hồi hoàn toàn. Mức độ thứ 2 là đứt đoạn axon (axonometsis: khi phù nề tiếp tục, axon thoái hoá và dẫn truyền thần kinh bị gián đoạn). Mắc độ thứ 3 là đứt đoạn dây thần kinh (neurometsis: toàn bộ các axon của dây thần kinh bị gián đoạn).
Đứt đoạn dây thần kinh sau chấn thơng có thể hồi phục dần, nhng nếu quá trình tái hồi phục không theo đúng trật tự vốn có thì xảy ra đồng vận (synkinesis), hội chứng nớc mắt cá sấu (crocodile tears)...
Ở Việt Nam cha phát triển các nghiệm pháp nh dẫn truyền điện, ghi điện cơ... nên chỉ giới thiệu qua và nói sâu hơn về phơng pháp đánh giá theo bảng điểm.
- Test kích thích thần kinh để phân biệt 3 mắc độ liệt nói trên. TheoHilger, cứ 166 milli giây phát ra 1 sóng vuông 600 micro giây. Ngỡng bình thờng là 3 milli giây. Dùng đầu dò tù đặt vào gốc xuất phát các nhánh thần kinh và so sánh 2 bên.
- Ghi điện cơ: Có thể ghi điện cơ bề mặt (không chính xác lắm vì có thể bị ảnh hởng của cơ bên cạnh, nhng không đau) hoặc ghi điện cơ sâu bằng kim điện cực đồng trục Bronk (chính xác nhng phiền hà nếu phải ghi nhiều lần để kiểm tra). Đo lúc cơ không hoạt động và lúc đang vận động, so sánh 2 bên.
- Đánh giá mức độ liệt theo bảng điểm, chủ yếu dùng cho liệt mặt Bell. Để có tài liệu so sánh mức độ liệt giữa các lần khám cũng nh để lu trữ vào hồ sơ tiện việc tổng kết, nhiều tác giả đã sáng tạo ra các cách tính điểm mức độ liệt mặt. Có những bảng tính điểm rất tỉ mỉ nhng phức tạp. Chúng tôi đã xây dựng bảng điểm gồm 10 mục, mỗi mục cho điểm theo 4 mức: tốt: 10 điểm, khá: 6 điểm, xấu : 3 điểm, liệt hoàn toàn: 0 điểm. Cộng điểm của 10 mục ta sẽ có ngay số điểm và tỉ lệ % nh vậy:
Bình thờng =100 điểm = tốt 100%
Liệt hoàn toàn = 0 điểm = 0 %
Bảng đánh giá mức độ liệt mặt:
a/ Quan sát lúc mặt yên tĩnh (quan sát trơng lực cơ).
1. Trơng lực phần nửa trên mặt : quan sát nếp nhăn trán
2. Trơng lực phần nửa dới mặt: quan sát rãnh mũi má và nhân trung.
b/ Quan sát vận động các cơ mặt :
3. Nhăn trán (tỏ vẻ ngạc nhiên) cơ trán.
4. Nhắm chặt mắt (chú ý dấu hiệu Charles Bell, dấu hiệu Souque) cơ vòng mi.
5. Nhíu lông mày: cơ nhăn mày.
6. Nhíu mũi (tỏ vẻ khó chịu): cơ tháp
7. Ép má, chúm môi, thổi: cơ mút
8. Mím chặt môi: cơ vòng môi
9. Trề môi dới: cơ vuông cằm
10. Căng da cổ, kéo khoé miệng về phía dới: cơ hàm da cổ và cơ tam giác môi.
Cách sử dụng bảng điểm:
+ Trong những ngày đầu mới bị liệt, khám và tính điểm.
+ Sau 3-4 ngày khám và tính điểm, tiếp tục nhiều lần
Các yếu tố tiên lợng theo bảng điểm:
+ Khi bắt đầu liệt mặt Bell, tính điểm, nếu là liệt nhẹ, chắc chắn sẽ khỏi
+ Liệt mặt bell, tính điểm lúc đầu là 100%, theo dõi trong vòng 10 ngày, nếu liệt giảm rõ rệt thì cũng chắc chắn sẽ khỏi.
Xử lí theo tiên lợng:
+ Nếu tiên lợng chắc chắn sẽ khỏi: điều trị nội khoa.
+ Nếu không có chuyển biến tốt: làm thêm các nghiệm pháp khác, cân nhắc vấn đề can thiệp phẫu thuật (xem mục điều trị liệt mặt Bell).
V. Liệt mặt Bell.
Liệt mặt Bell thờng là liệt mặt tự sinh (idiopathac) xuất hiện đột ngột và là loại liệt mặt thờng gặp nhất trong lâm sàng. Đó là liệt mặt ngoại biên, trong đại đa số trờng hợp, tổn thơng ở phía dới hạch gối.
1. Bệnh căn và bệnh nguyên:
- Liệt mặt Bell là do rối loạn của dẫn truyền thần kinh, vì vậy có thể do nhiều nguyên nhân, có thể giả định là do nhiễm vi rút, dị ứng, bệnh lí mạch máu, bị lạnh, và các bệnh hệ thống. Trớc tiên ngời ta nghĩ đến vi rút herpes simplex (công trình của Adour và cộng sự: 41 bệnh nhân, 100% huyết thanh chẩn đoán (+)-1975).
- Bệnh tiểu đờng, có thai, di truyền cũng đợc đa vào mục bệnh căn - Korezyn(1971) thống kê bệnh nhân liệt mặt 10-19 tuổi - 45% bị tiểu đờng: ở 130 bệnh nhân tiểu đờng 66% bị liệt mặt mà không bị bệnh lí thần kinh khác. Nhiều công trình cho thấy bệnh nhân mang thai dễ bị liệt mặt hoặc tính di truyền của bệnh này (Willbrand và CS - 1974). Stien và Tonning cho thấy13/36 trờng hợp có thay đổi bệnh lí nớc não tuỷ, cho rằng liệt mặt là 1 bộ phận bệnh lí hệ thần kinh trung ơng tuy không có biểu hiện.
- Liệt Bell thờng đợc coi là bệnh lí của một dây thần kinh nhng Rauchbach và cs lại nhận thấy 5/14 trờng hợp có biểu hiện tiền đình, nh vậy là bệnh lí của nhiều dây.
- Tính chất đa nhân tố về bệnh căn và cách điều trị khác nhau nên khó đánh giá về dịch tễ học và hiệu quả điều trị. Phần lớn bệnh nhân trớc tiên đến với các thầy thuốc đa khoa, châm cứu hơn là thày thuốc thần kinh, TMH. Một số đông bệnh nhân tự khỏi hoặc do các cách điều trị khác nhau, khỏi hoàn toàn hoặc có di chứng ở các mức độ khác nhau. Do đó việc đánh giá hiệu quả điều trị của các phơng pháp nội khoa, ngoại khoa có khó khăn. Gussen (1977) đã nhấn mạnh bệnh sinh của liệt mặt Bell để lí giải vấn đề lành và di chứng nh sau: phù nề ở bao dây thần kinh tạo ra chèn ép và thiếu máu nuôi dỡng dây thần kinh, nguyên nhân của tình trạng thoái hoá hồi phục hoặc không hồi phục của bao myélin và axon ở các mức độ khác nhau và cũng có thể kích thích collagen hình thành trong vỏ bao, hậu quả là tạo ra bao xơ chèn ép vĩnh viễn.
2. Lâm sàng:
- Bệnh sử: thờng xuất hiện đột ngột vào buổi sáng lúc thức dậy không kèm theo triệu chứng gì khác. Bệnh nhân có cảm giác tê tê, trơ cứng phía bên liệt, tại bên đó có vẻ không dễ chịu hoặc đau (nếu đau, tiên lợng không tốt). Bệnh nhân không thể nhăn trán, dớn lông mày, nhắm mắt cũng nh không thể chúm môi, thổi sáo (thổi lửa).
- Thăm khám: Mặt mất cân xứng
- Trơng lực cơ: mất nếp nhăn trán, rãnh mũi - má mờ, nhân trung lệch về bên lành.
- Vận động: Yêu cầu bệnh nhân thực hiện vận động các cơ mặt nh đã nói trong bảng điểm.
Lu ý: Nhắm mắt không kín: Dấu hiệu charles Bell (rất đặc trng của liệt mặt ngoại biên). Hoặc nhắm mắt kín nhng không chặt: lông mi phía bên liệt nh dài hơn, dấu hiệu souque. Hoặc mhắm mắt thật chặt: bên liệt còn dễ dàng banh mi trên còn bên lành thì không thể banh đợc. Thực tế trong không đầy 1 phút đã biết là liệt mặt nhng cần có thời gian để phân biệt liệt mặt trung ơng và loại trừ hết các nguyên nhân (đặc biệt chú ý viêm tai giữa và viêm tai xơng chũm) mới chẩn đoán quyết định là liệt mặt Bell.
3. Điều trị :
- Đối với trờng hợp liệt nhẹ (không đến 100%), không đau tai chỉ cần điều trị ngoại trú, vài ba ngày đầu có thể cho châm cứu, các loại vitamin nhóm B, sau 3-4 ngày nếu không tiến triển tốt, cũng nh trờng hợp liệt mặt nặng từ đầu, cho Pretnisolon 50mg x 5 ngày, 40mg x 2 ngày, 20mg x 2 ngày, 10mg x 1 ngày( + chế độ ăn ít muối).
- Bệnh không tiến triển thì đặt vấn đề phẫu thuật giải phóng (giảm áp) dây VII. Nên biết: liệt mặt hoàn toàn quá 14 ngày không bao giờ hồi phục trọn vẹn. Mổ vào lúc này thế nào cũng để lại ít di chứng. Thực ra vấn đề pretnisolon, liệu pháp và phẫu thuật vẫn còn đợc bàn cãi và cha ngã ngũ.
VI. Liệt mặt do các nguyên nhân khác:
Mặc dù liệt mặt Bell thờng gặp nhng nhiều khi là do những nguyên nhân và chẩn đoán nhầm là Bell. Sau đây là các trờng hợp hay gặp hơn cả.
1. Liệt mặt do viêm tai giữa và viêm tai xơng chũm:
- Thờng gặp là viêm tai giữa cấp ở trẻ em: liệt mặt có thể xảy ra trớc khi đau tai, sốt và chảy tai. Điều trị kịp thời bằng chích rạch màng nhĩ, kháng sinh thờng đem lại kết quả khỏi hoàn toàn.
- Liệt mặt cũng có thể xảy ra ở ngời lớn do viêm tai giữa cấp hoặc viêm tai xơng chũm mạn tính. Cần chẩn đoán phân biệt với Zona tai. Nên lu ý đến các trờng hợp viêm tai xơng chũm tiềm tàng, bán cấp (chụp XQ nhiều lần kiểm tra). Nếu có VTXC cần mổ sớm nhng không nhất thiết phải bộc lộ giải phóng dây VII, có khi mở dây VII lại có kết quả xấu hơn. Chỉ riêng trờng hợp mổ xơng chũm 7-14 ngày không kết quả thì nên bộc lộ giải phóng dây VII (sau khi đã làm các nghiệm pháp để tiên lợng). Nếu viêm tai xơng chũm có nhiều mủ, bộc lộ dây VII cũng không nên mở bao vỏ dây thần kinh.
2. Liệt mặt do mổ viêm tai xơng chũm: (Liệt mặt do điều trị:Iatrogenic).
Là biến cố không thờng gặp nếu mổ cẩn thận, đúng qui cách. Nh vậy nếu có thể xảy ra thì cũng chỉ là ở mức nghẽn thần kinh (neuropraxia) những trờng hợp liệt nhẹ (không đến 100%) và liệt xảy ra chậm (một vài ngày sau mổ) thờng sẽ khỏi hoàn toàn.
Trờng hợp liệt 100% nhng sau khi đã rút hết bấc, giảm áp lực, liệt giảm bớt cũng sẽ khỏi, tiên lợng tốt. Trờng hợp liệt chắc chắn do đứt dây thần kinh thì nên mổ lại ngay. Khi bộc lộ dây thần kinh thì phải dùng thìa nạo thật sắc, mũi khoan gắn bụi kim cơng, khi khoan phải rỏ nớc liên tục để tránh làm nóng dây thần kinh, tránh gây tổn thơng. Nối tận tận hai đầu dây thần kinh hoặc ghép thần kinh (mảnh ghép lấy từ dây sau tai hay dây hiển ngoài).
3. Liệt mặt do chấn thơng vỡ xơng đá:
Nguyên tắc của phẫu thuật chỉnh hình liệt mặt trong vỡ xơng đá theo Mc Cabe (1972) là "áp nối chính xác hai đầu dây thần kinh đã sạch sẽ". Nhng trong thực tế, hai đầu chỗ đắt đoạn bị nham nhở áp lại không khít (khi đã bị đứt dễ có hiện tợng mỗi phía đều tụt lại và tạo thành kẽ hở) nên nhiều ngời chủ trơng đặt ống máng hớng dẫn sự tái tạo của thần kinh, ghép thân kinh hoặc đổi đờng đi (déroutation: biến đoạn đờng cong, dai thành đờng thẳng, ngắn hơn để 2 đầu dễ tiếp xúc với nhau hơn). Vì kinh nghiệm của từng cá nhân phẫu thuật viên không nhiều nên kết luận của từng công trình cũng cha có sức thuyết phục cao.
Trờng hợp đờng vỡ dọc theo trục xơng đá, liệt mặt ít xảy ra, nếu có thì thờng hồi phục hoàn toàn.
Trờng hợp ngang xơng đá, 50% bị liệt mặt và thờng là do bị mẩu nhỏ xơng vụn chọc vào thân dây thần kinh - Những trờng hợp này thờng đi kèm các loại vỡ xơng sọ là chấn thơng cần xử lý u tiên hơn liệt mặt. Cũng có thể kèm theo vỡ mễ nhĩ, chảy nớc não-tuỷ, rò rạn ở cửa sổ bầu dục và cửa sổ tròn làm thoát nớc ngoại dịch, tất cả đều cần đợc xử lý và thờng đợc xử lý cùng lúc với liệt mặt.
Chẩn đoán và phát hiện sớm là quan trọng. Nếu liệt mặt xảy ra muộn so với vỡ xơng thì tiên lợng tốt, có thể tự nhiên hồi phục.
Đại đa số trờng hợp liệt mặt trong vỡ xơng đá là do tôn thơng ở đoạn II và đoạn III, phẫu thuật theo lối mổ xơng chũm thông thờng là đủ, chỉ cần gỡ bỏ mảnh xong vụn hoặc mở giảm áp cho dây thần kinh.
Trong những trờng hợp phức tạp cần phải thăm dò cả tegmen (xem xét rỏ rỉ của nớc não tuỷ) cửa sổ tròn và cửa sổ bầu dục (rò rỉ của nớc ngoại dịch)... tất cả đều phải tiến hành trong một ca mổ, thời gian kéo dài.
Trờng hợp hãn hữu chấn thơng lan đến hố não giữa, có tổn thơng dây thần kinh đá nông trên làm giảm tiết nớc mắt thì nếu cần phối hợp với phẫu thuật thần kinh, thăm dò hố não giữa. Thờng nếu chỉ có giảm tiết nớc mắt mà không có chỉ định nào khác phải phẫu thuật vào hố não giữa, ngời ta cũng chỉ mổ thăm dò vào vùng xơng chũm và theo dõi về phần tiết nớc mắt, khi cần thiết lắm mới phải thăm dò hố não giữa.
4. Liệt mặt do tổn thơng sinh đẻ:
Thỉnh thoảng có trờng hợp vừa mới sinh ra đã bị liệt mặt ngay. Có thể lý giải nh sau: lỗ trâm chũm còn ở quá nông khi xơng thái dơng cha phát triển hết và do đó bị chạm thơng. Cặp foóc xép cũng có thể chạm thơng vào đoạn cuối của dây VII. Nhng trờng hợp này thờng hồi phục hoàn toàn sau khi phù nề giảm bớt. Hãn hữu mới phải can thiệp phẫu thuật. Cũng có trờng hợp liệt mặt trung ơng kèm theo các biểu hiện thần kinh khác, cần thăm khám thần kinh để có thể chẩn đoán cuối cùng.
5. Zona tai (Hội chứng Ramsay Hunt):
Là hội chứng nhiễm vi rút herpes làm tổn thơng hạnh gối có liện hệ tới các giác quan hoặc vận động. Cũng có thể kết hợp với các biểu diễn về thính giác, tiền đình và hệ thần kinh trung ơng. Các nốt mụn phỏng có thể xuất hiện ở vành tai hoặc ống tai ngoài, xuất hiện trớc hoặc sau khi bị liệt mặt. Các triệu chứng đi kèm có thể là đau tai, khó ở, sốt, mệt mỏi. Liệt mặt thờng là toàn bộ-100%, và chức năng tiết nớc mắt bị mất hẳn, nghiệm pháp Schirmer cho thấy bên bệnh không có nớc mắt hoặc có rất ít. Bệnh chuyển biến nh trờng hợp nhiễm herpes nặng.
Cho đến nay cha có thuốc điều trị đặc hiệu. Viêc áp dụng corticoid còn có ý kiến trái nguợc nhau. Trong đại đa số trờng hợp, việc hồi phục chức năng dây VII khá tốt. Vấn đề phẫu thuật hạch gối cũng cha đợc giải quyết dứt điểm. Các phơng pháp vật lý trị liệu (xoa bóp cơ mặt) và các loại thuốc điều trị hỗ trợ cũng có đa lại ít nhiều kết quả.
6. U thần kinh.
U bao Schwan và u màng não có thể xuất hiện ở dây VII tuy rất hiếm. Là các u lành đợc phát hiện khi phẫu thuật dây VII, chẩn đoán nhầm là liệt Bell. Biểu hiện lâm sàng có thể đau mà không liệt, hoặc giả dạng u dây VIII, hoặc lại biểu hiện nh u tuyến mang tai, có hoặc không bị liệt mặt. Có thể biểu hiện nh liệt Bell gây nhiễm thần kinh (neurapaxia) trong nhiều năm. Neely và Alford (1974) đã có báo cáo khá đầy đủ về vấn đề này.
7. Co thắt nửa mặt và co thắt mi mắt (hemifacial spasm-Blepharospasm):
Vận động cơ mặt bất thờng có thể biều hiện bằng hai kiểu. Co thắt nửa mặt biểu hiện bằng các co thắt, co giật cơ mặt một bên, đặc biệt là quanh mồm, quanh mũi và quanh mắt. Co thắt mi mắt hầu hết là hai bên, cả hai cơ vòng mắt đều bị. Lúc khởi đầu không kèm theo triệu chứng của cơ khác nhng về sau một số cơ khác cũng có biểu hiện.
Bệnh căn của hai chứng này đều cha đợc biết rõ. Việc điều trị nói chung cha đa lại kết quả khả quan. Các biện pháp điều trị bao gồm: phóng bế, cắt bỏ bớt nửa phần các nhánh thần kinh hoặc 1/2 thân sợi. Janetta (1975) đã mổ 31 trờng hợp và hố não sau, thắt mạch bất thờng ở góc cầu tiểu não, kết quả trớc mắt có tốt lên nhng tỷ lệ tái phát cao.
8. Hội chứng Melkersson:
Là hội chứng liệt mặt ngoài biên tái phát kèm theo phù nửa mặt và môi cùng bên. Ngời ta cho là bệnh lý vận mạch liên quan đến dây VII và phù nề hớng thần kinh. Một số trờng hợp có kèm theo lỡi nứt kẽ (langue plicaturée), lỡi bìu (langue scrotale).
Hội chứng này có thể xuất hiện cả hai bên. Cânle và Cox (1974) đã mổ giải phóng dây VII, với các kết quả không đều.
9. Sự tái phân bố thần kinh (reinnervation) sau cắt đoạn thần kinh:
Cerney và Steidl (1974) có báo cáo về sự tái phân bố thần kinh sau khi dây VII bị cắt đoạn do ung th...Việc tái phân bố đã đợc chứng minh bằng ghi điện cơ nhng cách giải thích cần đợc thảo luận. Có thể là do các nhánh vận động của dây V, cụ thể là dây thần kinh cắn (nervus massetericus). Các nhánh thần kinh dây VII và dây V cung đi với nhau ở trên cơ mút.
Cần có nhiều nghiên cứu thêm về mối liên hệ giữa dây V vận động và dây VII vận động.
10. Liệt mặt hai bên (facial diplegia):
Tơng đối hiếm gặp. Xuất hiện trong các bệnh lý thần kinh-nh bệnh xơ cứng rải rác, viêm nhiều dây thần kinh do virút, u não giữa.
11. Xử lý với liệt mặt không hồi phục:
Phẫu thuật tu sửa hồi phục dây VII có kết quả tốt trong một số trờng hợp, kể cả khi mất chất nhiều ở thân dây thần kinh phải ghép một đoạn dài.
Ghép thần kinh với kỹ thuật đúng đắn thờng có ít nhiều kết quả, và thờng là hồi phục vận động cả khối. Đối với những trờng hợp di chứng nặng, không thể hy vọng hồi phục hoàn toàn.
Có những trờng hợp hồi phục tự phát, có lẽ do sự tái phân bố thần kinh từ dây V.
Phẫu thuật nối chuyển thần kinh (crossover operation) đã đợc áp dụng nhiều thập kỷ qua có đem lại những kết quả khá tốt, nhất là trờng hợp chấn thơng đầu, cắt bỏ u dây VIII. Thờng là nỗi dây XI hoặc dây XII với dây VII. Kết quả khá tốt nhng là vận động cả khối, có thể kèm theo máy cơ (tic).
Các biện pháp phẫu thuật tạm bợ bao gồm tạo lại nếp nhăn mũi má, trao cơ, nâng khoé miệng chỉ đa lại một số kết quả nhất định và có thể không bền.
Phẫu thuật ghép nối thần kinh VII qua mặt (cross face facial nerve transplantation) cũng đã đợc áp dụngvà cha đợc đánh giá đầy đủ.
VII. Kết luận:
Dây thần kinh mặt chi phối sự vận động tất cả các cơ mặt, rất quan trọng trong việc biểu thị bằng nét mặt, biểu thị thái độvà mọi vận động khác của cơ mặt.
Liệt mặt làm mất cân xứng khuôn mặt nên gây lo lắng ghê gớm cho ngời bệnh. Liệt mặt do nhiều nguyên nhân gây ra, chỉ sau khi loại bỏ hết các nguyên nhân mới chẩn đoán là liêt mặt Bell. Vì dây VII có đoạn đờng dài đi qua xơng thái dơng nhiều bệnh lý cũng nh phơng pháp khám có tính chuyên biệt nên mọi liệt mặt ngoại biên nên đợc chuyên khoa tai mũi họng thăm khám và theo dõi. Tuy dã có nhiều tiến bộ trong chẩn đoán, thăm dò điều trị và phẫu thật liệt dây VII, những vấn đề cha có giải đáp cuối cùng vẫn còn khá nhiều nên cần có nhiều nghiên cứu tiếp theo.