1.Tiếp cận chẩn đoán ho ra máu
Ho ra máu (HRM) là ho và khạc ra máu và vị trí chảy máu phải từ dưới thanh môn trở xuống (chảy máu ở đường hô hấp dưới).
Đây là một cấp cứu thường gặp trong các bệnh hô hấp và do nhiều nguyên nhân
1.1. Các bước tiếp cận chẩn đoán HRM:
Bước 1: Chẩn đoán xác định HRM:
- Trên lâm sàng chẩn đoán xác định HRM dựa vào các yếu tố sau:
+ Tiền sử: bệnh nhân đã mắc các bệnh như lao phổi, giãn phế quản, ung thư phổi...
+ Đặc điểm máu khạc ra: thường màu đỏ tươi, lẫn bọt
+ Khám thực thể hô hấp: có thể có các triệu chứng như ran nổ, ran ẩm...
+ Xquang ngực: có thể thấy hình ảnh kính mờ, đông đặc phổi “giống viêm phổi”, các tổn thương gợi ý nguyên nhân HRM.
- Cần chẩn đoán phân biệt HRM với các bệnh lý sau:
+ Chảy máu ở đường hô hấp trên (chảy máu cam) hoặc ở miệng: khám thực thể mũi họng sẽ thấy điểm chảy máu.
+ Xuất huyết đường tiêu hóa cao (chảy máu ở thực quản - dạ dày - tá tràng): bệnh nhân thường có tiền sử mắc các bệnh đường tiêu hóa (viêm, loét, u ở thực quản, dạ dày, hành tá tràng...), máu khạc ra thường sẫm màu, máu cục, lẫn thức ăn; khám thực thể có các triệu chứng đường tiêu hóa.
- Chẩn đoán dễ: khi bệnh nhân có tiền sử và bệnh sử HRM nhiều lần và hiện tại thầy thuốc được chứng kiến bệnh nhân đang HRM
- Chẩn đoán khó: trong trường hợp bệnh nhân không có tiền sử và bệnh sử HRM và chưa loại trừ được chảy máu đường hô hấp trên hoặc xuất huyết tiêu hóa cao. Trong trường hợp khó cần phải dựa vào các kỹ thuật xâm nhập mới xác định được HRM (nội soi phế quản).
Bước 2: Đánh giá mức độ HRM:
Có nhiều cách phân loại mức độ HRM khác nhau: tùy theo tiêu chí phân loại (dựa vào số lượng máu hoặc lưu lượng máu khạc ra trong 24 giờ hoặc 48 giờ, rối loạn huyết động, hô hấp kèm theo...)
Cách phân loại mức độ HRM được sử dụng phổ biến hiện nay:
- HRM nhẹ: khi tổng lượng máu khạc ra <50 ml trong 24 giờ.
- HRM trung bình: khi tổng lượng máu ho ra từ 50 ml đến <200ml/24 giờ.
- HRM nặng: tổng lượng máu ho ra ≥200ml trong 24 giờ hoặc HRM từ 600ml trở lên trong 48 giờ.
- HRM rất nặng (ho máu sét đánh, ho máu đe dọa tính mạng): là khi máu chảy ồ ạt tràn ngập 2 phổi gây suy hô hấp và nguy cơ tử vong.
Bước 3: Đánh giá các biến chứng của HRM
- Các biến chứng sớm: suy hô hấp, xẹp phổi do bít tắc phế quản, rối loạn huyết động
- Các biến chứng muộn: bội nhiễm (viêm phổi), thiếu máu.
Ba bước trên cần phải xác định nhanh và tiến hành xử trí cấp cứu ngay.
Bước 4: Đánh giá vị trí, nguồn gốc chảy máu và xác định nguyên nhân HRM
Đánh giá vị trí, nguồn gốc chảy máu: dựa vào Xquang, chụp cắt lớp vi tính hoặc chụp mạch (Computed tomography angiogram-CTA), nội soi phế quản giúp cho lựa chọn các biện pháp can thiệp điều trị.
Xác định nguyên nhân HRM: Bước này đánh giá cuối cùng và chưa cần đòi hỏi ngay ở thời điểm cấp cứu bởi chẩn đoán nguyên nhân HRM thường phải dựa vào các kỹ thuật (chẩn đoán hình ảnh, xét nghiệm vi sinh, mô bệnh...) do vậy chưa thể chẩn đoán nhanh và ngay ở thời điểm cấp cứu được.
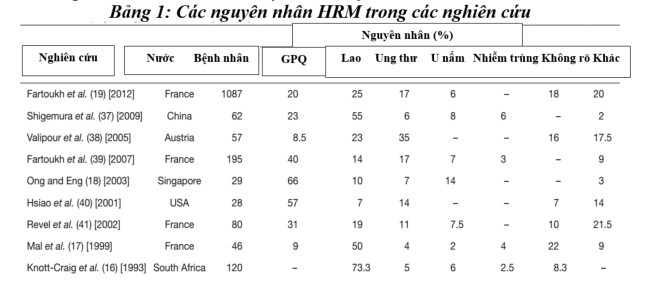
Các nguyên nhân HRM bao gồm:
- Các bệnh phổi-phế quản: đây là nhóm nguyên nhân gặp phổ biến nhất trên lâm sàng
+ Lao phổi; hiện nay vẫn là nguyên nhân hay gặp nhất tại Việt Nam (tỉ lệ gặp từ 30% đến 50%), HRM với mức độ có thể từ nhẹ đến nặng hoặc rất nặng, thường có đuôi ho máu và kèm theo các triệu chứng như sốt, ho kéo dài, sút cân, Xquang ngực có hình ảnh gợi ý lao.
+ Giãn phế quản: gặp từ 15% đến 30% trong các nguyên nhân của HRM. HRM có đặc điểm hay tái diễn nhiều lần, thường không có đuôi ho máu và kèm theo các triệu chứng như ho khạc đờm mạn tính, Xquang ngực có hình ảnh gợi ý giãn phế quản.
+ Ung thư phổi: gặp từ 20% đến 30%, thường HRM mức độ nhẹ, máu sẫm màu ( màu mận chin), kèm theo các triệu chứng lâm sàng, Xquang ngực gới ý ung thư phổi.
+ Nhiễm khuẩn phổi phế quản: áp xe phổi, viêm phổi hoại tử cũng là bệnh hay gặp HRM.
+ Các bệnh khác: u nấm Aspergillus trong hang phổi di sót, dị vật nội phế quản, bệnh bụi phổi Silic, bệnh sán lá phổi, bệnh amíp phổi cũng gặp HRM.
- Các bệnh tim mạch: HRM có thể gặp trong bệnh hẹp van 2 lá, suy tim trái, phù phổi cấp, nhồi máu phổi, cao áp động mạch phổi nguyên phát.
- Các nguyên nhân khác hiếm gặp: HRM ở bệnh nhân có bệnh máu (bệnh bạch cầu cấp và mạn tính, bệnh ưa chảy máu, xuất huyết do giảm tiểu cầu), bệnh Dangue xuất huyết.
- HRM không rõ nguyên nhân: gặp khoảng 5% hoặc hơn.
Chẩn đoán nguyên nhân HRM cần phải dựa vào:
- Lâm sàng: có vai trò định hướng chẩn đoán ban đầu và giúp chỉ định các xét nghiệm tiếp theo.
- Các kỹ thuật hình ảnh: Xquang ngực, chụp cắt lớp vi tính
- Các kỹ thuật xâm nhập: Nội soi phế quản ống mềm, sinh thiết làm xét nghiệm mô bệnh, tế bào, vi sinh...
- Xét nghiệm vi sinh: soi AFB, cấy khuẩn, cấy nấm...
1.2. Vai trò các kỹ thuật chẩn đoán trong ho máu
- Xquang ngực:
+ Là kỹ thuật thực hiện đầu tiên ở bệnh nhân HRM
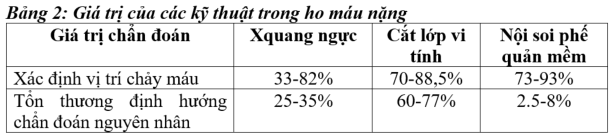
+ Vai trò: giúp đánh giá vị trí chảy máu và nguyên nhân HRM. Các nghiên cứu cho thấy Xquang ngực xác định được vị trí chảy máu ở 33-82% bệnh nhân, định hướng nguyên nhân ở 25-35% bệnh nhân HRM.
- Chụp cắt lớp vi tính lồng ngực (CLVT):
+ Có vai trò định hướng vị trí chảy máu, chẩn đoán nguyên nhân và hướng dẫn cho gây tắc động mạch phế quản.
+ CLVT có giá trị cao hơn nội soi phế quản trong chẩn đoán nguyên nhân HRM (86% so với 70%), nhưng hạn chế hơn soi phế quản trong xác định vị trí chảy máu. Các khuyến cáo hiện nay gợi ý chụp CLVT thay thế cho soi phế quản trong tiếp cận ban đầu ở bệnh nhân HRM nặng.
- Nội soi phế quản:
+ Có vai trò rất quan trọng trong HRM: xác định vị trí chảy máu, chẩn đoán nguyên nhân; kiểm soát đường thở; điều trị tại chỗ trong lòng phế quản.
+ Tỷ lệ xác định vị trí chảy máu rất cao (93%), tuy nhiên có nguy cơ gây tăng ho máu do kích thích đường thở (để an toàn nên lamfsau can thiệp mạch ở bệnh nhân ho máu nặng).
- Chụp mạch (Computed tomography angiogram-CTA):
+ Xác định giãn động mạch phế quản (ĐMPQ) (hypertrophic bronchial arteries) cung cấp máu tới vùng tổn thương
+ Xác định các bất thường hệ thống mạch không thuộc ĐMPQ liên quan đến ho máu
+ Làm cơ sở cho gây tắc mạch và phẫu thuật
2. Xử trí :
2.1. Nguyên tắc chung:
- Cầm máu bằng các biện pháp: Điều trị nội khoa; Can thiệp tại chỗ; Phẫu thuật
- Điều trị biến chứng và triệu chứng.
- Điều trị nguyên nhân HRM.
2.2. Điều trị cầm máu:
2.2.1. Điều trị nội khoa:
- Các biện pháp không dùng thuốc:
+ Bất động bệnh nhân: Để bệnh nhân nằm nghiêng về một bên nghi ngờ chảy máu để tránh máu chảy ra từ bên phổi tổn thương sang bên phổi lành.
+ Làm xét nghiệm cấp cứu: nhóm máu, công thức máu, đông máu, điện tim.
+ Theo dõi số lần HRM trong 24 giờ, số lượng máu ho ra một lần và tổng số lượng máu ho ra trong 24 giờ. Theo dõi tình trạng hô hấp, tim mạch và toàn thân để phát hiện sớm các biến chứng
+ Cho bệnh nhân ăn chế độ lỏng, nguội, tránh để bệnh nhân bị sặc.
- Dùng thuốc:
+ Thuốc co mạch: gồm các nhóm thuốc là dẫn chất của tinh chất hậu yên (glanduitrin, pituitrin, hypantin) hoặc các thuốc hóa tổng hợp (cyclonamin 250mg/2ml, liều 2-4 ống tiêm tĩnh mạch hoặc pha truyền tĩnh mạch), sandostatin (có chế chưa rõ: làm giảm lượng máu lưu thông nội tạng nhờ ức chế các hormone hoạt mạch như vasoactive intestinal polypeptide và glucagon.)
+ Thuốc có tác động đến quá trình đông máu (làm chậm tiêu sợi tơ huyết): hiệu quả giảm thời gian và thể tích máu chảy. Các thuốc như a xít aminocaproic, tranexamic: transamin đường tĩnh mạch liều 0.5-1g/lần, 2-3 lần/ngày; uống (1ml/phút), uống 1-1.5 g/lần, 2-3 lần/ngày.
+ Thuốc giảm ho, an thần: Dùng thuốc an thần (seduxen) đường uống hay đường tiêm là tùy thuộc vào mức độ HRM và tình trạng hô hấp của bệnh nhân. Nếu HRM nhẹ chỉ cần cho uống, nếu bệnh nhân HRM trung bình và có hốt hoảng, kích thích thì cần dùng dạng tiêm. Bệnh nhân ho nhiều có thể dùng kết hợp các thuốc giảm ho như codein, morphin (lưu ý: dùng các thuốc an thần, giảm ho rất dễ làm tình trạng suy hô hấp nặng lên do ức chế phản xạ ho và tình trạng hô hấp, do đó phải theo dõi sát tình trạng hô hấp và sẵn sàng can thiệp điều trị suy hô hấp nếu có).
2.2.2. Điều trị can thiệp tại chỗ:
2.2.2.1. Nội soi phế quản cầm máu:
Thường áp dụng trong trường hợp ho máu nặng hoặc HRM tái phát sau các biện pháp điều trị khác. Để an toàn thường thực hiện soi phế quản ống cứng hoặc NSPQ mềm qua ống nội khí quản.
Các biện pháp cầm máu áp dụng qua NSPQ gồm:
- Bằng thuốc, hóa chất: đung dịch NaCl 0,9% lạnh (4 độ c), các thuốc co mạch (adrenalin pha loãng), keo sinh học (N-Butyl cyanoacrylate), fibrinogen thrombin.
- Các biện pháp cơ học: bóng chèn, nút silicone (spigote silicone), stent nội phế quản, đốt laser, đốt nhiệt, van một chiều gây xẹp phổi, cô lập phổi (pulmonary isolation): ngăn máu chảy vào bên phổi lành.
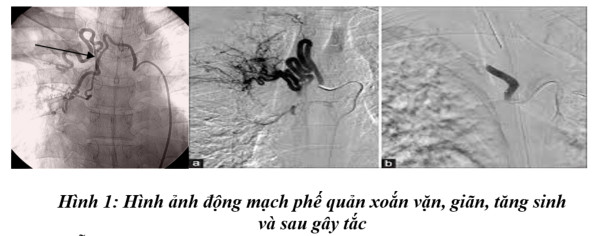
2.2.2.2. Gây tắc động mạch phế quản:
Đây là kỹ thuật quan trọng điều trị ho máu, đặc biệt HRM nặng. Gây tắc ĐMPQ sẽ làm ngừng chảy máu, đồng thời loại bỏ được ĐMPQ bệnh lý ra khỏi tuần hoàn chung và ngăn ngừa được HRM tái phát. Phương pháp này không chỉ có tác dụng cầm máu cấp cứu khi bệnh nhân đang ho máu, mà còn cầm máu để chuẩn bị cho phẫu thuật lồng ngực. ĐMPQ cấp máu cho nhu mô phổi, tuy nhiên việc gây tắc sẽ không ảnh hưởng đến chức năng nuôi dưỡng vì khi đó động mạch phổi và tĩnh mạch phổi sẽ cấp máu bù trừ qua các vòng nối chủ - phổi.
Trong các nguyên nhân HRM bất thường từ động mạch phế quản gặp phổ biến nhất (65-98%), ngoài ra còn thấy bất thường ở các hệ thống mạch không thuộc hệ ĐMPQ.
Vật liệu tắc mạch thường sử dụng các gel (Spongel, gelatin sponge, polyvinyl alcohol, coil). Kết quả các nghiên cứu cho thấy cầm máu tức thì đạt được từ 67-95%, tái phát gặp 21-47% tùy theo nguyên nhân. Tỷ lệ tai biến gặp 0-4,3% bao gồm sốt, nhiễm trùng, tắc mạch nơi khác...
2.2.3. Phẫu thuật:
Hiện nay phẫu thuật ít áp dụng trong cấp cứu HRM và thường chỉ định sau phương pháp can thiệp tại chỗ.
Các chỉ định chủ yếu trong HRM nặng do vỡ động mạch phổi, chấn thương ngực, u nấm aspergillus không đáp ứng với các biện pháp điều trị khác. Tỷ lệ tử vong cao (4-35%).
2.3. Điều trị toàn thân và biến chứng:
Điều trị suy hô hấp, trụy tim mạch, xẹp phổi, bội nhiễm phổi...
Bù khối lượng tuần hoàn: truyền máu, dịch, bù nước điện giải, can thiệp dinh dưỡng...
2.4. Điều trị nguyên nhân HRM:
HRM do nhiều nguyên nhân gây nên, do vậy ngoài điều trị cầm máu cần xác định và điều trị thích hợp tùy theo nguyên nhân.
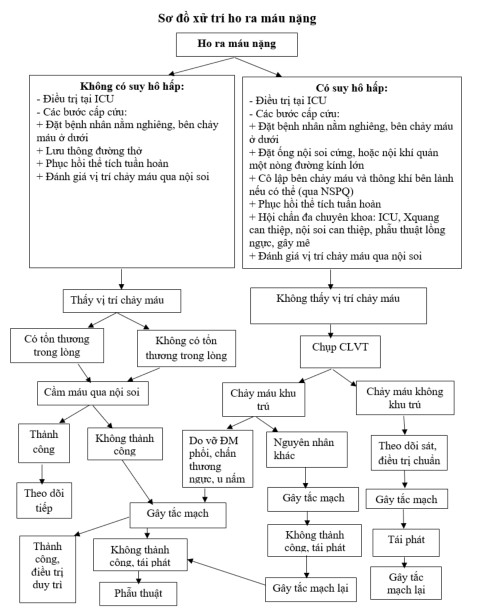
2.5. Điều trị HRM nặng: (theo sơ đồ dưới)
Tài liệu tham khảo
1. Cahill BC, Ingbar DH. Massive hemoptysis. Assessmentand management. Clin Chest Med 1994;15:147-67.
2. Cordovilla R, Miguel EB, Ares AN, et al. Diagnosis and Treatment of Hemoptysis. Arch Bronconeumol.2016;52:368-377.
3. Dave BR, Sharma A, Kalva SP, et al. Nine-year singlecenter experience with transcatheter arterial embolizationfor hemoptysis: medium-term outcomes. VascEndovascular Surg 2011;45:258-68.
4. Fartoukh M, Khoshnood B, Parrot A, et al. Earlyprediction of in-hospital mortality of patients withhemoptysis: an approach to defning severe hemoptysis.Respiration 2012;83:106-14.
5. Fruchter O, Schneer S, Rusanov V, et al. Bronchial arteryembolization for massive hemoptysis: long-term followup. Asian Cardiovasc Thorac Ann 2015;23:55-60.
6. Gupta A, Sands M, Chauhan NR. Massive hemoptysis in pulmonary infections: bronchial artery embolization. J Thorac Dis 2018;10(Suppl 28):S3458-S3464
7. Gupta M, Srivastava DN, Seith A, et al. Clinical impactof multidetector row computed tomography beforebronchial artery embolization in patients with hemoptysis:a prospective study. Can Assoc Radiol J 2013;64:61-73.
8. Hwang HG, Lee HS, Choi JS, et al. Risk factorsinfluencing rebleeding after bronchial artery embolizationon the management of hemoptysis associated withpulmonary tuberculosis. Tuberc Respir Dis (Seoul)2013;74:111-9.
9. Ittrich H, Bockhorn M, Klose H, Simon M. The Diagnosis and Treatment of Hemoptysis. Dtsch Arztebl Int 2017; 114: 371-81.
10. Knott-Craig CJ, Oostuizen G, Rossouw G, et al.Management and prognosis of massive hemoptysis: recentexperience with 120 patients. J Thorac Cardiovasc Surg1993;105:394-7.
11. Khalil A, Soussan M, Mangiapan G, et al. Utility of highresolution chest CT scan in the emergency management ofhaemoptysis in the intensive care unit: severity, localizationand aetiology. Br J Radiol 2007;80:21-5.
12. Lee TW, Wan S, Choy DK, et al. Management of massivehemoptysis: a single institution experience. Ann ThoracCardiovasc Surg 2000;6:232-5.
13. Mal H, Rullon I, Mellot F, et al. Immediate and long-termresults of bronchial artery embolization for life-threatening Chest 1999;115:996-1001.
14. Marshall TJ, Jackson JE. Vascular intervention in thethorax: bronchial artery embolization for haemoptysis. EurRadiol 1997;7:1221-7.
15. Mondoni M, Carlucci P, Cipolla G, Fois A, et al. Bronchoscopy to assess patients with hemoptysis: which is the optimal timing?. BMC Pulmonary Medicine 2019, 19:36.
16. Ong TH, Eng P. Massive hemoptysis requiring intensive Intensive Care Med 2003; 29:317-20.
17. Panda A, Bhalla A, Goya A. Bronchial artery embolization in hemoptysis: a systematic review. Diagn Interv Radiol 2017; 23:307–317
18. Panda A, Bhalla AS, Goyal A. Bronchial arteryembolization in hemoptysis: a systematic review. DiagnInterv Radiol 2017;23:307-17.
19. Pathak V, Stavas JM, Ford HJ, Austin CA, Ar R. Long-term outcomes of the bronchial artery embolization are diagnosis dependent. Lung India 2016;33:3-8
20. Radchenko C, Alraiyes AH, Shojaee S. A systematic approach to the management of massive hemoptysi. J Thorac Dis 2017;9(Suppl 10):S1069-S108.
21. Van den Heuvel MM, Els Z, Koegelenberg CF, et al. Riskfactors for recurrence of haemoptysis following bronchialartery embolisation for life-threatening haemoptysis. Int JTuberc Lung Dis 2007;11:909-14.
22. Wang GR, Ensor JE, Gupta S, et al. Bronchial arteryembolization for the management of hemoptysis inoncology patients: utility and prognostic factors. J VascInterv Radiol 2009;20:722-9.
23. Yu-Tang Goh P, Lin M, Teo N, et al. Embolization forhemoptysis: a six -year review. Cardiovasc Intervent Radiol2002;25:17-25.
PGS.TS.Tạ Bá Thắng
(Trung tâm Nội hô hấp, Bệnh viện Quân y 103, Học viện Quân y)