2.1. ĐẠI CƯƠNG
2.1.1. Đặc điểm virus
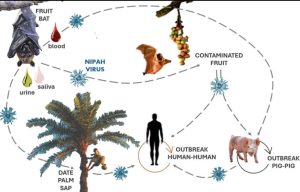
Virus Corona (CoV) là nhóm các loài virus thuộc họ Coronaviridae lây truyền từ động vật sang người và gây bệnh cho người từ cảm lạnh thông thường đến các tình trạng bệnh nặng, đe dọa tính mạng của người bệnh như hội chứng hô hấp cấp tính nặng (SARS-CoV) năm 2002 và hội chứng hô hấp Trung Đông (MERS-CoV) năm 2012. Từ tháng 12/2019, một chủng virus Corona mới (SARS-CoV-2) đã được xác định là căn nguyên gây dịch nhiễm trùng hô hấp cấp tính (COVID-19) tại thành phố Vũ Hán, tỉnh Hồ Bắc, Trung Quốc, sau đó lan rộng ra hầu hết các nước trên thế giới. Ngày 11/3/2020, Tổ chức Y tế Thế giới (WHO) đã công bố COVID-19 là một đại dịch toàn cầu.
2.1.2. Đường lây
Chủng SARS-CoV-2 lây truyền từ động vật sang người và lây trực tiếp từ người sang người chủ yếu qua giọt bắn đường hô hấp và qua đường tiếp xúc. Virus cũng có khả năng lây truyền qua đường không khí qua khí dung (aerosol), đặc biệt tại các cơ sở y tế, những nơi đông người và trong không gian kín. Cho đến nay, lây truyền theo đường phân - miệng chưa có bằng chứng rõ ràng.
2.2. LÂM SÀNG VÀ CẬN LÂM SÀNG
2.2.1. Lâm sàng
- Thời gian ủ bệnh từ 2 - 14 ngày, trung bình từ 5 - 7 ngày.
- Khởi phát: Triệu chứng hay gặp là sốt, ho khan, mệt mỏi và đau cơ. Một số trường hợp đau họng, nghẹt mũi, chảy nước mũi, đau đầu, ho có đờm, nôn và tiêu chảy.
- Diễn biến:
+ Hầu hết người bệnh (khoảng hơn 80%) chỉ sốt nhẹ, ho, mệt mỏi, không bị viêm phổi và thường tự hồi phục sau khoảng một tuần. Tuy nhiên, một số trường hợp không có biểu hiện triệu chứng lâm sàng.
+ Khoảng 14% số bệnh nhân diễn biến nặng như viêm phổi, viêm phổi nặng cần nhập viện, khoảng 5% cần điều trị tại các đơn vị hồi sức tích cực với các biểu hiện hô hấp cấp (thở nhanh, khó thở, tím tái), hội chứng suy hô hấp cấp tiến triển (ARDS), sốc nhiễm trùng, suy chức năng các cơ quan bao gồm tổn thương thận và tổn thương cơ tim dẫn đến tử vong.
+ Thời gian trung bình từ khi có triệu chứng ban đầu tới khi bệnh diễn biến nặng khoảng 7 - 8 ngày.
+ Tử vong: Xảy ra nhiều hơn ở người suy giảm miễn dịch và mắc các bệnh mạn tính kèm theo. Ở người lớn, các yếu tố tiên lượng tăng nguy cơ tử vong là tuổi cao, điểm suy đa tạng SOFA cao khi nhập viện và nồng độ D-dimer > 1μg/L.
- Thời kỳ hồi phục: Sau giai đoạn toàn phát 7 - 10 ngày, nếu không có ARDS thì bệnh nhân sẽ hết sốt, các dấu hiệu lâm sàng dần trở lại bình thường và khỏi bệnh.
- Chưa có bằng chứng khác biệt về các biểu hiện lâm sàng của COVID-19 ở phụ nữ mang thai. Ở trẻ em, đa số trẻ mắc COVID-19 có các các biểu hiện lâm sàng nhẹ hơn người lớn hoặc không có triệu chứng. Các dấu hiệu thường gặp ở trẻ em là sốt và ho hoặc các biểu hiện viêm phổi. Tuy nhiên, một số trẻ mắc COVID-19 có tổn thương viêm đa cơ quan tương tự bệnh Kawasaki (sốt); ban đỏ hoặc sung huyết giác mạc hoặc phù nề niêm mạc miệng, bàn tay, chân; suy tuần hoàn; các biểu hiện tổn thương chức năng tim và tăng men tim; rối loạn tiêu hóa; rối loạn đông máu và tăng các chỉ số viêm cấp.
2.2.2. Cận lâm sàng
- a) Các xét nghiệm huyết học, sinh hóa máu
Thường thay đổi không đặc hiệu:
- Số lượng bạch cầu trong máu có thể bình thường hoặc giảm; số lượng bạch cầu lympho thường giảm, đặc biệt nhóm diễn biến nặng.
- Protein C phản ứng (CRP) bình thường hoặc tăng, procalcitonin (PCT) thường bình thường hoặc tăng nhẹ. Một số trường hợp có thể tăng nhẹ ALT, AST, CK, LDH.
- Trong các trường hợp diễn biến nặng có các biểu hiện suy chức năng các cơ quan, rối loạn đông máu, tăng D-dimer, rối loạn điện giải và toan kiềm.
- b) Chụp X quang và cắt lớp vi tính ngực
- Ở giai đoạn sớm hoặc chỉ viêm đường hô hấp trên, hình ảnh X quang bình thường.
- Khi có viêm phổi, tổn thương thường ở hai bên với dấu hiệu viêm phổi kẽ hoặc đám mờ (hoặc kính mờ) lan tỏa, ở ngoại vi hay thùy dưới. Tổn thương có thể tiến triển nhanh trong ARDS. Ít khi gặp dấu hiệu tạo hang hay tràn dịch, tràn khí màng phổi.
- c) Xét nghiệm virus
Phát hiện SARS-CoV-2 bằng kỹ thuật RT-PCR hoặc giải trình tự gen từ các mẫu bệnh phẩm. Bệnh phẩm từ các nguồn:
- Lấy dịch đường hô hấp trên (dịch hầu họng và mũi họng).
- Khi mẫu bệnh phẩm dịch đường hô hấp trên âm tính nhưng vẫn nghi ngờ về lâm sàng, cần lấy dịch đường hô hấp dưới (đờm, dịch hút phế quản, dịch rửa phế nang).
- Nếu người bệnh thở máy, có thể chỉ cần lấy dịch đường hô hấp dưới.
2.3. CÁC THỂ LÂM SÀNG
2.3.1. Viêm phổi nhẹ
- Người lớn và trẻ lớn: Bị viêm phổi (sốt, ho, khó thở, thở nhanh) và không có dấu hiệu viêm phổi nặng, SpO2 ≥ 90% khi thở khí trời.
- Trẻ nhỏ: Trẻ có ho hoặc khó thở và thở nhanh. Thở nhanh được xác định khi nhịp thở ≥ 60 lần/phút ở trẻ dưới 2 tháng; ≥ 50 lần/phút ở trẻ từ 2 - 11 tháng; ≥ 40 lần/phút ở trẻ từ 1 - 5 tuổi) và không có các dấu hiệu của viêm phổi nặng.
2.3.2. Viêm phổi nặng
- Người lớn và trẻ lớn: Sốt hoặc nghi ngờ nhiễm trùng hô hấp, kèm theo bất kỳ một trong các dấu hiệu như nhịp thở > 30 lần/phút, khó thở nặng hoặc SpO2 ≤ 93% khi thở khí phòng.
- Trẻ nhỏ: Ho hoặc khó thở và có ít nhất một trong các dấu hiệu: Tím tái hoặc SpO2 < 90%; suy hô hấp nặng (thở rên, rút lõm lồng ngực); hoặc trẻ được chẩn đoán viêm phổi và có bất kỳ dấu hiệu nặng như không thể uống/bú được; rối loạn ý thức (li bì hoặc hôn mê); co giật. Có thể có các dấu hiệu khác của viêm phổi như rút lõm lồng ngực, thở nhanh (tần số thở/phút như trên).
2.3.3. Hội chứng suy hô hấp cấp tiến triển (ARDS)
- Khởi phát: Các triệu chứng hô hấp mới hoặc xấu đi trong vòng một tuần kể từ khi có các triệu chứng lâm sàng.
- Chụp X quang, CT scans hoặc siêu âm phổi: Hình ảnh mờ hai phế trường mà không phải do tràn dịch màng phổi, xẹp thùy phổi hoặc các nốt ở phổi.
- Nguồn gốc của phù phổi không phải do suy tim hoặc quá tải dịch. Cần đánh giá khách quan (siêu âm tim) để loại trừ phù phổi do áp lực thủy tĩnh nếu không thấy các yếu tố nguy cơ.
- Thiếu oxy máu: Ở người lớn, phân loại dựa vào chỉ số PaO2/FiO2 (P/F) và SpO2/FiO2 (S/F) khi không có kết quả PaO2:
+ ARDS nhẹ: 200mmHg < P/F ≤ 300mmHg với PEEP hoặc CPAP ≥ 5cmH2O.
+ ARDS vừa: 100mmHg < P/F ≤ 200mmHg với PEEP ≥ 5cmH2O).
+ ARDS nặng: P/F ≤ 100mmHg với PEEP ≥ 5cmH2O.
+ Khi không có PaO2: S/F ≤ 315 gợi ý ARDS (kể cả những bệnh nhân không thở máy).
- Thiếu oxy máu: Ở trẻ em, dựa vào các chỉ số OI (chỉ số oxygen hóa: OI = MAP* x FiO2 x 100/PaO2) (MAP*: Áp lực đường thở trung bình) hoặc OSI (chỉ số oxygen hóa sử dụng SpO2: OSI = MAP x FiO2 x 100/SpO2) cho bệnh nhân thở máy xâm nhập và PaO2/FiO2 hay SpO2/FiO2 cho thở CPAP hay thở máy không xâm nhập (NIV):
+ NIV Bilevel hoặc CPAP ≥ 5cmH2O qua mặt nạ: PaO2/FiO2 ≤ 300mmHg hoặc SpO2/FiO2 ≤ 264.
+ ARDS nhẹ (thở máy xâm nhập): 4 ≤ OI < 8 hoặc 5 ≤ OSI < 7,5.
+ ARDS vừa (thở máy xâm nhập): 8 ≤ OI < 16 hoặc 7,5 ≤ OSI < 12,3.
+ ARDS nặng (thở máy xâm nhập): OI ≥ 16 hoặc OSI ≥ 12,3.
2.3.4. Nhiễm trùng huyết (sepsis)
- Người lớn: Có dấu hiệu rối loạn chức năng các cơ quan.
+ Thay đổi ý thức: Ngủ gà, lơ mơ, hôn mê.
+ Khó thở hoặc thở nhanh, độ bão hòa oxy thấp.
+ Nhịp tim nhanh, mạch yếu, chi lạnh hoặc hạ huyết áp, da nổi vân tím.
+ Thiểu niệu hoặc vô niệu.
+ Xét nghiệm có rối loạn đông máu, giảm tiểu cầu, nhiễm toan, tăng lactat, tăng bilirubin.
- Trẻ em: Khi nghi ngờ hoặc khẳng định do nhiễm trùng và có ít nhất hai tiêu chuẩn của hội chứng đáp ứng viêm hệ thống (SIRS) và một trong số đó phải là thay đổi thân nhiệt hoặc số lượng bạch cầu bất thường.
2.3.5. Sốc nhiễm trùng
- Người lớn: Hạ huyết áp kéo dài mặc dù đã hồi sức dịch, phải sử dụng thuốc vận mạch để duy trì huyết áp động mạch trung bình (MAP) ≥ 65mmHg và nồng độ lactat huyết thanh > 2mmol/L.
- Trẻ em: Sốc nhiễm trùng xác định khi có:
+ Bất kỳ tình trạng hạ huyết áp nào: Huyết áp tâm thu < 5 bách phân vị hoặc > 2SD dưới ngưỡng bình thường theo lứa tuổi hoặc (trẻ < 1 tuổi: < 70mmHg; trẻ từ 1 - 10 tuổi: < 70mmHg + 2 x tuổi; trẻ > 10 tuổi: < 90mmHg).
+ Hoặc có bất kỳ 2 - 3 dấu hiệu như thay đổi ý thức, nhịp tim nhanh hoặc chậm (< 90 nhịp/phút hoặc > 160 nhịp/phút ở trẻ nhũ nhi và < 70 nhịp/phút hoặc > 150 nhịp/phút ở trẻ nhỏ); thời gian làm đầy mao mạch kéo dài (> 2 giây); hoặc giãn mạch ấm/mạch nảy; thở nhanh; da nổi vân tím hoặc có chấm xuất huyết hoặc ban xuất huyết; tăng nồng độ lactat; thiểu niệu; tăng hoặc hạ thân nhiệt.
2.4. CHẨN ĐOÁN
2.4.1. Chẩn đoán xác định
- Yếu tố dịch tễ: Người bệnh ở trong vùng dịch tễ hoặc tiếp xúc gần với bệnh nhân COVID-19.
- Lâm sàng, chụp X quang hoặc chụp cắt lớp vi tính ngực gợi ý chẩn đoán.
- Xét nghiệm dương tính với virus SARS-CoV-2 được thực hiện bởi các cơ sở xét nghiệm do Bộ Y tế cho phép tiêu chuẩn khẳng định chẩn đoán.
2.4.2. Chẩn đoán phân biệt
- Cần chẩn đoán phân biệt viêm đường hô hấp cấp do các nguyên nhân khác:
+ Virus cúm mùa (A/H3N2, A/H1N1, B), virus á cúm, virus hợp bào hô hấp (RSV), Rhinovirus, Myxovirus, Adenovirus.
+ Hội chứng cảm cúm do các chủng Coronavirus thông thường.
+ Các căn nguyên khuẩn vi khuẩn hay gặp, bao gồm các các vi khuẩn không điển hình như Mycoplasma pneumoniae...
+ Các căn nguyên khác có thể gây viêm đường hô hấp cấp tính nặng như cúm gia cầm A/H5N1, A/H7N9, A/H5N6, SARS-CoV và MERS-CoV.
- Cần chẩn đoán phân biệt các tình trạng nặng của người bệnh (suy hô hấp, suy chức năng các cơ quan…) do các căn nguyên khác hoặc do tình trạng nặng của các bệnh lý mạn tính kèm theo.
2.5. ĐIỀU TRỊ
2.5.1. Nguyên tắc điều trị chung
- Phân loại bệnh nhân và xác định nơi điều trị theo các mức độ nghiêm trọng của bệnh:
+ Các trường hợp bệnh nghi ngờ (có thể xem như tình trạng cấp cứu) cần được khám, theo dõi và cách ly ở khu riêng tại các cơ sở y tế, lấy bệnh phẩm đúng cách để làm xét nghiệm đặc hiệu chẩn đoán xác định.
+ Trường hợp bệnh xác định cần được theo dõi và điều trị cách ly hoàn toàn.
+ Nếu viêm phổi nhẹ, có thể điều trị tại các khoa, phòng thông thường.
+ Trường hợp nặng (viêm phổi nặng, nhiễm trùng huyết) cần được điều trị tại các phòng cấp cứu của các khoa hoặc hồi sức tích cực.
+ Trường hợp nặng - nguy kịch (suy hô hấp nặng, ARDS, sốc nhiễm trùng, suy đa cơ quan) cần được điều trị hồi sức tích cực.
- Do chưa có thuốc đặc hiệu nên điều trị hỗ trợ và điều trị triệu chứng là chủ yếu.
- Cá thể hóa các biện pháp điều trị cho từng trường hợp, đặc biệt là các trường hợp nặng - nguy kịch.
- Có thể áp dụng một số phác đồ điều trị nghiên cứu được Bộ Y tế cho phép.
- Theo dõi, phát hiện và xử trí kịp thời các tình trạng nặng, biến chứng của bệnh.
2.5.2. Các biện pháp theo dõi và điều trị chung
- Nghỉ ngơi tại giường, phòng bệnh cần được đảm bảo thông thoáng, có thể sử dụng hệ thống lọc không khí hoặc các biện pháp khử trùng phòng bệnh khác như đèn cực tím (nếu có).
- Vệ sinh mũi họng, có thể giữ ẩm mũi bằng nhỏ dung dịch nước muối sinh lý, xúc miệng họng bằng các dung dịch vệ sinh miệng họng thông thường.
- Giữ ấm; uống đủ nước, đảm bảo cân bằng dịch, điện giải.
- Thận trọng khi truyền dịch cho người bệnh viêm phổi nhưng không có dấu hiệu của sốc.
- Đảm bảo dinh dưỡng và nâng cao thể trạng, bổ sung vitamin nếu cần thiết. Với các trường hợp nặng - nguy kịch, áp dụng hướng dẫn dinh dưỡng của Hội Hồi sức cấp cứu và Chống độc đã ban hành.
- Hạ sốt nếu sốt cao, có thể dùng paracetamol liều 10 - 15mg/kg cân nặng/lần, không quá 60mg/kg cân nặng/ngày cho trẻ em và không quá 2g/ngày với người lớn.
- Giảm ho bằng các thuốc giảm ho thông thường nếu cần thiết.
- Đánh giá, điều trị, tiên lượng các tình trạng bệnh lý mạn tính kèm theo (nếu có).
- Tư vấn, hỗ trợ tâm lý, động viên người bệnh.
- Theo dõi chặt chẽ các dấu hiệu lâm sàng, tiến triển của tổn thương phổi trên phim X quang và/hoặc CT scans phổi, đặc biệt trong khoảng ngày thứ 7 - 10 của bệnh, phát hiện các dấu hiệu tiến triển nặng của bệnh như suy hô hấp, suy tuần hoàn để có các biện pháp can thiệp kịp thời.
2.5.3. Điều trị các trường hợp đặc biệt
- Điều trị suy hô hấp, ARDS: Liệu pháp oxy, thông khí hỗ trợ, ECMO…
- Điều trị sốc nhiễm trùng: Bù nước, điện giải, dùng thuốc vận mạch.
- Kháng sinh được sử dụng trong các trường hợp như sau:
+ Với các trường hợp viêm phổi, cấy máu và cấy đờm tìm vi khuẩn và cân nhắc sử dụng kháng sinh thích hợp theo kinh nghiệm có tác dụng với các tác nhân vi khuẩn có thể đồng nhiễm gây viêm phổi (tùy theo lứa tuổi, dịch tễ để gợi ý căn nguyên). Điều chỉnh kháng sinh thích hợp theo kháng sinh đồ khi có kết quả phân lập vi khuẩn.
+ Nếu có tình trạng nhiễm trùng huyết, cần cho kháng sinh phổ rộng theo kinh nghiệm sớm, trong vòng một giờ từ khi xác định nhiễm trùng huyết. Điều chỉnh kháng sinh thích hợp khi có kết quả vi khuẩn và kháng sinh đồ.
+ Các trường hợp nhiễm trùng thứ phát, tùy theo căn nguyên, đặc điểm dịch tễ, kháng kháng sinh để lựa chọn kháng sinh thích hợp.
- Điều trị hỗ trợ chức năng các cơ quan nếu có suy chức năng các cơ quan.
- Thuốc kháng virus: Hiện nay, chưa có thuốc điều trị đặc hiệu cho SARS-CoV-2 và bằng chứng về hiệu quả, tính an toàn của các thuốc kháng virus ức chế sao chép ngược (antiretroviral hay ARV) và các thuốc kháng virus khác (như chloroquin/hydroxychloroquin, remdesivir, ribavirin).
- Các biện pháp điều trị khác: Corticosteroid toàn thân; lọc máu ngoài cơ thể; immunoglobulin truyền tĩnh mạch (IVIg); interferon… tùy theo từng mức độ bệnh.
2.5.4. Tiêu chuẩn xuất viện
- Hết sốt ít nhất 3 ngày.
- Các triệu chứng lâm sàng cải thiện, toàn trạng tốt, các dấu hiệu sinh tồn ổn định, chức năng các cơ quan bình thường, xét nghiệm máu trở về bình thường, X quang phổi cải thiện.
- Ba mẫu bệnh phẩm (các mẫu lấy cách nhau ít nhất 1 ngày) xét nghiệm âm tính với SARS-CoV-2 bằng phương pháp RT-PCR.
Theo dõi sau xuất viện: Người bệnh cần tiếp tục được cách ly phù hợp tại nhà dưới sự giám sát của y tế cơ sở và CDC địa phương thêm 14 ngày; theo dõi thân nhiệt tại nhà 2 lần/ngày, nếu thân nhiệt trên 380C ở 2 lần đo liên tiếp hoặc có các dấu hiệu bất thường khác, phải đến khám lại ngay tại các cơ sở y tế.
2.6. DỰ PHÒNG LÂY NHIỄM TỨC THÌ
Dự phòng lây nhiễm là một bước quan trọng trong chẩn đoán và điều trị người bệnh mắc COVID-19, do vậy cần được thực hiện ngay khi người bệnh tới nơi tiếp đón ở các cơ sở y tế. Các biện pháp dự phòng chuẩn phải được áp dụng ở tất cả các khu vực trong cơ sở y tế.
2.6.1. Tại khu vực sàng lọc và phân loại bệnh nhân
- Cho người bệnh nghi ngờ đeo khẩu trang và hướng dẫn tới khu vực cách ly. - Bảo đảm khoảng cách giữa các người bệnh ≥ 2m.
- Hướng dẫn người bệnh che mũi miệng khi ho, hắt hơi và rửa tay ngay sau khi tiếp xúc dịch hô hấp.
2.6.2. Áp dụng các biện pháp dự phòng giọt bắn
- Cần đeo khẩu trang y tế nếu làm việc trong khoảng cách 2m với người bệnh.
- Ưu tiên cách ly người bệnh nghi ngờ ở phòng riêng hoặc sắp xếp nhóm người bệnh cùng căn nguyên trong một phòng. Nếu không xác định được căn nguyên, xếp người bệnh có chung các triệu chứng lâm sàng và yếu tố dịch tễ. Phòng bệnh cần được bảo đảm thông thoáng.
- Khi chăm sóc gần người bệnh có triệu chứng hô hấp (ho, hắt hơi), cần sử dụng dụng cụ bảo vệ mắt.
- Hạn chế người bệnh di chuyển trong cơ sở y tế và người bệnh phải đeo khẩu trang khi ra khỏi phòng.
2.6.3. Áp dụng các biện pháp dự phòng tiếp xúc
- Nhân viên y tế phải sử dụng các trang thiết bị bảo vệ cá nhân (khẩu trang y tế, kính bảo vệ mắt, găng tay, áo choàng) khi vào phòng bệnh, cởi bỏ khi ra khỏi phòng và tránh đưa tay bẩn lên mắt, mũi, miệng.
- Vệ sinh và sát trùng các dụng cụ (ống nghe, nhiệt kế) trước khi sử dụng.
- Tránh làm nhiễm bẩn các bề mặt môi trường xung quanh như cửa phòng, công tắc đèn, quạt.
- Đảm bảo phòng bệnh thoáng khí, mở các cửa sổ phòng bệnh (nếu có).
- Hạn chế di chuyển người bệnh.
- Vệ sinh tay.
2.6.4. Áp dụng các biện pháp dự phòng lây truyền qua đường không khí
- Các nhân viên y tế khi khám, chăm sóc người bệnh đã xác định chẩn đoán, hoặc/và làm các thủ thuật như đặt ống nội khí quản, hút đường hô hấp, soi phế quản, cấp cứu tim phổi phải sử dụng các thiết bị bảo vệ cá nhân bao gồm đeo găng tay, áo choàng, bảo vệ mắt, khẩu trang N95 hoặc tương đương.
- Nếu có thể, thực hiện thủ thuật ở phòng riêng hoặc phòng áp lực âm.
- Hạn chế người không liên quan ở trong phòng khi làm thủ thuật.
Khoa Bệnh phổi