TÓM TẮT
Bệnh Coronavirus 2019 (COVID-19) do nhiễm SARS-CoV-2 đã được tổ chức Y tế thế giới (WHO) công bố là đại dịch trên toàn thế giới vào ngày 11 tháng 3 năm 2020 và cho đến nay, dịch bệnh này vẫn chưa được kiểm soát. Bên cạnh các triệu chứng phổ biến của bệnh là các triệu chứng hô hấp, các triệu chứng thần kinh cũng được nhiều nghiên cứu ghi nhận. Các biến chứng thần kinh khá thường gặp ở các bệnh nhân COVID-19nhập viện điều trị. Hơn 80% bệnh nhân COVID-19nhập viện có thể có triệu chứng thần kinh tại một số thời điểm trong suốt quá trình bệnh[1]. Các biểu hiện thần kinh có thể thay đổi từ các triệu chứng không đặc hiệu như đau đầu, chóng mặt, đau cơ đến các bệnh lý thần kinh đặc hiệu như viêm não, đột quỵ, viêm tủy ngang cấp và hội chứng Guillain Barre. Bài tổng quan này mô tả các cơ chế bệnh sinh tiềm năng và các triệu chứng lâm sàng thần kinh ở bệnh nhân COVID-19.Nhận thức được các triệu chứng thần kinhcó thể tạo điều kiện thuận lợi cho việc chẩn đoán, điều trị và nâng cao hiệu quả điều trị ở bệnh nhân COVID-19.
Từ khóa: “Coronavirus”, “SARS-CoV-2”, “COVID-19”, “triệu chứng thần kinh”, “biến chứng thần kinh”.
NEUROLOGICAL MANIFESTATIONS IN PATIENTS WITH COVID-19
SUMMARY
Coronavirus disease 2019 (COVID-19) caused by SARS-CoV-2 was declared a worldwide pandemic by the World Health Organization (WHO) on March 11, 2020, and to date, this epidemic has not been controlled. Besides the common symptoms of the disease, which are respiratory symptoms, neurological symptoms have been also recognized by many studies.Neurological complications in patients with COVID-19 are common in hospitalized patients. More than 80 percent of hospitalized patients may have neurologic symptoms at some point during their disease course [1]. Neurological manifestations may vary from non-specific symptoms such as headache, dizziness, myalgia and/or fatigue, olfactory or taste dysfunction to specific syndromes including encephalopathy, stroke, acute transverse myelitis and Guillain-Barre syndrome. This topic describes potential pathogenetic mechanisms and neurological manifestations of COVID-19. Awareness of neurological symptoms may facilitate its diagnosis and management and improve outcome in such patients.
Key words: “Coronavirus”, “SARS-CoV-2”, “COVID-19”, “neurological manifestation”, “neurological complication”.
1. MỞ ĐẦU
Vi rút Corona là tác nhân gây bệnh quan trọng cho người và động vật. Vào cuối năm 2019, một chủng mới của loại vi rút này đã được xác định là nguyên nhân gây ra một loạt các trường hợp viêm phổi ở Vũ Hán, một thành phố thuộc tỉnh Hồ Bắc, Trung Quốc. Căn bệnh này lây lan nhanh chóng, và vào tháng 2 năm 2020, Tổ chức Y tế Thế giới đã đặt tên là bệnh COVID-19 (bệnh do coronavirus 2019). Tổ chức Y tế Thế giới tuyên bố COVID-19 là đại dịch vào ngày 11 tháng 3 năm 2020. Vi rút gây ra COVID-19 được xác định là vi rút corona 2 gây hội chứng hô hấp cấp tính nghiêm trọng (SARS-CoV-2).Tính đến giữa tháng 7 năm 2021, thế giới đã có gần 189 triệu người mắc và gần 4,07 triệu người tử vong do COVID-19. Tại Việt Nam, đến ngày 16/7/2021 đã có 42288 bệnh nhân và 207 ca tử vong liên quan đến Covid 19. Các con số này vẫn càng ngày càng tăng. Đây là đại dịch lớn nhất và nặng nề nhất trên thế giới kể từ đại dịch cúm 1918. Mặc dù bệnh cảnh lâm sàng chính và quan trọng của bệnh là các triệu chứng hô hấp, các triệu chứng thần kinh cũng được báo cáo ngày càng nhiều. Bệnh cảnh thần kinh có thể là sự kết hợp của các biến chứng không đặc hiệu của bệnh lý hệ thống, sự tác động trực tiếp của nhiễm vi rút hoặc là do viêm hệ thống thần kinh và mạch máu cận hoặc sau nhiễm vi rút. Lâm sàng thần kinh ở bệnh nhân COVID-19 được báo cáo khá phong phú từ các triệu chứng không đặc hiệu như đau đầu, chóng mặt, đau cơ đến các bệnh lý thần kinh đặc hiệu như viêm não, đột quỵ, viêm tủy ngang cấp và hội chứng Guillain Barre. Bài tổng quan này phân tích các cơ chế bệnh sinh tiềm năng và tổng hợpcác triệu chứng lâm sàng thần kinh có thể gặp ở bệnh nhân COVID-19.
2. CƠ CHẾ BỆNH SINHSARS-CoV-2 là mộtVirus sợi đơn RNA có vỏ và không phân đoạn thuộc họ betacoronaviridae. Tương tự như SARS-CoV, SARS-CoV-2sử dụng thụ thể của enzym chuyển đổi angiotensin 2 (ACE2) để xâm nhập vào tế bào chủ, nhưngvới ái lực cao gấp hai mươi lần. Thụ thể ACE2 có ở nhiều nơi trong cơ thể và đã được phát hiện trong mô mỡ, tim,não, phổi, nội mô mạch máu, gan và niêm mạc mũi-miệng,khiến các cơ quan này dễ bị tổn thương [2]. Trong não, ACE2 có ở các tế bào thần kinh, tế bào hình sao và tế bào thần kinh đệm ít gai, trong đó, thấy nhiều ở vỏ não vận động, vỏ não hồi đai phía sau,hồi thái dương giữa, các đường giao cảm trong thân não,liềm đen, các não thất, các cơ quan quanh não thất, đồi thị,và hành khứu[2]. SARS-CoV-2 sử dụng tiểu đơn vị S1của protein gai để gắn vào các thụ thể ACE2 của vật chủ và tiểu đơn vị S2để hòa màng và đi vào trong tế bào. Khi đã ở trong tế bào, RNA tháo vỏ bọc, dịch mã các protein khác nhau thông qua bộ gen phụRNA, tiếp theo là tập hợp các chồi hạt vi rút và phóng thíchkhỏi các tế bào chủ.
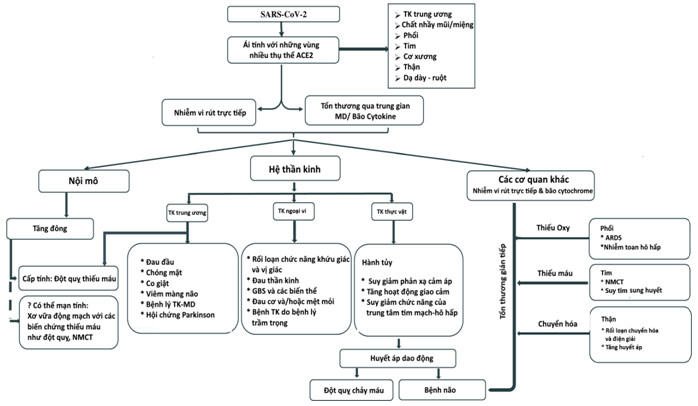
Hình 2.1. Cơ chế sinh lý bệnh tiềm năng và các triệu chứng thần kinh có thể gặp ở bệnh nhân COVID-19
3. TRIỆU CHỨNG THẦN KINH
Trong khi các biểu hiện ngoài thần kinh của bệnh COVID-19bao gồm sốt (77–89%), ho (61–81%), khó thở (3–26%), đau họng (10%) và các triệu chứng tiêu hóa(5-9%) được báo cáo thường gặp, hơn 80% bệnh nhân COVID-19 nhập viện có thể có triệu chứng thần kinh tại một số thời điểm trong suốt quá trình bệnh [1]. Các triệu chứng thần kinhbao gồm đau cơvà/hoặc mệt mỏi, chóng mặt, đau đầu, giảm khứu giác, vị giác và thay đổi tâm thần kinh tương đối phổ biến ở các bệnh nhân bị bệnh nặng,và các bệnh nhân có bệnh lý nền. Chúng có thể xuất hiện do tổn thương hệ thần kinh trung ương và/hoặc ngoại vi, có thể biểu hiện sớm hoặc muộn trong quá trình diễn biến củaCOVID-19.
- Bệnh lý thần kinh trung ương
Triệu chứng bệnh lý thần kinh trung ươngđược báo cáo lên đến 25% ở các bệnh nhân COVID-19 [5]. Bên cạnh các triệu chứng không đặc hiệu phổ biến bao gồm chóng mặt, đau đầu và thay đổi tâm thần kinh,các bệnh lý thần kinh trung ương bao gồm viêm não, viêm não màng não, các bệnh lý mạch máu não, động kinh và các bệnh lý thần kinh – miễn dịch.
3.1.1 Các triệu chứng thần kinh trung ương không đặc hiệu
- Chóng mặt
Đây là triệu chứng thần kinh phổ biến nhất ở bệnh nhân COVID-19, có thể gặp ở 17% bệnh nhân, nhất là các bệnh nhân phải điều trị hồi sức cấp cứu do bệnh nặng [5].
- Đau đầu
Đa số các báo cáo ghi nhận đau đầu gặp ở 6–13% bệnh nhân COVID-19[5], [6], cá biệt có nghiên cứu tại Pháp ghi nhận đau đầu gặp ở 82% bệnh nhân nghiên cứu[7]. Đặc điểm đau đầu có thể khác nhau tùy theo giai đoạn của bệnh Trong khiđau đầu cấp tính liên quan đến bệnh lý giống cúm, đau nửa đầu vàđau đầu kiểu căng thẳng hay gặp trong những ngày đầu của bệnh,đau đầu do thiếu oxy và phản ứng viêm toàn thândo“bão cytokine” có thể xuất hiệnmuộn hơn trong quá trình bệnh.
Đau đầu cũng có thể là một dấu hiệu báo trước của viêm màng não và huyết khối xoang tĩnh mạch trong COVID-19 [8]. Một nghiên cứu cắt ngangtrên 130 bệnh nhân COVID-19 nhập viện cho thấy đặc điểm đau đầu hai bên, cường độ nặng với tính chất tức nặng, ưu thế ở phần trán gặp ở ¾ số bệnh nhân.Đau đầu xuất hiện trong vòng 24h của bệnh ở 62% bệnh nhân. Gần như tất cả (94%) trường hợp đáp ứng tiêu chuẩn chẩn đoán đau đầu do nhiễm vi rút hệ thống của ICHD-3. Trong đó, đau đầu kiểu migraine được báo cáo ở ¼ số ca bệnh và đau đầu kiểu căng thẳng được báo cáo ở ½ số ca bệnh[9].
- Thay đổi tâm thần kinh
Suy giảm khả năng nhận thức có thể gặp ở 9% bệnh nhân Covid 19 nhập viện điều trị, nhất là ở các bệnh nhân nặng. Kích động và lẫn lộn gặpở hơn hai phần ba bệnh nhân điều trị hồi sức tích cực vàgần một phần ba số bệnh nhân này có thể biểu hiện rối loạn chức năng điều hànhsau khi xuất viện. MRI sọ não trong 13 trường hợp không được chẩn đoánviêm não cho thấy dày màng mềm của não ở tám(62%) trường hợp, đột quỵ thiếu máu não ở ba (23%) trường hợp, trong khigiảm tưới máu vùng trán-thái dương cả hai bên ở mười một (84%) trường hợp[10]. Các yếu tố khác nhau góp phần gây sự thay đổi thần kinh ở bệnh nhân COVID-19 bao gồm bệnh não nhiễm độc-chuyển hóa do“bão cytokine”là hệ quả của phản ứng viêm hệ thống quá mức, các bệnh lý mạch máu não, động kinh, các hội chứng thần kinh trung ương qua trung gian miễn dịch cận hoặc sau nhiễm vi rútvà cũng có thể do nhiễm vi rút SARS-COV-2 trực tiếp tại hệ thần kinh trung ương[5]. Ngoài ra, các triệu chứngloạn thần mới khởi phát qua trung gian miễn dịch cũng được báo cáo ở các bệnh nhân COVID-19.
3.1.2. Viêm não, viêm não màng não
Viêm não là bệnh cảnh thường gặp ở bệnh nhân COVID-19 nặng. Trong một nghiên cứu thuần tập 2088 bệnh nhân COVID-19 điều trị tại đơn vị hồi sức tích cực, triệu chứng mê sảng khá phổ biến, gặp ở 55% bệnh nhân [11]. Trong một nghiên cứu khác trên 509 bệnh nhân COVID-19 nhập viện, có 31,8% viêm não và các bệnh nhân này cao tuổi hơn các bệnh nhân không bị viêm não (66 so với 55 tuổi), có thời gian tiến triển bệnh từ lúc khởi phát đến khi nhập viện ngắn hơn, gặp ở nam nhiều hơn và có nhiều yếu tố nguy cơ hơn (tiền sử bị bệnh thần kinh, ung thư, bệnh lý mạch máu não, suy thận, đái tháo đường, rối loạn chuyển hóa lipid máu, tăng huyết áp, suy tim, hút thuốc lá) [1]. Viêm não có thể là triệu chứng đầu tiên của COVID-19. Một nghiên cứu trên 817 bệnh nhân cao tuổi (tuổi trung bình là 78 tuổi) mắc COVID-19 điều trị tại khoa hồi sức cấp cứu, có 28% bệnh nhân viêm não. Trong các bệnh nhân viêm não, có 37% bệnh nhân thiếu các triệu chứng điển hình của COVID-19 như sốt và khó thở [11].Triệu chứng lâm sàng của viêm não trong COVID-19 gồm mê sảng, thất ngôn/rối loạn vận ngôn, đau đầu, động kinh/trạng thái động kinh, tổn thương thần kinh khu trú, rung giật cơvà có thể có hội chứng parkinson.Báo cáo về ba ca lâm sàng đã mô tảdiễn biến tối cấp của viêm não liên quan đến COVID-19 là viêm não hoại tử chảy máu cấp và viêm thân não [12]. Cả ba bệnh nhân này đều có đầy đủ các dấu hiệu màng não (cứng gáy, Kerning và Brudzinski) vàphản xạ bệnh lý bó tháp Babinski. Các xét nghiệm tìm các vi rút và vi khuẩn hay gặp gây viêm não đều âm tính. Trong khi chỉ duy nhất một trường hợp có sự hiện diện của SARS-CoV-2 trong dịch não tủy, cả ba ca bệnh đều tăng kháng thể IgM kháng S1 với sự tăng đáng kể các marker viêm trong dịch não tủy. Điều này gợi ý đến vai trò của đáp ứng tự miễn cận/sau nhiễm vi rút. Cả ba ca bệnh đều đáp ứng tốt với thuốc kháng vi rút kèm theo hoặc không kèm theo liệu pháp ức chế miễn dịch (methylprednisolon liều cao, globulin miễn dịch truyền tĩnh mạch, chuyển đổi huyết tương).
3.1.3. Các bệnh lý mạch máu não
Đột quỵ thiếu máu não và xuất huyết não, huyết khối xoang tĩnh mạch não, cũng như bệnh lý tắc vi mạch nội sọ do viêm mạch máu đều được báo cáo ở các bệnh nhân COVID-19, trong đó hay gặp nhất là đột quỵ thiếu máu não.Một nghiên cứu trên 214 bệnh nhân COVID-19 thấy có sáu (2,8%) bệnh nhân bị đột quỵ não bao gồm năm bệnh nhân đột quỵ thiếu máu và một bệnh nhân xuất huyết não[5]. Một nghiên cứu khác trên 221 trường hợp COVID-19 nhập viện ghi nhận 13 trường hợp (5,8%)đột quỵ với 11 (5%) thiếu máu và một (0,5%)xuất huyết và một có huyết khối xoang tĩnh mạch não. Đột quỵ thường gặp ở bệnh nhân cao tuổi với bệnh cảnh COVID-19 nặng, đi kèm các yếu tố nguy cơ bệnh lý mạch máu như tăng huyết áp, đái tháo đường hoặc tiền sử đã từng bị đột quỵ[8]. Mặc dù đột quỵ thiếu máu thường xuất hiện muộn trong quá trình diễn biến COVID-19với thời gian trung bình là 12 ngày, một số trường hợp xuất hiện sớmcũng đã được báo cáo. Đột quỵ thiếu máu não liên quan đến COVID-19 thường do tắc mạch não lớn và có thể tắc nhiều mạch cùng lúc [8], [13]. Một số trường hợp huyết khối xoang tĩnh mạch não liên quan COVID-19đã được báo cáo. Bệnh lý có thể xuất hiện trong tuần thứ hai sau khi nhiễm vi rút, không có sự khác biệt về giới tính, với triệu chứng hay gặp nhất là đau đầu, sau đó là các tổn thương thần kinh khu trú. Chẩn đoán hình ảnh sọ não không cho thấy nhồi máu hay chảy máu não[14].
Tăng nguy cơ đột quỵ thiếu máu não hoặc huyết khối xoang tĩnh mạch não ở bệnh nhân nhiễm SARS-CoV-2 gợi ý trạng thái tiền đông máu, đây có thể là hệ quả củaứ trệ dòng máu, nhất là ở các bệnh nhân trầm trọng và các bệnh nhân nằm bất động hoặc tình trạng tăng đông và tổn thương trực tiếp nội mô mạch máu thông qua thụ thể ACE2[13].
3.1.4.Động kinh
Động kinh và/hoặc trạng thái động kinh (co giật hoặc không co giật) xuất hiện ở bệnh nhân COVID-19 gợi ý SARS-CoV-2 có thể liên quan đến thần kinh trung ương trực tiếp hoặc gián tiếp qua thiếu oxy, rối loạn chuyển hóa và điện giải[4]. Một số báo cáo mô tả lâm sàng hoặc bằng chứng điện não về cơn động kinh mới khởi phát hoặc trạng thái động kinh kháng trị mới khởi phát (NORSE) ở bệnh nhân COVID-19 [15]. Bệnh nhân động kinh mắc COVID-19 thường xuất hiện tình trạng tăng đột biến cơn động kinh [4]. Giảm ngưỡng động kinh ở bệnh nhân COVID-19 có thể xuất hiện ngay cả khi không có bệnh cảnh của viêm, dẫn đến động kinh mới khởi phát hoặc trạng thái động kinh mới khởi phát hoặc sự xuất hiện cơn động kinh trở lại ở các bệnh nhân động kinh đã được kiểm soát tốt. Một báo cáo vềba bệnh nhân (tuổi từ 63 đến 68) xuất hiện động kinh toàn thể co cứng co giật là biến chứng rõ ràng sau khi mắc bệnh COVID-19. Các bệnh nhân đều không quá nặng ở thời điểm xuất hiện cơn động kinh, và co giật cơ ở bệnh nhân không thể lý giải được do các nguyên nhân khác như thiếu oxy, rối loạn chuyển hóa hoặc do tác dụng phụ của thuốc. Bệnh nhân được điều trị triệu chứng bằng Levetiracetam, Valproate, Clonazepam và/hoặc thuốc Propofol và hồi phục dần với các liệu pháp miễn dịch (methylprednisolon và/hoặc chuyển đổi huyết tương)[16].
3.1.5. Các bệnh lý thần kinh trung ương liên quan miễn dịch
- Xơ não tủy rải rác (MS)
Mặc dù các vi rút CoV lây bệnh cho ngườicó liên quan đến MS, sự liên quan của SARS-CoV-2 với MS còn đang thiếu bằng chứng. MRI não ở bệnh nhân nam 54 tuổiviêm phổi COVID-19 và động kinh cho thấy các tổn thương tăng tín hiệu trên T2 và Flair ở chất trắng quanh não thất hai bên, thể chai, hành tủy và mặt lưng của tủy cổ, mà không có hạn chế khuếch tán hoặc tăng cường độ tương phản. Tuy xét nghiệm dịch não tủy không phát hiện được SARS-CoV-2 hoặc bằng chứng xác định xơ não tủy rải rác. Nhưng khi khám nghiệm tử thi của bệnh nhân nhiễm SARS-COV-2 cho thấy những tổn thương hủy myelin đi kèm với những hạt vi rút được phát hiện trong mô não gợi ý đến khả năng SARS-COV-2 có liên quan đến giải phẫu bệnh hủy myelin. Tình trạng viêm quá mức liên quan đến nhiễm SARS-CoV-2có thể gây ra kích hoạt thần kinh đệm và hủy myelin của thần kinh trung ương. Một giả thuyết khác cho rằng quá trình hủy myelin liên quan đến phản ứng miễn dịch bị trì hoãn, sau khi nhiễm virut được giải quyết, và do đó không phát hiện được SARS-CoV-2 trong dịch não tủy[17].
- Viêm tủy ngang cấp
Cho đến nay, ít nhất bốn bệnh nhân viêm tủy ngang cấp tính liên quan đến COVID-19đã được báo cáo. Các bệnh nhân này có khởi phát liệt tứ chi hoặc hạ liệt cấp tính kèm theo rối loạn cơ tròn. Không ai trong số này có bệnh cảnh lâm sàng liên quan đến não, thần kinh thị giác và tiểu não hoặc thân não. Ba trong số này biểu hiện viêm tủy ở tuần thứ hai của bệnh và một ca xuất hiện triệu chứng thần kinh ở ngày thứ 3 của bệnh[18], [19], [20]. MRI cho thấy viêm tủy cắt ngang dài và rộng liên quan đến toàn bộ chiều dài cột tủy ở hai ca đầu tiên, viêm tủy cắt ngang đa ổ ở ca thứ ba [20], viêm tủy kéo dài đến tận thân não ở ca thứ tư [18]Xét nghiệm dịch não tủy âm tính với SARS-COV-2, nhưng một trong bốn ca bệnh có tình trạng tăng lympho và protein [20]. Các xét nghiệm tự miễn trong dịch não tủy và huyết thanh với các vi rút hướng thần kinh hay gặp gây viêm tủy đều âm tính. Xem xét khởi phát viêm tủy ở tuần thứ hai của bệnh khi mà đáp ứng điều biến miễn dịch đã đáng kể thì có khả năng giải phẫu bệnh ở những bệnh nhân này có liên quan đến cơ chế miễn dịch [20]. Tuy nhiên, cũng không thể loại trừ khả năng vi rút SARS-COV-2 xâm nhập trực tiếp vào tủy sống, nhất là khi mà các thụ thể ACE2 được phát hiện trên bề mặt các tế bào thần kinh của tủy sống [21].
3.1.6. Rối loạn vận động
Bệnh Parkinsonđãđược báo cáo ở một bệnh nhân nam 70 tuổi vào thời điểm 2 tháng sau nhiễm SARSCoV-2. Ở bệnh nhân này ghi nhận giảm hấp thu 18F-FDOPA không đối xứngở các hạch nền và điều trị đáp ứng tốt vớipramipexole và biperiden. Sự kích hoạt miễn dịch liên quan đến COVID-19trong hệ thống khứu giác dẫn đến việc gấp nếp sai alpha-synuclein, từ đó tiến triển đến bệnh cảnh Parkinson có thể là cơ chế bệnh sinh ở những bệnh nhân này [22]. Các báo cáo về các rối loạn vận động khác có liên quan đến COVID-19 bao gồm rung giật nhãn cầu, run, giật cơ và thất điềucũng đã được ghi nhận [23]. Hầu hết các triệu chứng này biểu hiện trongtuần thứ hai hoặc thứ ba của bệnh, gợi ý đến cơ chế bệnh sinh của chúng có thể là hiện tượng đáp ứng tự miễn cận hoặc sau nhiễm vi rút.
1.2.Các bệnh lý thần kinh ngoại vi và cơCác triệu chứng thần kinh ngoại vi đã được báo cáo ở gần 10% bệnh nhân COVID-19, trong đó rối loạn mùi và vị là hay gặp nhất.
- Rối loạn chức năng khứu giác và vị giác
Mất khứu giác và vị giác được báo cáo là triệu chứng sớm thường gặp ở bệnh nhân mắc COVID-19, ghi nhận ở hơn 80% bệnh nhân trong nghiên cứu một loạt ca lâm sàng. Các bệnh nhân này không thấy có tắc mũi hoặc chảy dịch mũi nhưng lại giảm khả năng ngửi.[24]. Trong một nghiên cứu phân tích gộp 83 nghiên cứu trên 27000 bệnh nhân, rối loạn chức năng khứu giác gặp ở 48% bệnh nhân (95%CI 41,2-54,5) [25]. Các báo cáo ghi nhận rối loạn chức năng khứu giácxuất hiệnđồng thời hoặc sau khi có triệu chứng lâm sàng của COVID-19 ở 88% trường hợp, và có thể là triệu chứng sớm của bệnh ở 12% trường hợp. Khứu giác của bệnh nhân hồi phục gần bình thường ở 25-80% bệnh nhân trong hai tuần. Tuy nhiên cũng có một số trường hợp thời gian hồi phục kéo dài hơn. Tỷ lệ gặp mất khứu và mất vị cao mà không có ngạt mũi hoặc chảy nước mũi gợi ý đến khả năng mất thần kinh cảm giác qua mũi là cơ chế bệnh sinh của rối loạn chức năng khứu giác ở các bệnh nhân COVID 19[26].
- GBS và bệnh lý dây thần kinh sọ não
Cho đến nay, ít nhất 73 trường hợphội chứng Gullain-Barre (GBS) và các biến thể liên quan đến COVID-19 đã được báo cáo[27]. Liệt mềm và mất phản xạ gân xương (hạ liệt/liệt tứ chi) kèm theo hoặc không kèm theo triệu chứng cảm giác là bệnh cảnh lâm sàng chính(70%), với 10% trường hợp có các đặc điểm lâm sàng của hội chứng Miller–Fisher (MFS). Các biến thể khác bao gồm liệt mặt hai bên (6,8%), viêm đa dây thần kinh sọ (2,7%), biến thể hầu-cổ-cánh tay (1,3%) [27]. Triệu chứng hô hấp sớm và nặng thấy ở ¼ số ca bệnh, có lẽ liên quan đến trung khu hô hấp ở thân não. Đa số các ca bệnh đều có biểu hiện lâm sàng thần kinh sau tuần đầu tiên của bệnh gợi ý đến cơ chế bệnh sinh qua trung gian miễn dịch sau nhiễm vi rút.Hơn 4/5 (81,8%) trường hợp thỏa mãn tiêu chuẩn chẩn đoán điện cho viêm đa rễ dây thần kinh hủy myelin cấp tính (AIDP), 12,7% cho bệnh dây thần kinh thể sợi trục cảm giác và vận động cấp tính(AMSAN) và 5,4% bệnh dây thần kinh thể sợi trục vận động cấp tính (AMAN). Xét nghiệm dịch não tủy âm tính với SARS-COV-2 ở tất cả trường hợp, và có tình trạng phân ly albumin-tế bào ở 71% trường hợp. Hơn 70% bệnh nhân có tiên lượng tốt,hầu hết là sau khi điều trị bằng globulin miễn dịch tĩnh mạch[27].
- Bệnh cơ
Đau cơ và/hoặc mệt mỏi là một trong những triệu chứng hay gặp ở bệnh nhân COVID-19, được báo cáo ở 10–74% bệnh nhân[5], [10]. Tổn thương cơ xương với tăng CK huyết thanhtrên 200 U/L được ghi nhận ở 11% bệnh nhân COVID-19 nhập viện, đặc biệt ở những bệnh nhân có đồng thờibệnh lý gan và thận. Tiêu cơ vân đã được báo cáo ở bốn trường hợp COVID-19 [28]với biểu hiện lâm sàng là yếu cơ, đau cơ và nhão cơ ở chi dưới. Sự hiện diện của các thụ thể ACE2 trong cơ xương chỉ raSARS-CoV-2 có thể xâm nhập trực tiếp vào cơ, nhưng cũng có giả thuyết đây là bệnh lý liên quan đến miễn dịch [26].
- Bệnh synap thần kinh cơ
Bệnh nhược cơ có liên quan đến SARS-CoV-2 đã được báo cáo ở một bệnh nhân nữ 21 tuổisau khi mắc COVID 19 khoảng 4 tuần với lâm sàng khởi phát bán cấp, song thị và sụp mi dao động trong ngày. Kháng thể kháng thụ thể acetylcholine trong huyết thanh tăng cao, và đáp ứng điều trị tốt với globulin miễn dịch đường tĩnh mạch và pyridostigmine. Có lẽ sự giống nhau về mặt phân tử giữa các protein của SARS-CoV-2 và thụ thể acetylcholineđã kích hoạt phản ứng miễn dịch [29].
- Bệnh cơ (CIM) và bệnh thần kinh (CIN) do bệnh lý trầm trọng
Một nghiên cứu thuần tập ở 19 bệnh nhân COVID-19 nặng, khó cai thở máy cho thấy đo dẫn truyền thần kinh (NCS), điện cơ kim (EMG) thỏa mãn tiêu chuẩn chẩn đoán bệnh cơ do bệnh lý trầm trọng ở 7 bệnh nhân và bệnh thần kinh do bệnh lý trầm trọng ở 4 bệnh nhân. Trước đây, cả CIN và CIM cũng đã được báo cáo ở các bệnh nhân nhiễm SARS-CoV[27].
Một điểm đặc biệt là một số báo cáo ghi nhận nhiều bệnh nhân COVID-19 có thể khởi phát đơn thuần bằng các biểu hiện thần kinh nhưđau đầu, chóng mặt,đột quỵ, GBS, và viêm não màng não, còn các triệu chứng ngoài thần kinh sau đó vài ngày mới biểu hiện[5], [30]. Vì vậy các bác sỹ cũng cần chú ý điều này để tránh bỏ sót chẩn đoán.
4. Kết luận
SARS-COV-2 có thể gây tổn thương hệ thống thần kinh trung ương và/hoặc ngoại vi do cơ chế nhiễm vi rút trực tiếp hoặc thông qua trung gian miễn dịch. Các triệu chứng thần kinh ở bệnh nhân COVID-19 phong phú gồm cả các triệu chứng thần kinh trung ương và ngoại vi, từ không đặc hiệu đến đặc hiệu. Các triệu chứng này có thể xuất hiện ngay thời điểm khởi phát bệnh hoặc tại các thời điểm khác nhau trong quá trình diễn biến của bệnh. Nhận thức được các triệu chứng thần kinhcó thể tạo điều kiện thuận lợi cho việc chẩn đoán, điều trị và nâng cao hiệu quả điều trị ở bệnh nhân COVID-19.
TÀI LIỆU THAM KHẢO
- Liotta E.M., Batra A., Clark J.R. et al (2020), "Frequent neurologic manifestations and encephalopathy‐associated morbidity in Covid‐19 patients", Annals of clinical and translational neurology, 7(11), pp. 2221-2230.
- Jin Y., Yang H., Ji W. et al (2020), "Virology, epidemiology, pathogenesis, and control of COVID-19", Viruses, 12(4), pp. 372.
- Ahmad I., Rathore F.A. (2020), "Neurological manifestations and complications of COVID-19: A literature review", Journal of Clinical Neuroscience, pp.
- Zubair A.S., McAlpine L.S., Gardin T. et al (2020), "Neuropathogenesis and neurologic manifestations of the coronaviruses in the age of coronavirus disease 2019: a review", JAMA neurology, 77(8), pp. 1018-1027.
- Mao L., Jin H., Wang M. et al (2020), "Neurologic manifestations of hospitalized patients with coronavirus disease 2019 in Wuhan, China", JAMA neurology, 77(6), pp. 683-690.
- Borges do Nascimento I.J., Cacic N., Abdulazeem H.M. et al (2020), "Novel coronavirus infection (COVID-19) in humans: a scoping review and meta-analysis", Journal of clinical medicine, 9(4), pp. 941.
- Benameur K., Agarwal A., Auld S.C. et al (2020), "Encephalopathy and encephalitis associated with cerebrospinal fluid cytokine alterations and coronavirus disease, Atlanta, Georgia, USA, 2020", Emerging infectious diseases, 26(9), pp. 2016.
- Fatima N., Saqqur M., Qamar F. et al (2020), "Impact of COVID-19 on neurological manifestations: an overview of stroke presentation in pandemic", Neurological Sciences, pp. 1-5.
- Trigo López J., García-Azorín D., Planchuelo-Gómez Á. et al (2020), "Phenotypic characterization of acute headache attributed to SARS-CoV-2: An ICHD-3 validation study on 106 hospitalized patients", Cephalalgia, 40(13), pp. 1432-1442.
- Helms J., Kremer S., Merdji H. et al (2020), "Neurologic features in severe SARS-CoV-2 infection", New England Journal of Medicine, 382(23), pp. 2268-2270.
- Pun B.T., Badenes R., La Calle G.H. et al (2021), "Prevalence and risk factors for delirium in critically ill patients with COVID-19 (COVID-D): a multicentre cohort study", The Lancet Respiratory Medicine, pp.
- Moriguchi T., Harii N., Goto J. et al (2020), "A first case of meningitis/encephalitis associated with SARS-Coronavirus-2", International Journal of Infectious Diseases, 94, pp. 55-58.
- Naeimi R., Ghasemi–Kasman M. (2020), "Update on cerebrovascular manifestations of COVID-19", Neurological Sciences, pp. 1-13.
- Klein D.E., Libman R., Kirsch C. et al (2020), "Cerebral venous thrombosis: a typical presentation of COVID-19 in the young", Journal of Stroke and Cerebrovascular Diseases, 29(8), pp. 104989.
- Dono F., Carrarini C., Russo M. et al (2021), "New-onset refractory status epilepticus (NORSE) in post SARS-CoV-2 autoimmune encephalitis: a case report", Neurological Sciences, 42(1), pp. 35-38.
- Rábano-Suárez P., Bermejo-Guerrero L., Méndez-Guerrero A. et al (2020), "Generalized myoclonus in COVID-19", Neurology, 95(6), pp. e767-e772.
- Zanin L., Saraceno G., Panciani P.P. et al (2020), "SARS-CoV-2 can induce brain and spine demyelinating lesions", Acta neurochirurgica, 162(7), pp. 1491-1494.
- AlKetbi R., AlNuaimi D., AlMulla M. et al (2020), "Acute myelitis as a neurological complication of Covid-19: a case report and MRI findings", Radiology case reports, 15(9), pp. 1591-1595.
- Zhao K., Huang J., Dai D. et al (2020), "Acute myelitis after SARS-CoV-2 infection: a case report", MedRxiv, pp.
- Munz M., Wessendorf S., Koretsis G. et al (2020), "Acute transverse myelitis after COVID-19 pneumonia", Journal of neurology, 267, pp. 2196-2197.
- Nemoto W., Yamagata R., Nakagawasai O. et al (2020), "Effect of spinal angiotensin-converting enzyme 2 activation on the formalin-induced nociceptive response in mice", European journal of pharmacology, 872, pp. 172950.
- Cohen M.E., Eichel R., Steiner-Birmanns B. et al (2020), "A case of probable Parkinson's disease after SARS-CoV-2 infection", The Lancet Neurology, 19(10), pp. 804-805.
- Schellekens M.M., Bleeker‐Rovers C.P., Keurlings P.A. et al (2020), "Reversible myoclonus‐ataxia as a postinfectious manifestation of COVID‐19", Movement Disorders Clinical Practice, 7(8), pp. 977.
- Lechien J.R., Chiesa-Estomba C.M., De Siati D.R. et al (2020), "Olfactory and gustatory dysfunctions as a clinical presentation of mild-to-moderate forms of the coronavirus disease (COVID-19): a multicenter European study", European Archives of Oto-Rhino-Laryngology, 277(8), pp. 2251-2261.
- Saniasiaya J., Islam M.A., Abdullah B. (2021), "Prevalence of Olfactory Dysfunction in Coronavirus Disease 2019 (COVID‐19): A Meta‐analysis of 27,492 Patients", The Laryngoscope, 131(4), pp. 865-878.
- Ellul M.A., Benjamin L., Singh B. et al (2020), "Neurological associations of COVID-19", The Lancet Neurology, pp.
- Cabañes-Martínez L., Villadóniga M., González-Rodríguez L. et al (2020), "Neuromuscular involvement in COVID-19 critically ill patients", Clinical Neurophysiology, 131(12), pp. 2809-2816.
- Chan K.H., Slim J. (2020), "Rhabdomyolysis as potential late complication associated with COVID-19", Emerging Infectious Diseases, 26(10), pp. 2535-2535.
- Huber M., Rogozinski S., Puppe W. et al (2020), "Postinfectious onset of myasthenia gravis in a COVID-19 patient", Frontiers in neurology, 11, pp.
- Avula A., Nalleballe K., Narula N. et al (2020), "COVID-19 presenting as stroke", Brain, behavior, and immunity, 87, pp. 115-119.
Nhóm tác giả: Trần Thị Ngọc Trường, Phan Việt Nga,
Nhữ Đình Sơn, Nguyễn Đức Thuận, Dương Tạ Hải Ninh - BMK AM4, BVQY 103