1. ĐẶT VẤN ĐỀ
Hen phế quản là một vấn đề sức khỏe cộng đồng, một gánh nặng bệnh trên toàn thế giới, với tỷ lệ mắc bệnh, tử vong và tổng chi phí điều trị cao. Hen phế quản là một trong những bệnh mạn tính thường gặp nhất, với khoảng 300 triệu người bệnh và tỷ lệ tử vong là 1 trên 250 người tử vong vì bệnh tật trên toàn thế giới. Bệnh nhân hen phế quản tử vong thường liên quan đến các đợt cấp của bệnh. Đợt cấp của hen phế quản được định nghĩa là tình trạng xấu đi của các triệu chứng lâm sàng và chức năng phổi so với trạng thái bình thường của người bệnh. Tùy vào mức độ đợt cấp, bệnh nhân có thể điều trị ngoại trú hoặc bắt buộc điều trị trong bệnh viện. Việc điều trị chuyên sâu với thuốc giãn phế quản dạng hít và glucocorticoid toàn thân có thể làm giảm tắc nghẽn đường thở, cải thiện triệu chứng cho bệnh nhân. Tuy nhiên, các nghiên cứu cho thấy có từ 3 - 5% tổng số bệnh nhân nhập viện vì cơn hen kịch phát cấp tính bị suy hô hấp và phải thông khí xâm nhập. Chính vì vậy, việc chẩn đoán chính xác và xử trí kịp thời cho bệnh nhân hen phế quản đợt cấp nhập viện có vai trò quan trọng, làm giảm các nguy cơ biến chứng nặng của bệnh hen phế quản [1].
2. CHẨN ĐOÁN ĐỢT CẤP CỦA HEN PHẾ QUẢN
2.1. Các yếu tố khởi phát đợt cấp của hen phế quản
Theo GINA 2020, những yếu tố có thể khởi phát đợt cấp của hen phế quản bảo gồm: nhiễm virus đường hô hấp, tiếp xúc các yếu tố dị nguyên (khói, bụi, thức ăn...), ô nhiễm môi trường, thời điểm giao mùa, không tuân thủ điều trị corticoid dạng hít...[1].
Một vấn đề thời sự liên quan đến yếu tố khởi phát của hen phế quản là bệnh dịch Covid-19. Các nghiên cứu cho kết quả hen phế quản dường như không phải là một yếu tố nguy cơ cao mắc SARS-CoV-2, hoặc làm tăng nguy cơ mắc bệnh nặng hơn hoặc tử vong cho đa số bệnh nhân. Tuy nhiên, một số nghiên cứu cho thấy bệnh nhân có thời gian nằm viện lâu hơn, tỷ lệ đặt nội khí quản cao hơn và thời gian thở máy lâu hơn ở người lớn đồng mắc COVID-19 và hen phế quản [2].
2.2. Chẩn đoán mức độ đợt cấp của hen phế quản
Để xử trí đợt cấp của hen phế quản, cần đánh giá chính xác mức độ đợt cấp của hen phế quản. Trong thực hành lâm sàng, đánh giá mức độ nặng đợt cấp thường dựa vào các triệu chứng lâm sàng và thông số khí máu động mạch, đo thông khí phổi chỉ thực hiện cho những bệnh nhân có khả năng thực hiện kỹ thuật.
Các dấu hiệu lâm sàng có thể định hướng đến đợt cấp nặng của hen phế quản bao gồm: thở nhanh (> 30 lần/phút), nhịp tim nhanh (> 120 chu kỳ/phút), co rút các cơ hô hấp phụ, nói từng từ hoặc không thể nói được, không thể nằm ngửa do tình trạng khó thở, mạch nghịch đảo (chênh lệch huyết áp tâm thu ở thì hít vào và thở ra trên 12 mmHg) [1], [3].
Bảng 1: Các dấu hiệu đánh giá mức độ đợt cấp của hen phế quản
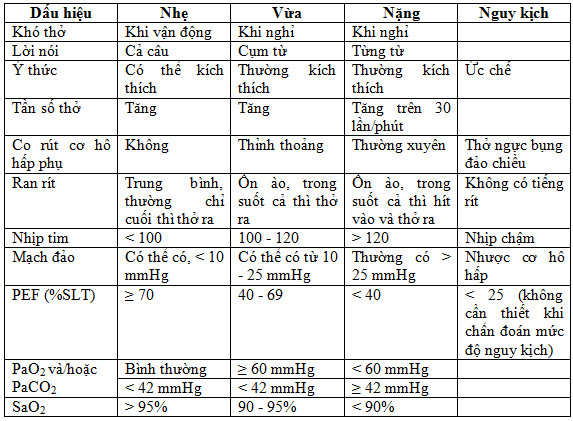
Nguồn: Theo Fergeson EJ và cộng sự [3]
Đo độ bão hòa oxy mao mạch (SpO2) có vai trò quan trọng trong đánh giá mức độ và tiên lượng đợt cấp của hen phế quản. Phương pháp này đơn giản, dễ thực hiện cho các bệnh nhân không thể đo PEF. Giảm oxy máu rõ rệt (PaO2 < 60 mmHg, SpO2 < 90%) là ít gặp trong các cơn hen không biến chứng, thường gặp trong hen đe dọa tính mạng và có biến chứng viêm phổi hoặc xẹp phổi. Thiếu oxy máu nghiêm trọng có nguy cơ dẫn đến các biến chứng tim mạch hoặc thần kinh nghiêm trọng và tử vong. Tình trạng giảm O2 kèm theo tăng CO2 máu động mạch thường ít gặp ở những bệnh nhân có PEF ≥ 25 %SLT (hoặc 200 ml/phút). Tăng CO2 máu động mạch và suy hô hấp tiến triển nhanh. Vì vậy, tình trạng tăng CO2 máu động mạch tiến triển là một trong những chỉ định cho thông khí nhân tạo trong điều trị đợt cấp của hen phế quản.
Đo độ nồng độ của CO2 trong máu tĩnh mạch ngoại vi (PvCO2) đang trở thành một thực hành phổ biến hơn trong các khoa cấp cứu. PvCO2 trong máu tĩnh mạch bình thường hoặc thấp là một yếu tố dự đoán một tin cậy PaCO2 bình thường hoặc thấp và có thể được sử dụng để loại trừ chứng tăng CO2 máu.
Đo thông khí phổi đánh giá mức độ tắc nghẽn bằng FEV1 là phương pháp nhạy nhất để chẩn đoán tắc nghẽn đường thở. Thông qua thực hiện test hồi phục phế quản bằng Salbutamol, thầy thuốc có thể chẩn đoán phân biệt giữa hen phế quản và các bệnh có tắc nghẽn đường thở khác. Tuy nhiên, bệnh nhân thường khó phối hợp tốt để đo thông khí phổi một cách chính xác, đặc biệt trong các đợt cấp mà bệnh nhân có khó thở nặng. Các xét nghiệm Xquang phổi, xét nghiệm máu ít có giá trị trong chẩn đoán mức độ đợt cấp của hen phế quản.
Trên thực tế lâm sàng, chẩn đoán đợt cấp của hen phế quản phần lớn không cần dựa vào các xét nghiệm cận lâm sàng. Nếu phụ thuộc kết quả cận lâm sàng, quá trình cấp cứu có thể sẽ bị chậm trễ. Các xét nghiệm cận lâm sàng chủ yếu để đánh giá các bệnh đồng mắc với hen phế quản (bệnh tim mạch, viêm phổi...) hoặc các biến chứng của hen phế quản (tràn khí màng phổi, suy hô hấp) [1], [3].
2.3. Các yếu tố tiên lượng đợt cấp của hen phế quản
Một số bệnh nhân hen phế quản đợt cấp tiến triển nặng, nguy cơ suy hô hấp và tử vong. Các yếu tố tiên lượng nguy cơ nặng được chia làm 4 nhóm nguy cơ, thể hiện trong bảng số 2.
Bảng 2: Yếu tố nguy cơ gây tử vong ở bệnh nhân hen phế quản
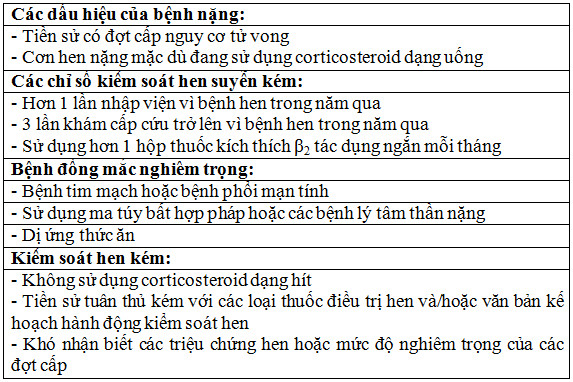
Nguồn: Theo GINA 2020 [1]
3. ĐIỀU TRỊ ĐỢT CẤP CỦA HEN PHẾ QUẢN
Khi nhập viện điều trị đợt cấp của hen phế quản, bệnh nhân có thể được điều trị tại khoa lâm sàng hoặc đơn vị hồi sức tích cực (ICU), tùy vào mức độ nặng của đợt cấp. Các biện pháp điều trị nhằm mục tiêu chính là giảm sự co thắt phế quản, giảm tắc nghẽn đường thở, đồng thời tăng O2 và giảm CO2 trong máu [4].
3.1. Điều trị nội khoa
- Oxy liệu pháp:
+ Đây là biện pháp cần được thực hiện ngay đối với các bệnh nhân có giảm O2 máu, thể hiện bằng SpO2 < 90% và các bệnh nhân có đợt cấp trung bình hoặc nặng, đánh giá bằng triệu chứng lâm sàng của bệnh nhân.
+ Mục tiêu thở oxy để SpO2 của bệnh nhân đạt trên 92%, với phụ nữ đang mang thai cần đạt đến 95%.
+ Theo hướng dẫn của GINA, các bệnh nhân có đợt cấp nặng và có nguy cơ tăng CO2 máu, việc điều chỉnh bổ sung oxy đến SpO2 từ 93 đến 95% là tốt hơn để nhắm mục tiêu SpO2 gần 100% với thở O2 nồng độ cao. Nghiên cứu của Perrin K. và cộng sự cho kết quả nhóm bệnh nhân được thở O2 nồng độ cao 8 L/phút có tỷ lệ tăng CO2 máu cao hơn rõ rệt [5].
- Thuốc kích thích β2 dạng hít:
+ Thuốc hiện được sử dụng để điều trị cắt cơn là Albuterol (Salbutamol), là thuốc giãn phế quản kích thích β2 tác dụng ngắn (SAMA). Thuốc sử dụng 3 lần, mỗi lần 200 - 400 µg, cách nhau 20 phút trong giờ đầu tiên. Thuốc có hiệu quả cao trong điều trị cắt cơn hen. Tuy nhiên, một vấn đề luôn cần lưu ý khi sử dụng liệu pháp SABA dạng hít liều cao có thể liên quan đến hạ kali máu và nhiễm toan lactic.
+ Thuốc có thể sử dụng bằng bình xịt định liều (Ventolin 100 µg) hoặc dạng khí dung (Ventolin 2,5 mg và 5 mg). Thuốc sử dụng theo phương pháp nào tùy vào đặc điểm bệnh nhân và mức độ đợt cấp của hen phế quản. Mỗi phương pháp có ưu điểm khác nhau. Kết quả các nghiên cứu cho thấy hiệu quả tương đương khi xịt bình định liều với khí dung khi sử dụng cùng một chất kích thích β2 [5]. Nghiên cứu của Cates C.J. và cộng sự nghiên cứu trên 729 bệnh nhân hen phế quản đợt cấp trung bình đến nặng, so sánh hiệu quả của việc sử dụng bình xịt Salbutamol định liều qua buồng đệm với khí dung, kết quả là có sự đáp ứng tương đương nhau ở hai nhóm [6].
- Thuốc kháng cholin dạng hít:
+ Thuốc thường được sử dụng là Ipratropium, là thuốc giãn phế quản kháng cholin tác dụng ngắn (SAMA). Thuốc sử dụng 3 lần, mỗi lần 500 µg, cách nhau 20 phút trong giờ đầu tiên, sau đó sử dụng theo nhu cầu đến 3 giờ.
+ Các thuốc SAMA có thể kết hợp với SABA trong điều trị cắt cơn hen phế quản cấp.
+ Nhiều nghiên cứu đã chứng minh hiệu quả của sự kết hợp 2 thuốc so với đơn trị liệu. Nghiên cứu của Kirkland SW và cộng sự (2017) cho thấy tỷ lệ nhập viện giảm khi sử dụng kết hợp hai thuốc khi so sánh đơn trị liệu 1 SABA đơn thuần. Tuy nhiên, ưu điểm này chỉ thể hiện rõ ở trên nhóm bệnh nhân hen phế quản đợt cấp nặng [7].
- Corticosteroid:
+ Liệu pháp Corticosteroid toàn thân là cần thiết để giải quyết các đợt cấp của bệnh hen không thể điều trị bằng thuốc giãn phế quản tích cực.
+ Áp dụng liệu pháp này được các Hướng dẫn điều trị chỉ định trong các trường hợp: Hen phế quản đợt cấp không đáp ứng với liệu pháp sử dụng thuốc giãn phế quản cắt cơn, những bệnh nhân đang điều trị bằng corticoid hoặc xuất hiện ngay đợt cấp sau khi ngưng sử dụng corticoid toàn thân.
+ Prednisolon thường được dùng ở liều trung bình 0,5 - 1 mg/kg thể trọng/ngày (tương đương khoảng 40 - 60 mg/ngày). Có thể sử dụng liều cao hơn đối với những bệnh nhân có nguy cơ cao, những bệnh nhân nặng đe dọa tử vong, liều có thể đến 60 - 80 mg Methylprednisolon/ngày (tương đương 90 - 120 mg Prednisolon). Liêu rất cao (bolus) hiện nay không được khuyến cáo sử dụng. Nghiên cứu của Emerman C.L. cho thấy không có sự khác biệt về hiệu quả khi sử dụng liều 500 mg với liều 100 mg Methylprednisolon [8].
+ Các thuốc corticoid có thể dùng đường uống hoặc đường tiêm tĩnh mạch. Đường tiêm tĩnh mạch thường áp dụng cho các bệnh nhân hen đợt cấp nặng, có nguy cơ cao suy hô hấp hoặc đe dọa tính mạng.
+ Một phương pháp sử dụng corticosteroid khác là sử dụng tại chỗ liều cao. Một số nghiên cứu cho thấy corticosteroid dạng hít liều cao có tác dụng tương đương với đường uống, đường tiêm ở những bệnh nhân đợt cấp nhẹ và trung bình [9].
- Magie sulfat:
+ Sử dụng liều duy nhất 2 g tĩnh mạch chậm trong vòng 20 phút cho các bệnh nhân hen đợt cấp nặng nguy hiểm tính mạng hoặc không đáp ứng điều trị ban đầu.
+ Magie sulfat có tác dụng làm giãn phế quản trong cơn hen cấp. Nghiên cứu của Kew KM và cộng sự (2014) cho thấy giảm rõ rệt tỷ lệ nhập viện và cải thiện một số thông số chức năng hô hấp ở nhóm bệnh nhân được sử dụng Magie sulfat điều trị [10].
3.2. Thông khí nhân tạo
Chỉ định chính của thông khí nhân tạo trong đợt cấp của hen phế quản là bệnh nhân có suy hô hấp. Tình trạng suy hô hấp có thể xuất hiện ngay từ ban đầu, được đánh giá bằng các triệu chứng lâm sàng của cơn khó thở nguy kịch đến tính mạng (không nói được, thở chậm, nhược cơ hô hấp...) hoặc được đánh giá chính xác sau khi có kết quả khí máu động mạch (giảm oxy đơn thuần hoặc kèm theo tăng CO2 máu).
Có hai biện pháp thông khí nhân tạo: xâm nhập hoặc không xâm nhập. Quyết định lựa chọn phương pháp nào tùy thuộc vào diễn biến lâm sàng của bệnh nhân. Thở máy không xâm nhập áp dụng cho các bệnh nhân có khả năng hồi phục, không cần đặt ống nội khí quản. Đối với bệnh nhân hen phế quản, cần cân nhắc kỹ lưỡng trước khi đặt ống nội khí quản. Do sự co thắt phế quản, thành phế quản sẽ rất dễ bị tổn thương trong quá trình đặt ống, gây ra những di chứng, ảnh hưởng đến bệnh nhân sau này [1], [11].
3.3. Các biện pháp khác
Một số biện pháp cũng được áp dụng trong điều trị đợt cấp của hen phế quản cũng đạt được những hiệu quả điều trị.
Việc sử dụng một số thuốc gây mê như: ketamine tiêm tĩnh mạch, halothane hít...có thể có tác dụng làm giãn phế quản, nhưng cơ chế chưa rõ. Kết quả này đã được chứng minh trong một số nghiên cứu trên lâm sàng [12], [13], [14].
Enoximone là một chất ức chế chọn lọc phosphodiesterase III điều trị bệnh tim mạch nhưng có tác dụng điều trị cơn hen cấp. Điều này đã được Beute J nghiên cứu, kết quả ban đầu cho thấy thuốc làm giảm nguy cơ bệnh nhân phải điều trị can thiệp trên lâm sàng [15].
Thuốc kích thích β2 đường tiêm tĩnh mạch (epinephrine, terbutaline) hiện không được khuyến cáo sử dụng rộng rãi trong điều trị đợt cấp của hen phế quản. Nhiều nghiên cứu đã chứng minh hiệu quả tương đương của thuốc kích thích β2 dạng hít, đồng thời giảm tỷ lệ tác dụng không mong muốn của thuốc khi so sánh với dạng thuốc dùng toàn thân. Epinephrine và Terbutaline hiện nay không được GINA khuyến cáo dùng phối hợp.
Hỗn hợp khí thở Heliox là một hỗn hợp bao gồm Heli và Oxy (O2). Heliox được sử dụng để điều trị y tế cho những bệnh nhân khó thở. Hỗn hợp này ít tạo ra lực cản trong không khí khi đi qua đường thở của phổi. Đơn trị liệu thở Heliox thường xuyên không được khuyến cáo áp dụng do hiệu quả chưa được kiểm chứng. Tuy nhiên, khí dung albuterol bằng cách sử dụng hỗn hợp khí Heliox thay vì khí thông thường, về lý thuyết có thể tăng dẫn thuốc vào các đường hô hấp nhỏ. Tuy nhiên, các thử nghiệm lâm sàng đã không cung cấp bằng chứng nhất quán về lợi ích.
Oxy hóa máu bằng màng ngoài cơ thể (ECMO) có thể áp dụng cho các bệnh nhân hen nặng, không cải thiện với thở máy thông thường.
3.4. Các biện pháp không hiệu quả
Một số biện pháp trước đây thường được sử dụng điều trị đợt cấp của hen phế quản. Tuy nhiên, các nghiên cứu gần đây đã chỉ ra những biện pháp này không có hiệu quả trong điều trị đợt cấp của hen phế quản.
Kháng Leucotrien chỉ có hiệu quả trong điều trị duy trì, không có tác dụng trong điều trị đợt cấp. Nghiên cứu của Camargo CA Jr và cộng sự (2003), Silverman RA (2004) và cộng sự đã chứng minh [16], [17].
Thuốc nhóm Methylxanthin đường tĩnh mạch trước đây được coi là điều trị chuẩn, có tác dụng giãn phế quản nhanh, nhưng hiện nay không còn được khuyến cáo sử dụng nữa. Thuốc làm tăng khả năng xuất hiện các tác dụng không mong muốn nặng khi kết hợp với nhóm kích thích β2 [18], [19].
Kháng sinh theo kinh nghiệm: Các hướng dẫn thực hành lâm sàng khuyến cáo không nên dùng liệu pháp kháng sinh theo kinh nghiệm để điều trị cơn hen phế quản đợt cấp, vì hầu hết các bệnh nhiễm trùng đường hô hấp gây ra cơn hen kịch phát là do virus. Ngoài ra, kháng sinh cũng chính là yếu tố có thể làm cơn hen nặng lên. Vì vậy, kháng sinh chỉ được khuyến cáo điều trị đợt cấp của hen phế quản khi đã có bằng chứng của nhiễm khuẩn [20], [21], [22].
4. KẾT LUẬN
Điều trị hen phế quản đợt cấp có ý nghĩa quan trọng làm giảm tỷ lệ tử vong của bệnh. Thầy thuốc lâm sàng cần xác định nhanh mức độ nặng của đợt cấp, các yếu tố nguy cơ để áp dụng biện pháp điều trị cấp cứu hợp lý. Tuy nhiên, vấn đề quan trọng hơn là cần phải hướng dẫn bệnh nhân điều trị kiểm soát hen tốt, tránh các yếu tố nguy cơ dẫn tới đợt cấp của bệnh, giảm tai biến biến chứng và giảm tỷ lệ tử vong.
TÀI LIỆU THAM KHẢO
- Global Initiative for Asthma - GINA (2020). Global Strategy for Asthma Management and Prevention. www.ginasthma.org (Accessed on March 30, 2020).
- Mahboobeh M, Katharine JF, Emilio J, et al. (2020). Asthma prolongs intubation in COVID-19. J Allergy Clin Immunol Pract; 8(7):2388-2391.
- Fergeson EJ, Shiven SP, Richard FL ( 2017). Acute asthma, prognosis, and treatment. J Allergy Clin Immunol;139(2):438-447.
- Michelle MC, Anne ED, Jerry AK et al. (2020). Managing Asthma in Adolescents and Adults. JAMA. doi:10.1001/jama.2020.21974.
- Perrin K, Wijesinghe M, Healy B, et al. (2011). Randomised controlled trial of high concentration versus titrated oxygen therapy in severe exacerbations of asthma. Thorax; 66:937.
- Cates CJ, Welsh EJ, Rowe BH (2013). Holding chambers (spacers) versus nebulisers for beta-agonist treatment of acute asthma. Cochrane Database Syst Rev: CD000052.
- Kirkland SW, Vandenberghe C, Voaklander B, et al. (2017). Combined inhaled beta-agonist and anticholinergic agents for emergency management in adults with asthma. Cochrane Database Syst Rev; 1:CD001284.
- Emerman CL, Cydulka RK (1995). A randomized comparison of 100-mg vs 500-mg dose of methylprednisolone in the treatment of acute asthma. Chest; 107:1559.
- Rodrigo GJ (2005). Comparison of inhaled fluticasone with intravenous hydrocortisone in the treatment of adult acute asthma. Am J Respir Crit Care Med; 171:1231.
- Kew KM, Kirtchuk L, Michell CI (2014). Intravenous magnesium sulfate for treating adults with acute asthma in the emergency department. Cochrane Database Syst Rev; CD010909.
- Carey C Thomson and Kohei Hasegawa (2016). Invasive mechanical ventilation in adults with acute exacerbations of asthma. https://www.uptodate.com/contents/invasive-mechanical-ventilation-in-adults-with-acute-exacerbations-of-asthma
- Tobias JD (2009). Inhalational anesthesia: basic pharmacology, end organ effects, and applications in the treatment of status asthmaticus. J Intensive Care Med ; 24:361.
- Vaschetto R, Bellotti E, Turucz E, et al. (2009). Inhalational anesthetics in acute severe asthma. Curr Drug Targets; 10:826.
- Shlamovitz GZ, Hawthorne T (2011). Intravenous ketamine in a dissociating dose as a temporizing measure to avoid mechanical ventilation in adult patient with severe asthma exacerbation. J Emerg Med; 41:492.
- Beute J (2014). Emergency treatment of status asthmaticus with enoximone. Br J Anaesth; 112:1105.
- Camargo CA Jr, Smithline HA, Malice MP, et al. (2003). A randomized controlled trial of intravenous montelukast in acute asthma. Am J Respir Crit Care Med; 167:528.
- Silverman RA, Nowak RM, Korenblat PE, et al. (2004). Zafirlukast treatment for acute asthma: evaluation in a randomized, double-blind, multicenter trial. Chest; 126:1480.
- Nair P, Milan SJ, Rowe BH (2012). Addition of intravenous aminophylline to inhaled beta(2)-agonists in adults with acute asthma. Cochrane Database Syst Rev; 12:CD002742.
- Siegel D, Sheppard D, Gelb A, Weinberg PF (1985). Aminophylline increases the toxicity but not the efficacy of an inhaled beta-adrenergic agonist in the treatment of acute exacerbations of asthma. Am Rev Respir Dis; 132:283.
- Normansell R, Sayer B, Waterson S, et al. (2018). Antibiotics for exacerbations of asthma. Cochrane Database Syst Rev; 6:CD002741.
- Stefan MS, Shieh MS, Spitzer KA, et al. (2019). Association of Antibiotic Treatment With Outcomes in Patients Hospitalized for an Asthma Exacerbation Treated With Systemic Corticosteroids. JAMA Intern Med; 179:333.
- Johnston SL, Szigeti M, Cross M, et al. (2016). Azithromycin for Acute Exacerbations of Asthma : The AZALEA Randomized Clinical Trial. JAMA Intern Med; 176:1630.
TS Đào Ngọc Bằng - TT Nội hô hấp, BVQY 103