1. Đại cương
1.1. Quan niệm về thuật ngữ
Thuật ngữ thận hư (nephrose) do Muller Friedrich Von đưa ra từ năm 1905 để chỉ các bệnh lý ở thận có tính chất thoái hóa mà không phải do viêm. Năm 1913, Munk đưa ra thuật ngữ thận hư nhiễm mỡ để chỉ một nhóm triệu chứng gồm: phù, protein niệu, giảm protein máu và tăng lipid máu, đồng thời có hiện tượng nhiễm mỡ trong các tế bào ống thận, trong khi các cầu thận gần như nguyên vẹn. Cùng thời gian đó (1914), Volhard F. và Fahr T. cho rằng: thận hư chỉ là một bệnh thoái hóa của ống thận. Từ đó thuật ngữ “thận hư nhiễm mỡ” được dùng để chỉ bệnh thận do nhiễm mỡ ở ống thận.
Năm 1937, Epstein đề xướng giả thuyết cho rằng “thận hư nhiễm mỡ” không phải là một bệnh ở thận mà là một tình trạng rối loạn chuyển hóa lipid của cơ thể. Quan điểm này được các nhà thận học thời gian đó ủng hộ rộng rãi, và trong suốt thời gian dài, nhiều tác giả gọi “thận hư nhiễm mỡ” là bệnh Epstein.
Cho đến những năm 1950, nhờ có kính hiển vi điện tử, người ta đã phát hiện ra những tổn thương trong bệnh “thận hư nhiễm mỡ” hoặc “bệnh Epstein” không phải là do nhiễm mỡ ở ống thận gây nên, mà tổn thương mô bệnh học chủ yếu lại thấy ở cầu thận. Các nghiên cứu sau này cho thấy các triệu chứng của thận hư có thể gặp trong nhiều bệnh cầu thận tiên phát và thứ phát. Tổn thương thận cũng đa dạng, mặc dù các biểu hiện lâm sàng và sinh hóa tương đối giống nhau. Vì vậy, thận hư không phải là một bệnh đơn thuần như quan niệm trước kia, cũng không phải do nhiễm mỡ ở ống thận hay do rối loạn chuyển hóa lipid gây nên, mà là biểu hiện của bệnh lý ở cầu thận do nhiều nguyên nhân khác nhau gây nên. Do đó, đa số các nhà thận học đều thống nhất sử dụng thuật ngữ “hội chứng thận hư”.
1.2. Khái niệm
Thận hư là hội chứng lâm sàng và sinh hóa được đặc trưng bởi: phù to, tiến triển nhanh kèm theo tràn dịch các khoang thanh mạc, protein niệu nhiều (≥ 3,5g/24 giờ), protein máu giảm (< 60g/l), albumin máu giảm (< 30g/l) và cholesterol máu tăng.
1.3. Nguyên nhân và phân loại hội chứng thận hư
Hội chứng thận hư được phân loại bao gồm hội chứng thận hư tiên phát hay nguyên phát (idiopathic or primary nephrotic syndrome) và hội chứng thận hư thứ phát hay hội chứng thận hư kết hợp (secondry nephrotic syndrome or nephrotic syndrome associated with specific causes).
1.3.1. Hội chứng thận hư nguyên phát
+ Bệnh cầu thận thay đổi tối thiểu.
+ Xơ hóa cầu thận ổ, cục bộ.
+ Viêm cầu thận màng.
+ Viêm cầu thận màng tăng sinh.
+ Viêm cầu thận tăng sinh gian mạch (viêm cầu thận IgA).
+ Viêm cầu thận cấp có tăng sinh lan tỏa (viêm cầu thận cấp sau nhiễm liên cầu).
+ Viêm cầu thận tăng sinh.
+ Viêm cầu thận tăng sinh hình liềm (viêm cầu thận tiến triển nhanh).
Tỷ lệ gặp các nguyên nhân gây hội chứng thận hư có sự khác nhau theo từng lứa tuổi.
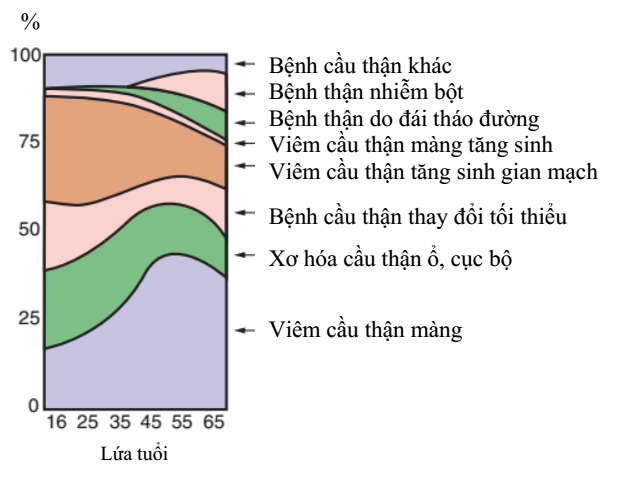
Hình 1: Tỷ lệ gặp các bệnh cầu thận gây hội chứng thận hư
1.3.2. Hội chứng thận hư thứ phát
+ Bệnh hệ thống:
- Lupus ban đỏ hệ thống và các bệnh collagen khác.
- Bệnh viêm mạch máu do miễn dịch (cryoglobulin máu hỗn hợp, u hạt Wegener, viêm nhiều động mạch, viêm thành mạch dị ứng...).
- Hội chứng Goodpasture.
- Bệnh thận nhiễm bột.
+ Bệnh di truyền và chuyển hóa:
- Đái tháo đường.
- Hội chứng Alport.
- Bệnh Fabry.
- Hội chứng thận hư do đột biến gen quy định các protein cấu trúc màng cầu thận.
- Hội chứng thận hư có tính chất gia đình.
- Hội chứng móng tay - xương bánh chè.
+ Bệnh nhiễm khuẩn:
- Nhiễm vi khuẩn (nhiễm liên cầu khuẩn, giang mai, viêm màng trong tim nhiễm khuẩn bán cấp và cấp tính, viêm thận bể thận mạn tính có trào ngược).
- Nhiễm virus (virus viêm gan B, virus viêm gan C, HIV, Cytomegalovirus).
- Nhiễm ký sinh trùng (sốt rét, Toxoplasma, sán máng...).
+ Do thuốc:
- Muối vàng, thủy ngân và các kim loại nặng.
- Penicillamin.
- Các thuốc kháng viêm không steroid.
- Lithium.
- Capotpril.
- Heroin.
- Các thuốc khác (probenecid, chlopropamid, ripampicin, tolbutamid, phenindion...).
+ Dị ứng, nọc rắn, nọc ong và miễn dịch.
+ Ung thư.
- Các khối ung thư tạng đặc (gồm phổi, đại tràng, dạ dày, vú, thận, tiền liệt tuyến,…) thường gây ra bệnh cầu thận màng.
- Bệnh Hodgkin, bệnh bạch cầu lympho thường gây ra bệnh cầu thận tổn thương tối thiểu.
+ Các nguyên nhân khác:
- Hội chứng thận hư do nhiễm độc thai ngén.
- Bệnh thận ghép mạn tính (chronic allograft nephropathy).
- Xơ hóa thận tiến triển nhanh.
- Hẹp động mạch thận một bên.
1.4. Bệnh sinh
Màng lọc cầu thận với cấu trúc không gian là các khe lọc, lỗ lọc và có cấu trúc điện tích với điện tích âm trên bề mặt tế bào nội mô mạch máu nên các phân tử protein trong máu với thành phần chính là albumin không thể thoát qua được. Trong hội chứng thận hư, màng lọc cầu thận bị tổn thương theo các cơ chế khác nhau dẫn tới biến đổi kích thước khe lọc, lỗ lọc và biến đổi điện tích màng dẫn tới để lọt qua màng nhiều protein với tỷ lệ cao (>80%) là albumin. Ở những bệnh nhân hội chứng thận hư do bệnh cầu thận nguyên phát, cơ chế bệnh sinh gây tổn thương màng lọc được giải thích là do sự lắng đọng các phức hợp miễn dịch gây ra hủy hoại lớp điện tích âm của màng nền cầu thận, làm cầu thận để lọt dễ dàng các phân tử mang điện tích âm như là albumin (hình 2).
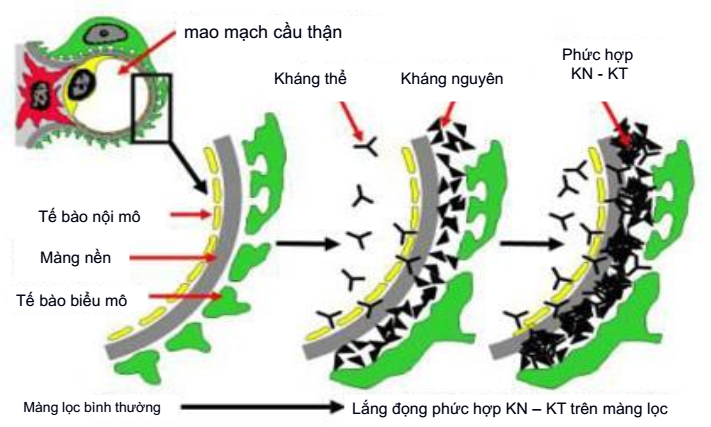
Hình 2: Cơ chế tổn thương màng lọc cầu thận
Mất nhiều protein qua màng lọc cầu thận là đặc trưng cơ bản nhất của hội chứng thận hư. Khi điện di protein niệu ở bệnh nhân có hội chứng thận hư do bệnh cầu thận màng, người ta thấy trên 80% là albumin (hình 3).
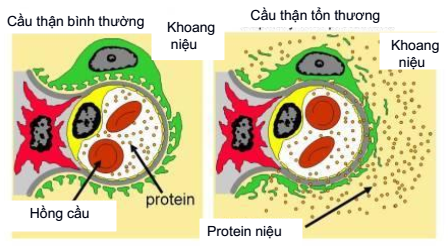
Hình 3: Cơ chế xuất hiện protein niệu
Khi lượng protein (chủ yếu là albumin) được bài xuất trong một ngày lớn hơn 3,5g vượt ngưỡng đáp ứng bù đắp của cơ thể bệnh nhân, biểu hiện là giảm albumin máu, giảm protein máu. Điều này dẫn tới hậu quả làm giảm áp lực keo của máu gây thoát dịch ra khoang gian bào ở dưới da được gọi là triệu chứng phù (theo định luật Starling). Ngoài ra, dịch còn thoát vào các khoang thanh mạc gây tràn dịch. Thể tích máu giảm do thoát dịch ra tổ chức kẽ gây hoạt hoá hệ renin – angiotensin – aldosteron, arginin vasopressin (AVP) và hệ thần kinh giao cảm. Cơ chế này gây tăng tái hấp thu natri và nước của ống thận làm phù tiến triển. Người ta thấy mức độ nặng của triệu chứng phù liên quan với mức độ giảm albumin của máu. Nước không được bài xuất ra ngoài qua nước tiểu bởi bị giữ lại và phân bố bất thường giữa các khoang trong cơ thể, gây tăng trọng lượng cơ thể nhanh chóng.
Giảm áp lực keo của máu và rối loạn điều chỉnh tổng hợp protein đã kích thích gan tăng tổng hợp lipoprotein dẫn tới tăng lipid máu và làm xuất hiện các thể mỡ trong nước tiểu (trụ mỡ, thể lưỡng chiết quang). Tăng lipid máu có thể còn do giảm dị hóa lipoprotein vì các enzym lipoproteinlipaza, lexitin cholesterol transferaza trong máu giảm do mất qua nước tiểu. Các protein khác mất qua nước tiểu bao gồm cả các enzym, các hormon, các yếu tố đông máu, đã dẫn tới nhiều rối loạn chuyển hóa. Các protein này bao gồm protein mang thyroxin, protein mang vitamin D3, transferin và protein mang các nguyên tố vi lượng. Tình trạng tăng đông máu thường thấy trong hội chứng thận hư mức độ nặng là do mất qua nước tiểu antithrombin III (AT III); giảm nồng độ protein C, protein S trong huyết thanh; tăng fibrinogen máu và tăng ngưng tập tiểu cầu. Một số bệnh nhân bị mất IgG nặng có thể dẫn tới hậu quả giảm khả năng miễn dịch và dễ bị nhiễm khuẩn.
2. Lâm sàng, chẩn đoán, tiến triển và tiên lượng
2.1. Lâm sàng
+ Phù: ở thể điển hình, phù là triệu chứng lâm sàng nổi bật. Phù có đặc điểm: phù toàn thân, tiến triển nhanh và nặng, thường kèm theo có tràn dịch đa màng: màng bụng, màng phổi, màng tinh hoàn, có thể cả tràn dịch màng tim hoặc nặng có thể có phù não. Đặc điểm của dịch thường trong, dịch thấm có nồng độ albumin thấp. Mức độ nặng của phù liên quan với mức độ giảm nồng độ albumin trong máu. Trọng lượng của bệnh nhân có thể tăng lên đến 10kg hoặc hơn.
+ Đái ít: đi kèm với phù là triệu chứng đái ít, lượng nước tiểu thường dưới 1000ml, có thể có thiểu niệu, vô niệu.
+ Toàn thân: mệt mỏi, da xanh, ăn kém.
+ Xét nghiệm nước tiểu:
- Protein niệu ³ 3,5g/24 giờ, có khi lên tới 30 – 40g/24 giờ. Nếu điện di để phân tích các thành phần protein trong nước tiểu thì thấy chủ yếu là albumin. Trong thể thận hư do tổn thương cầu thận tối thiểu và viêm cầu thận màng thấy 80% protein niệu là albumin, globulin chỉ chiếm khoảng 20%, người ta gọi là đái ra protein chọn lọc.
- Có thể có các thể mỡ trong nước tiểu như trụ mỡ, thể lưỡng chiết quang (soi dưới kính hiển vi nền đen thấy các thể tròn, màu trong, ở giữa có vạch chữ thập sáng óng ánh). Bản chất của các thể lưỡng chiết quang là cholesterol este.
- Hồng cầu và bạch cầu trong nước tiểu thường gặp trong các thể mô bệnh có viêm, mặc dù không có nhiễm khuẩn đường niệu.
+ Xét nghiệm máu:
- Protein toàn phần trong máu giảm thấp dưới 60g/l, có thể xuống dưới 40g/l.
- Nồng độ albumin máu giảm thấp dưới 30g/l, có thể xuống dưới 20g/l. Tỉ lệ A/G (albumin/globulin) < 1.
- Nồng độ anpha 2 globulin thường tăng > 12%.
- Nồng độ gama globulin bình thường hoặc giảm. Trong hội chứng thận hư do viêm cầu thận do lupus, nồng độ gama globulin thường tăng.
- Lipid máu toàn phần tăng, trong đó tăng cả riglyceride, cholesterol, riglyceride. Cholesterol thường > 6,5mmol/l, có thể lên tới > 15mmol/l.
- Nồng độ natri trong máu thường thấp, tuy nhiên tổng lượng natri trong cơ thể có thể tăng nhưng do tình trạng giữ nước (phù) làm pha loãng nồng độ natri trong máu. Nồng độ kali và calci trong máu cũng thường thấp. Khi bệnh nhân đáp ứng với điều trị bằng thuốc lợi tiểu, nồng độ calci máu thấp có thể gây ra các cơn tetani.
- Tốc độ máu lắng thường tăng do mất cân bằng tỉ lệ giữa albumin và globulin máu.
- Một số bệnh nhân có tình trạng cô máu do giảm thể tích huyết tương trong khi phần hữu hình (các tế bào máu thay đổi không đáng kể): tăng chỉ số hematocrit > 0,5 L/L, hồng cầu tăng, huyết sắc tố tăng.
- Rối loạn đông máu kiểu tăng đông: giảm anti thrombin III (ATIII) trong máu do bị tăng đào thải qua nước tiểu, giảm nồng độ và/hoặc giảm hoạt tính của protein C, protein S trong máu. Tăng fibrinogen máu do tăng tổng hợp ở gan. Giảm quá trình phân giải fibribin và có lẽ còn có vai trò quan trọng của tăng a2 antiplasmin. Tăng ngưng tập tiểu cầu.
- Mức lọc cầu thận bình thường. Nếu giảm mức lọc cầu thận là có suy thận, thường là suy thận chức năng có hồi phục.
2.2. Chẩn đoán
2.2.1. Chẩn đoán hội chứng thận hư
Cho đến nay, hầu hết các tác giả đều thống nhất chẩn đoán xác định hội chứng thận hư dựa vào các yếu tố sau:
+ Phù to, tiến triển nhanh kèm theo tràn dịch các khoang thanh mạc.
+ Protein niệu nhiều: ≥ 3,5g/24 giờ.
+ Nồng độ protein máu giảm < 60g/l; albumin máu giảm < 30g/l.
+ Cholesterol máu tang > 6,5 mmol/l
Trong các yếu tố trên thì yếu tố quan trọng nhất là lượng protein trong nước tiểu 24 giờ ≥ 3,5g/24 giờ (Với thể tích nước tiểu không đa niệu). Một số trường hợp ở giai đoạn sớm chỉ thấy lượng protein trong nước tiểu cao ≥ 3,5g/24 giờ, trong khi đó nồng độ protein máu chưa giảm xuống < 60g/l, albumin máu chưa giảm xuống < 30 g/l. Trường hợp này, các tác giả sử dụng thuật ngữ “protein niệu ngưỡng thận hư”.
2.2.2. Chẩn đoán nguyên nhân gây hội chứng thận hư
Dựa vào các biểu hiện lâm sàng, đặc điểm tuổi và giới, các xét nghiệm sàng lọc các nguyên nhân gây hội chứng thận hư để định hướng nguyên nhân gây hội chứng thận hư. Bằng chứng mô bệnh học (hiển vi quang học, nhuộm miễn dịch, hiển vi điện tử) sẽ giúp khẳng định chẩn đoán bệnh thận gây hội chứng thận hư.
2.2.3. Chẩn đoán thể lâm sàng hội chứng thận hư
+ Hội chứng thận hư tiên phát (lần đầu)
+ HCTH kháng corticoid
+ HCTH phụ thuộc corticoid
+ HCTH tái phát
+ HCTH ở phụ nữ có thai
+ HCTH có biến chứng: suy thận, tắc mạch, viêm phúc mạc, ….
2.3. Tiến triển và tiên lượng
Tiến triển và tiên lượng của hội chứng thận hư liên quan đến nguyên nhân gây hội chứng thận hư, thể lâm sàng và thể tổn thương giải phẫu bệnh tương ứng.
2.4. Các biến chứng của hội chứng thận hư
Biến chứng của hội chứng thận hư là hậu quả của các rối loạn sinh hoá do mất nhiều protein qua nước tiểu. Có thể gặp các biến chứng sau:
+ Suy giảm chức năng thận do giảm dòng máu đến thận và giảm áp lực lọc tại cầu thận do tăng áp lực trong khoang Bowman, giảm thể tích máu do phù có thể dẫn đến suy thận chức năng.
+ Nhiễm khuẩn: nguy cơ nhiễm khuẩn tăng do giảm IgM, IgG, giảm bổ thể trong huyết tương do mất qua nước tiểu. Có thể gặp viêm mô tế bào, zona, nhiễm khuẩn tiết niệu, viêm phúc mạc tiên phát, nhiễm khuẩn huyết do phế cầu và các loại vi khuẩn khác.
+ Tắc mạch: thường gặp tắc tĩnh mạch, nhất là tĩnh mạch thận. Biến chứng này đã được biết từ lâu, nhưng mãi cho tới gần đây, người ta mới phát hiện tỉ lệ nghẽn tĩnh mạch thận khá cao, từ 5 – 60% số bệnh nhân có hội chứng thận hư (tùy theo tác giả). Triệu chứng của tắc tĩnh mạch thận phát hiện được dựa vào mức lọc cầu thận suy giảm đột ngột, siêu âm Doppler tĩnh mạch thận hoặc chụp đa lát cắt có dựng hình mạch máu sẽ thấy hình ảnh tĩnh mạch thận có cục nghẽn. Ở nam giới, nếu nghẽn tĩnh mạch thận trái, có thể thấy giãn tĩnh mạch bìu. Biến chứng nghẽn mạch thường gặp ở bệnh nhân có sự kết hợp cô máu và rối loạn đông máu kiểu tăng đô ở bệnh nhân có hội chứng thận hư gây nên. Một số ít bệnh nhân có biểu hiện tắc động mạch vành hoặc tắc tĩnh mạch phổi gây nhồi máu phổi, đây là những biến chứng rất nặng có thể đe dọa tính mạng của bệnh nhân.
+ Cơn khủng hoảng thận hư: biểu hiện trên lâm sàng là tình trạng đau bụng dữ dội giống triệu chứng cơ năng thủng tạng rỗng, đau quặn từng cơn. Bệnh sinh của cơn khủng hoảng thận hư chưa thực sự hoàn toàn sáng tỏ, nó được cho là hậu quả của tắc mạch mạc treo, ngoài ra còn do sự tăng lắng đọng các phức hợp miễn dịch ở các cấu trúc hạch mạc treo.
+ Giảm calci máu: calci máu giảm do giảm protein máu và do giảm hấp thu calci từ ruột, giảm calci máu có thể gây ra cơn tetani.
+ Suy dinh dưỡng: thường gặp ở trẻ em và cả ở người lớn nếu không cung cấp đủ protein để bù vào lượng protein bị mất qua nước tiểu.
3. Điều trị hội chứng thận hư
Dựa vào nguyên nhân của hội chứng thận hư để tiến hành điều trị
3.1. Điều trị nguyên nhân với hội chứng thận hư thứ phát
Tùy theo nguyên nhân gây hội chứng thận hư thứ phát để áp dụng các biện pháp điều trị tương ứng.
3.2. Điều trị theo cơ chế bệnh sinh với hội chứng thận hư nguyên phát
Bệnh sinh của hội chứng thận hư nguyên phát là tổn thương cầu thận do phức hợp miễn dịch, do đó điều trị cơ bản là sử dụng thuốc ức chế miễn dịch.
Phác đồ lựa chọn đầu tiên là đơn trị liệu bằng corticoid. Phác đồ phối hợp corticoid với thuốc ức chế miễn dịch khác được chỉ định khi tái phát hoặc kháng corticoid.
3.3. Điều trị triệu chứng
+ Phù:
Truyền bù dung dịch keo khi có thể: albumin, huyết tương tươi.
Sử dụng thuốc lợi tiểu để duy trì lượng nước tiểu hàng ngày 1,5 – 2lít.
Dùng kháng aldosterol do cường aldosterol thứ phát, có thể kết hợp Lasix.
Điều chỉnh nồng độ natri máu bảo đảm tác dụng lợi tiểu.
Tràn dịch đa màng: màng phổi, tràn dịch màng bụng, tràn dịch màng tinh hoàn thì không nên chọc tháo dịch. Chỉ chọc tháo dịch khi có chèn ép gây khó thở.
+ Rối loạn huyết động: tăng huyết áp hoặc huyết áp thấp do giảm khối lượng tuần hoàn.
+ Điều chỉnh tăng lipid máu: tăng lipid máu là tăng phản ứng do đó chỉ định thuốc làm giảm lipid máu khi bệnh nhân có nguy cơ tắc mạch: bằng chứng vữa xơ động mạch, tiền sử có bệnh tim thiếu máu cục bộ,...
+ Điều trị và dự phòng nhiễm khuẩn:
Nhiễm khuẩn dù ở bất kỳ cơ quan nào trong cơ thể, đều làm tăng lượng phức hợp kháng nguyên – kháng thể trong máu. Vì vậy, nếu có nhiễm khuẩn thì phải điều trị tích cực. Nếu không có nhiễm khuẩn, phải có biện pháp dự phòng, đặc biệt chú ý là các nhiễm khuẩn ở họng, amydal, chân răng, nhiễm khuẩn ngoài da.
Các nhiễm khuẩn đặc hiệu (như lao, viêm gan virus) dễ xảy ra ở bệnh nhân có hội chứng thận hư điều trị bằng thuốc ức chế miễn dịch.
3.4. Điều trị và dự phòng các biến chứng
- Với các bệnh nhân có hội chứng thận hư có hiện tượng tăng đông máu, cần cho thuốc chống ngưng kết tiểu cầu (aspirin) hoặc thuốc kháng vitamin K (như wafarin, syntrom) để dự phòng nghẽn tĩnh mạch. Nếu có nghẽn mạch (tĩnh mạch hoặc động mạch) xảy ra (phát hiện được trong vòng 6 giờ đầu) cần điều trị tích cực bằng thuốc tiêu sợi huyết hoặc dùng thuốc kháng đông như heparin trọng lượng phân tử thấp (fraxiparin, lovenox...) hoặc heparin không phân đoạn.
- Biến chứng do sử dụng corticoid và các thuốc ức chế miễn dịch: bao gồm các biến chứng nhiễm trùng và rối loạn chuyển hóa, rối loạn tế bào máu.
TÀI LIỆU THAM KHẢO
- 1. Bộ Y tế. Hội chứng thận hư nguyên phát ở người trưởng thành. Hướng dẫn chẩn đoán và điều trị một số bệnh về thận tiết niệu 2015: 23-28.
- 2. Nachman PH,Jennette JC, Falk RJ. Primary GlomerularDisease, The Kidney, 11th Edition, 2020.
- 3. Ponticelli C, Glassock RJ. Treatment of Primary Glomerulonephritis, 2009.
- 4. Clinical Practice Guideline for Glomerulonephritis, 2012
PGS.TS. Lê Việt Thắng