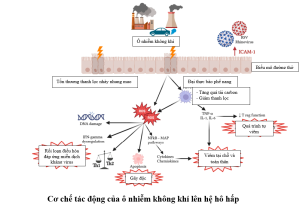
1. Đại cương
Vi rút Corona (CoV) là một họ vi rút lây truyền từ động vật sang người và gây bệnh cho người từ cảm lạnh thông thường đến các tình trạng bệnh nặng, đe dọa tính mạng của người bệnh như Hội chứng hô hấp cấp tính nặng (SARS-CoV) năm 2002 và Hội chứng hô hấp Trung Đông (MERS-CoV) năm 2012. Từ tháng 12 năm 2019, một chủng vi rút corona mới (SARS-CoV-2) đã được xác định là căn nguyên gây dịch Viêm đường hô hấp cấp tính (COVID-19) tại thành phố Vũ Hán (tỉnh Hồ Bắc, Trung Quốc), sau đó lan rộng ra toàn thế giới gây đại dịch toàn cầu. Vi rút SARS-CoV-2 lây trực tiếp từ người sang người qua đường hô hấp (như qua giọt bắn, hạt khí dung, không khí) và qua đường tiếp xúc. Vi rút cũng có khả năng lây truyền cao tại các cơ sở y tế, những nơi đông người và ở không gian kín. Bên cạnh đó, vi rút cũng liên tục biến đổi tạo ra nhiều biến thể khác nhau trên toàn thế giới làm cho khả năng lây lan mạnh hơn và khó kiểm soát hơn.
Người bệnh COVID-19 có biểu hiện lâm sàng đa dạng: từ nhiễm không có triệu chứng, tới những biểu hiện bệnh lý nặng như viêm phổi nặng, suy hô hấp cấp (ARDS), sốc nhiễm trùng, suy chức năng đa cơ quan và tử vong, đặc biệt ở những người cao tuổi, người có bệnh mạn tính hay suy giảm miễn dịch, hoặc có đồng nhiễm hay bội nhiễm các căn nguyên khác như vi khuẩn, nấm. Cơ chế bệnh sinh của bệnh có vai trò của “cơn bão cytokine” và huyết khối mao mạch phổi trong các ca bệnh có suy hô hấp nặng và nguy kịch.
Chẩn đoán xác định bệnh nhân COVID 19: là trường hợp bệnh nghi ngờ hoặc bất cứ người nào có xét nghiệm dương tính với vi rút SARS-CoV-2 bằng kỹ thuật Real – time RT-PCR1.
Hiện nay, Bệnh COVID 19 chưa có thuốc đặc hiệu nên chủ yếu là điều trị hỗ trợ và điều trị triệu chứng. Các biện pháp phòng bệnh chính là tiêm phòng vắc xin, phát hiện sớm và cách ly ca bệnh.
Bệnh nhân nhập viện do Covid-19 có nguy cơ cao xuất hiện huyết khối, đặc biệt là thuyên tắc huyết khối tĩnh mạch (VTE – Venous Thromboembolism). Phân tích gộp gồm 86 nghiên cứu, tần suất VTE ở bệnh nhân Covid-19 là 14,1%, với tỉ lệ mới mắc cao nhất là 22,7% ở bệnh nhân nhập khoa hồi sức (ICU) 2 . Tình trạng tăng đông toàn thân là một đặc trưng của Covid-19 và các nghiên cứu đầu tiên cũng cho thấy có mối liên quan giữa nồng độ D-dimer huyết tương với tỉ lệ sống còn 3.
2. Cơ chế rối loạn đông máu ở bệnh nhân COVID 19
Cơ chế rối loạn đông máu mà chủ yếu là tăng đông ở bệnh nhân COVID 19 chưa hoàn toàn hiểu rõ. Tuy nhiên, 3 yếu tố chính trong tam giác Virchow để hình thành nên cục máu đông đều xuất hiện ở bệnh nhân COVID 193-5.
* Rối loạn đông máu ở bệnh nhân COVID 19 liên quan đến các yếu tố đông máu trong tam giác Virchow (Virchow’s triad): Tất cả 3 thành phần trong tam giác Virchow hình thành cục máu đông đều xuất hiện ở người nhiễm COVID-19.
- Tổn thương nội mạc mạch máu (Endothelial injury): các tế bào nội mô mạch máu ở mọi các cơ quan đều có thụ thể ACE2 (angiotensin – coverting enzym 2). Hiện nay có bằng chứng SARS-CoV-2 xâm nhập trực tiếp tế bào nội mô thông qua thụ thể ACE2, sau quá trình nhập bào và tái bản dẫn đến tế bào nội mô tổn thương và giải phóng vi rút, điều này làm kích hoạt đáp ứng viêm mạnh, giải phóng các yếu tố viêm như interleukin (IL) – 6 và các bổ thể (complement C5b-9, C4d), gián tiếp làm cho tổn thương nội mạch mạch máu nặng nề hơn. Ngoài ra, những bệnh nhân phải sử dụng các đường truyền tĩnh mạch đặc biệt các tĩnh mạch trung tâm là nguyên nhân trực tiếp tổn thương tế bào nội mô mạch máu.
- Tình trạng ứ trệ lưu thông dòng máu (Stasis): Tình trạng giảm vận động hay bất động lâu có thể gây ứ trệ lưu thông tuần hoàn ở tất cả những bệnh nhân nhập viện và những bệnh nhân nguy kịch.
- Tình trạng tăng đông (hypercoagulation): Tổn thương nội mạc mạch máu thông qua cơ chế tổn thương trực tiếp của SARS-CoV-2 và gián tiếp qua đáp ứng miễn dịch gây ra rối loạn chức năng nội mạc mạch máu, điều này dẫn đến tăng quá trình đông máu, giảm ly giải fibrin và ảnh hưởng của đáp ứng miễn dịch làm cho tình trạng tăng đông mạnh mẽ hơn.
Trạng thái tăng đông liên quan đến Covid-19 được một số người gọi là trạng
thái giống như đông máu rải rác trong lòng mạch (DIC), đặc biệt là do nhiều bệnh
nhân nặng đáp ứng đủ các tiêu chí chẩn đoán DIC theo ISTH (2009). Tuy nhiên,
biểu hiện lâm sàng chính ở Covid-19 là huyết khối, trong khi biểu hiện chính ở
DIC mất bù cấp tính là chảy máu. Tương tự, xét nghiệm ở bệnh nhân Covid-19 có sự khác biệt với DIC.
Xét nghiệm đặc trưng của tình trạng tăng đông ở bệnh nhân COVID-19 bao
gồm: Fibrinogen và D-dimer tăng lên, thời gian PT và aPTT bình thường hoặc kéo
dài nhẹ và tiểu cầu tăng nhẹ hoặc giảm.
Các yếu tố gây tăng đông máu (prothrombotic factors) đã được thông báo ở bệnh nhân COVID 19 như: tăng yếu tố Won Willebrand, tăng yếu tố VIII, tăng fibrinogen, tăng bạch cầu đa nhân trung tính (neutrophil extracellular traps), tăng tiểu phân tiền đông máu (prothrombotic microparticles), tăng phospholipids, tăng độ nhớt của máu (Hyperviscosity). Tăng D-dimer máu, khi tăng D-dimer liên quan đến mức độ nặng của bệnh, tăng nguy cơ tử vong trong 28 ngày 6.
* Huyết khối miễn dịch vi mạch: hệ thống đông máu và miễn dịch có mối liên hệ chặt chẽ, hai hệ thống này hỗ trợ cho nhau để cung cấp cơ chế bảo vệ và hạn chế sự phát tan của tác nhân gây bệnh. Ở bệnh nhân COVID-19, đáp ứng huyết khối - miễn dịch sinh lý bị rối loạn gây ra tình trạng hình thành huyết khối quá mức khi hệ miễn dịch được huy động để tấn công khi SARS-CoV-2 xâm nhập tế bào phổi typ 2 trong phế nang, hậu quả này phần lớn ảnh hưởng đến hệ vi mạch phổi.
* Dựa trên giải phẫu tử thi kết quả cho thấy hầu hết bệnh nhân đều có huyết khối ở cả các mạch máu nhỏ và mạch máu lớn, huyết khối xuất hiện ở cả động mạch và tĩnh mạch 4.
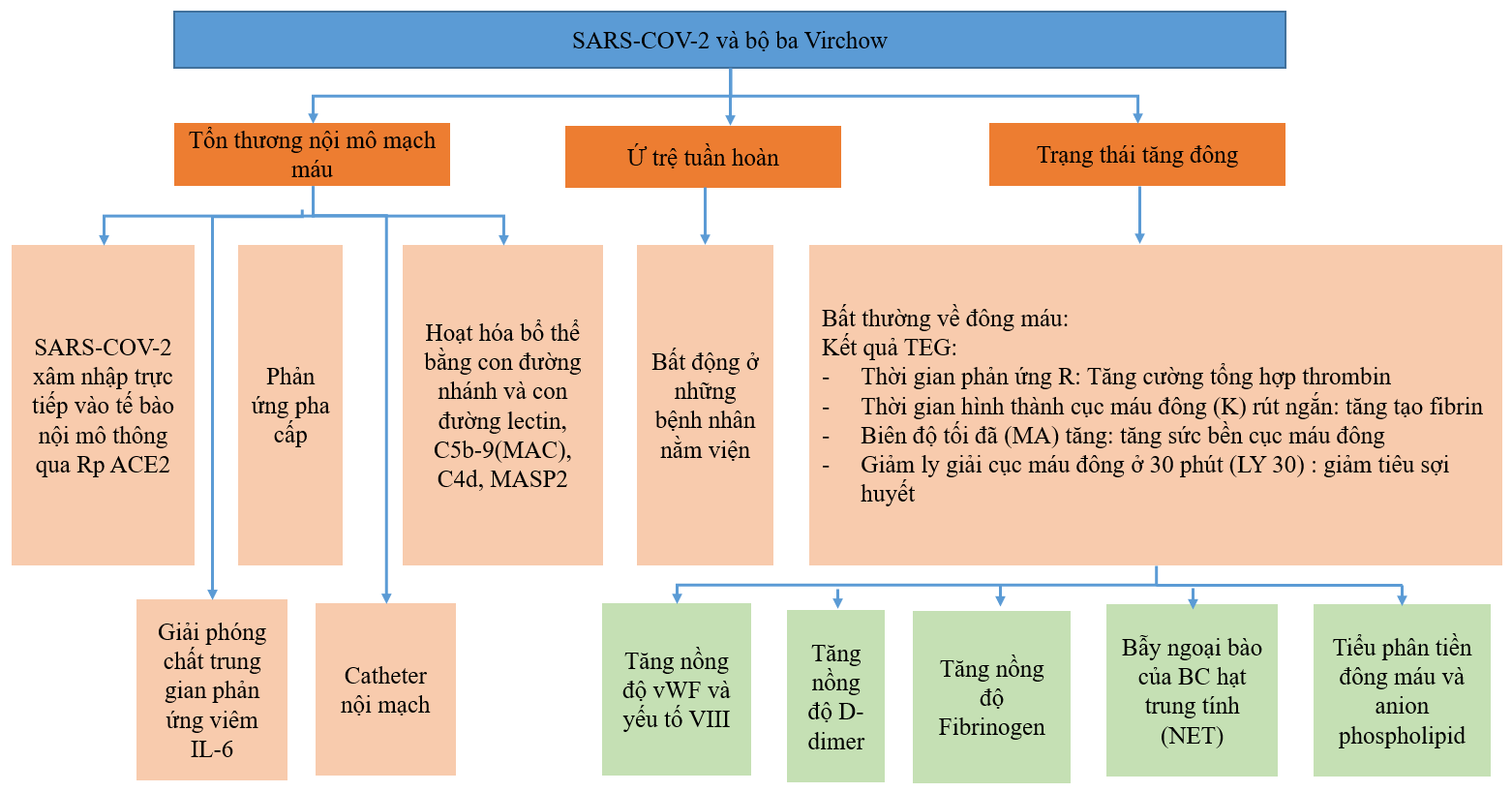
Hình 1: cơ chế đông máu ở bệnh nhân COVID 19 Nguồn: theo Singhania (2020) 4
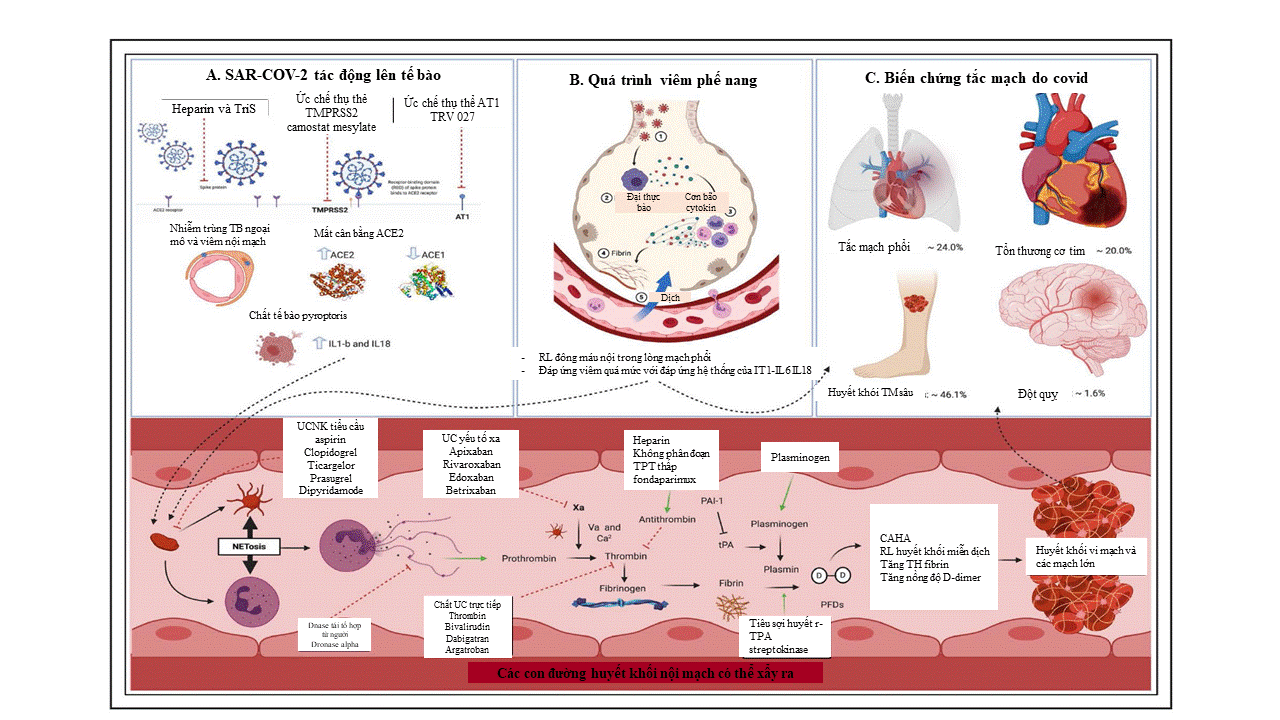
Hình 2: cơ chế hình thành huyết khối và đông máu ở bệnh nhân COVID 19 Nguồn: theo Luis Ortega -Paz (2021) 5
Sự bất thường rối loạn đông máu ở các mức độ khác nhau tùy thuộc vào tình trạng bệnh covid (tình trạng viêm), bệnh nền, các phương pháp điều trị, đặc biệt khi có dùng các thuốc giảm viêm chống đau (NSAIDs) và glucocorticoid.
Một số bệnh nhân có huyết khối cùng với giảm tiểu cầu (Thrombocytopenia), thời gian PT và aPTT kéo dài, cơ chế có thể do liên quan đến giảm tiểu cầu miễn dịch ở bệnh nhân COVID 19. Khoảng 7% bệnh nhân COVID 19 nặng có giảm tiểu cầu < 50 G/l 7.
3. Đặc điểm lâm sàng rối loạn đông máu ở bệnh nhân COVID 19
3.1. Thuyên tắc huyết khối tĩnh mạch (Venous thromboembolism - VTE) 4, 5
VTE là tình trạng thuyên tắc động mạch phổi (PE - Pulmonary Embolism) có/hoặc không có huyết khối tĩnh mạch sâu (DVT Deep vein Thrombosis).
VTE thường gặp ở bệnh nhân COVID 19 mặc dù đã được dự phòng huyết khối. Bệnh nhân COVID 19 nặng, điều trị tại ICU có VTE đặc biệt là PE tỉ lệ từ 17% đến 47%5. Tỉ lệ 6,4% - 21% bệnh nhân covid không phải điều trị tại ICU có VTE4. VTE có thể là nguyên nhân hoặc làm tăng nguy cơ tử vong ở bệnh nhân COVID 19.
Đánh giá nguy cơ VTE:
Các thang điểm đánh giá nguy cơ VTE chung cũng được áp dụng với bệnh nhân COVID 19, ví dụ như thang điểm Wells, Padua, IMPROVE và mô hình Caprini.
Những bệnh nhân có nguy cơ VTE gồm: tuổi cao, nữ giới, hút thuốc lá, có các bệnh lí mạn tính trước đó; bệnh tim mạch, tăng huyết áp, bệnh phổi phế quả mạn tính, đái tháo đường, ung thư đang tiến triển, bệnh thận mạn tính và các bệnh nhân phải nằm, bất động lâu.
Ở bệnh nhân COVID 19, cần phân biệt tình trạng tăng đông, huyết khối VTE với hội chứng đông máu dải rác lòng mạch (DIC – Disseminated intravascular coagulation), vì có nhiều tiêu chí phù hợp với thang điểm của DIC. Tuy nhiên, đặc điểm lâm sàng chính của COVID 19 là huyết khối, trong khi đó dấu hiệu chảy máu là biểu hiện cấp tính trong DIC.
Bảng 1: Phân biệt rối loạn đông cầm máu do SIC, DIC, huyết khối vi mạch (Thrombotic Microangiopathy) và CAHA
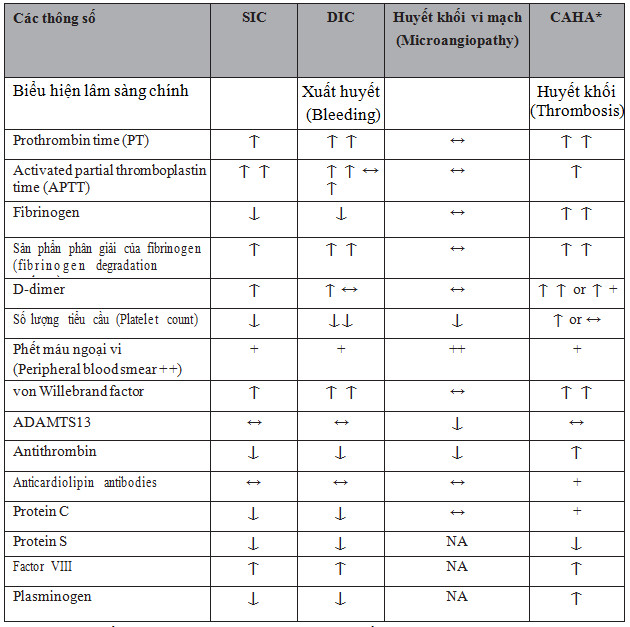
+, Tăng ≥ 6 lần giá trị cao của bình thường;++, phết máu ngoại vi chứa các mảng vỡ của hồng cầu;
ADAMTS13, a disintegrin-like and metalloprotease with thrombospondin type 1 motif 13;
CAHA, bất thường cầm máu liên quan đến covid 19 (coronavirus disease 2019 associated hemostatic abnormalities); * Một số thông số có thể thay đổi phụ thuộc vào mức độ rối loạn động máu do CAHA.
DIC, đông máu rải rác lòng mạc (disseminated intravascular coagulation); NA, không có dữ liệu (not available);
SIC, Rối loạn đông máu do nhiễm khuẩn huyết (sepsis-induced coagulopathy)
Nguồn: theo Luis Ortega -Paz (2021) 5
Đặc điểm lâm sàng và xét nghiệm trong rối loạn đông máu có liên quan đến covid- 19 có phần giống hội chứng thực bào, hội chứng kháng Phospholipid.. nồng độ D- dimer và Fibrinogen tăng cao, tiểu cầu giảm nhanh khi bệnh tiến triển nặng, khác với đặc điểm rối loạn đông máu nội mạch – DIC.
3.2 Thuyên tắc động mạch (Arterial Thromboembolism) 4, 5
Mặc dù thuyết tắc tĩnh mạch thường gặp ở bệnh nhân COVID 19. Tuy nhiên, có một số trường hợp thuyên tắc động mạch như đột quỵ nhồi máu não, tắc động mạch chi, động mạch tạng, tắc động mạch vành và huyết khối vi mạch phổi ở bệnh nhân COVID 19 4, 5. Tỉ lệ nhồi máu não ở bệnh nhân COVID 19 tại điều trị tại ICU từ 2-3,7%, và 2,0% ở bệnh nhân không phải điều trị tại ICU.
4. Đánh giá nguy cơ và chẩn đoán rối loạn đông máu ở bệnh nhân COVID 19
Tất cả bệnh nhân COVID 19 nhập viện cần xét nghiệm và đánh giá nguy cơ thuyên tắc huyết khối mạch máu:
- Đánh giá bệnh lí nền và nguy cơ VTE sử dụng thang điểm Wells, Padua, hoặc IMPROVE.
- Khám lâm sàng gợi ý
+ Huyết khối tĩnh mạch sâu: thường phù 1 bên chi, phù nhưng da ấm, đau nhiều bên chi bị phù.
+ Thuyên tắc động mạch phổi: nhịp tim nhanh, khó thở, SpO2 giảm, huyết áp tâm thu thấp
+ Tắc động mạch chi: chi lạnh, mất cảm giác, liệt, da nhợt nhạt, sờ động mạch không thấy đập.
- Xét nghiệm công thức máu thường quy: tiểu cầu thường giảm trong thuyên tắc huyết khối.
- PT và aPTT có thể bình thường hoặc kéo dài
- Fibrinogen tăng
- D-dimer tăng: ở bệnh nhân COVID 19, ngưỡng tăng D-dimer ≥1500 ng/ml có giá trị dựa báo VTE với độ nhậy 85,0 % độ đặc hiệu 88,5% 8. Khoảng 70% bệnh nhân COVID 19 có D-dimer ≥ 500 ng/ml, D-dimer tăng liên quan đến mức độ nặng của bệnh9, D-dimer tăng có thể do quá trình viêm nên khó loại trừ VTE nếu chỉ dựa vào tăng D-dimer đơn thuần.
- Chẩn đoán xác định thuyên tắc huyết khối mạc máu dựa vào hình ảnh huyết khối, tắc mạch: qua siêu âm mạch máu, CT mạch máu lồng ngực (CTA Computed tomography angiography), CT mạch máu chi, chụp động mạch, tĩnh mạch qua đường ống thông.
5. Điều trị và dự phòng rối loạn đông máu ở bệnh nhân COVID 19
Theo hướng dẫn điều trị bệnh nhân COVID 19, số 3416/QĐ-BYT của Bộ Y Tế ban hành ngày 14/07/2021
Điều trị và dự phòng rối loạn đông máu ở bệnh nhân COVID 19 như sau:
Theo dõi, đánh giá lâm sàng và xét nghiệm (PT, APTT, FiB, INR, D-Dimer…) phân tầng nguy cơ huyết khối tĩnh mạch.
Điều chỉnh rối loạn đông máu: truyền tiểu cầu, plasma tươi, các yếu tố đông
máu nếu cần thiết.
5.1. Đối với trường hợp (F0) không làm được xét nghiệm và người bệnh mức độ vừa, nặng, nguy kịch được chỉ định điều trị dự phòng rối loạn đông máu ngay như sau: Enoxaparin 1mg/kg/24h hoặc Heparine thông thường 5000 đơn vị tiêm dưới da/12 giờ một lần, hoăc Rivaroxaban 10 mg/ ngày.
Lưu ý: Những trường hợp F0 có tổn thương phổi trên Xquang hoặc có nhịp thở trên 20 lần/phút, nghe phổi có ran thì sử dụng ngay Enoxaparine liều điều trị 2mg/kg/24h kết hợp Dexamethasone 6mg/ngày và chuyển ngay bệnh nhân đến cơ sở cấp cứu hoặc hồi sức tích cực. Không sử dụng thuốc chống đông cho người bệnh mới phẫu thuật trong vòng 24 giờ hoặc tiểu cầu dưới 50 G/l hoặc PT dưới 50%, người bệnh Hemophilia hoặc suy thận có mức lọc cầu thận dưới 30ml/phút.
5.2 Đối với trường hợp làm được xét nghiệm
a) Người lớn: chỉ định và liều lượng Enoxaparin theo bảng 2:
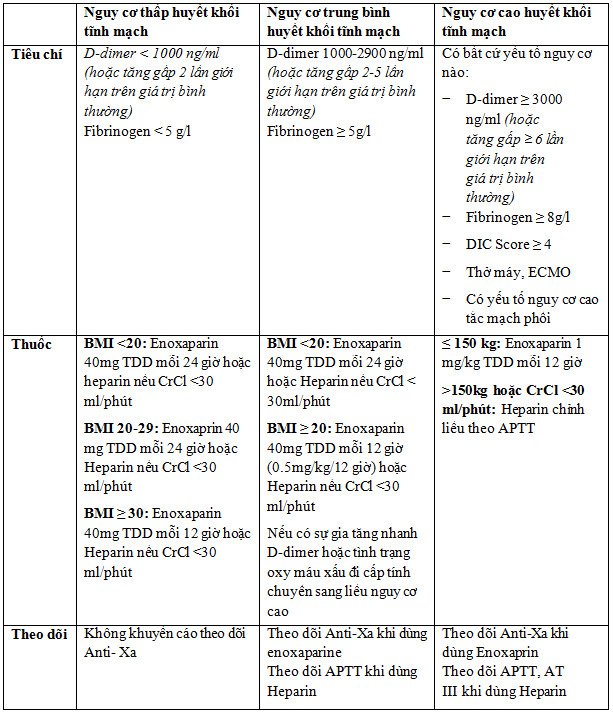
- Có thể dùng Rivaroxaban liều 10 mg/ngày để điều trị dự phòng huyết khối ở người ≥ 18 tuổi dựa trên nghiên cứu ACTION (noncritically ill).
b) Trẻ em
- Nguy cơ huyết khối tĩnh mạch thấp: (nếu trẻ được đặt tĩnh mạch trung tâm, bệnh nặng nhưng không có tình trạng tăng đông, tăng viêm, D-Dimer < 1500 ng/ml) hoặc < 3 lần giới hạn trên giá trị bình thường)
Enoxaparine tiêm dưới da theo liều lượng:
+ Trẻ < 2 tháng tuổi: 0,75 mg/kg/liều, mỗi 12 giờ
+ Trẻ ≥ 2 tháng tuổi: 0,5 mg/kg/liều, mỗi 12 giờ
- Nguy cơ huyết khối tĩnh mạch cao: (trẻ trong tình trạng nặng, nguy kịch tình trạng tăng đông, tăng viêm, D-dimer > 1500 ng/ml hoặc > 3 lần giới hạn trên giá trị bình thường, Feritin >500 ng/ml, CRP > 150mg/L, hoặc có tiền sử bị huyết khối)
Enoxaparine tiêm dưới da theo liều lượng:
+ Trẻ < 2 tháng tuổi: 1,5 mg/kg/liều, mỗi 12 giờ
+ Trẻ ≥ 2 tháng tuổi: 1,0 mg/kg/liều, mỗi 12 giờ Theo dõi Anti-Xa, đích của Anti-Xa: 0,5-1,0 UI/ml
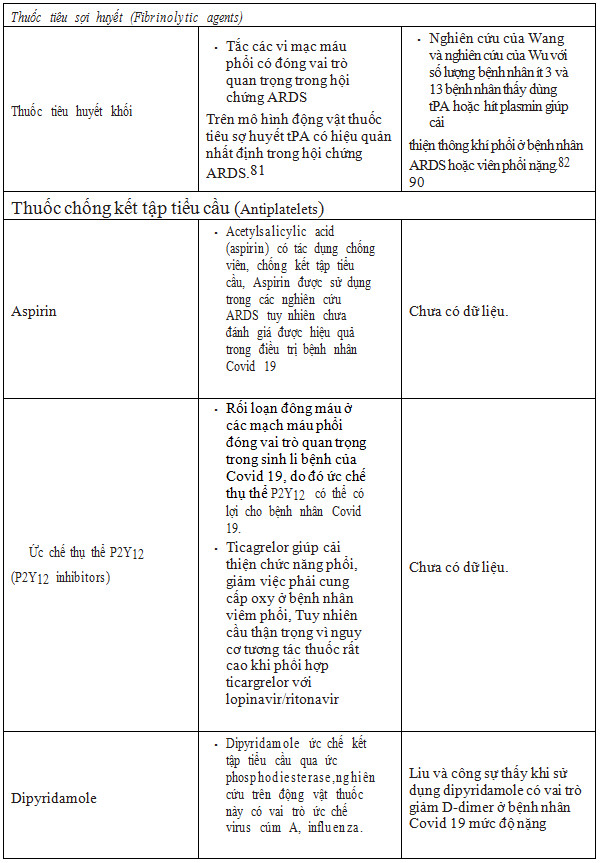
Bảng 3: Cơ chế tác dụng và chứng cứ hiện tại trong sử dụng thuốc chống huyết khối ở bệnh nhân Covid 19 5

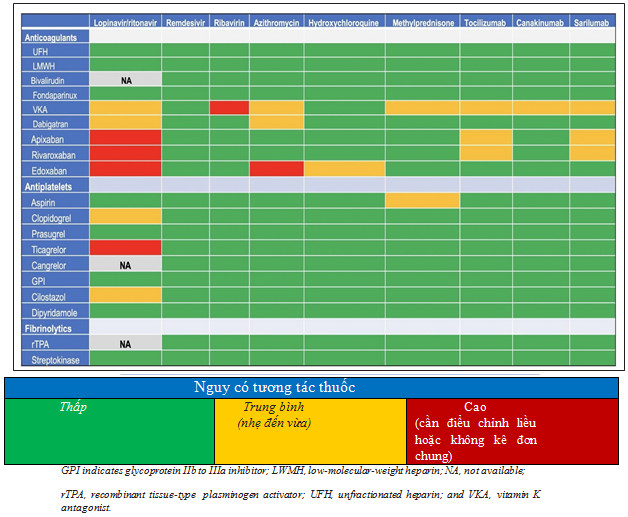
Hình 3. Tương tác giữa các thuốc điều trị Covid 19 với thuốc điều trị huyết khối 5
Lưu ý:
- Luôn đánh giá nguy cơ chảy máu trước và trong quá trình sử dụng liệu pháp chống đông. Đối với bệnh nhân đang chảy máu, giảm tiểu cầu nặng (số lượng tiểu cầu < 25 G/l), hoặc mắc bệnh lý rối loạn đông máu bẩm sinh, có thể sử dụng các biện pháp dự phòng không dùng thuốc (ví dụ tất áp lực).
- Phụ nữ mang thai sử dụng liều Enoxaparin dự phòng trong giai đoạn cấp tính của bệnh (7-14 ngày), dừng trước khi dự kiến sinh 12 tiếng. Trường hợp bệnh * nặng, cần hội chẩn các chuyên khoa để cân nhắc sử dụng liều phù hợ Xem xét kéo dài thêm 10 ngày liều dự phòng Enoxaparin sau giai đoạn cấp tính.
- Bệnh nhân đang sử dụng các thuốc chống đông dự phòng đường uống (ví dụ warfarin), chuyển sang heparin không phân đoạn hoặc heparin trọng lượng phân tử thấ
- Nếu có chống chỉ định với Heparine và Enoxaparin; sử dụng các biện pháp cơ họ
- Theo dõi bệnh nhân COVID-19 nếu có các dấu hiệu nghi ngờ tắc mạch như đột quỵ, tắc huyết khối tĩnh mạch sâu, nhồi máu phổi, hội chứng vành cấp, tắc động mạch chi cấp tính. Nếu có các dấu hiệu nghi ngờ, cần áp dụng các biện pháp chẩn đoán và điều trị thích hợ
- Thuyên tắc huyết khối tĩnh mạch thường gặp ở bệnh nhân COVID 19 nặng. các xét nghiện thường quy cần làm là công thức máu, PT, aPTT, Fibrinogen và D-dimer. Các xét nghiệm này không chỉ đánh giá tình trạng rối loạn đông máu mà còn liên quan đến mức độ nặng và tử vong. Khuyến cáo, nên khởi đầu với liều dựng phòng huyết khối ở tất cả các bệnh nhân nhập viện, đặc biệt là bệnh nhân nằm ở ICU, nếu không có chống chỉ định. Nếu có bằng chứng thuyên tắc huyết khối tĩnh mạch thì sử dụng liều chống đông đầy đủ theo phác đồ điều trị VTE 4.
- Với những bệnh nhân COVID 19 có bằng chứng VTE sau xuất viện cần tiếp tục điều trị chống đông ít nhất 3 tháng và theo dõi phù hợp. Với bệnh nhân không có bằng chứng VTE nhưng nguy cơ huyết khối cao như phải bất động lâu, cần dùng Rivaroxaban 10 mg/ngày, kéo dài từ 31-39 ngày.
Tài liệu tham khảo
- Bộ Y Tế (2021). “Hướng dẫn chẩn đoán và điều trị COVID-19 do chủng vi rút Corona mới (SARS-CoV-2)”.
- Nopp S, Moik F, Jilma B, et al , (2020) “Risk of venous thromboembolism in patients with COVID-19: A systematic review and meta-analysis”. Res Pract Thromb Haemost. 2020; 4:1178-91.
- Zhou F, Yu T, Du R, et al, (2020), “Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study”, The Lancet. 2020; 395:1054-62.
- Singhania N, Bansal S, Nimmatoori DP, et al (2020), “Current Overview on Hypercoagulability in COVID-19”, American Journal of Cardiovascular Drugs (2020) 20:393–403.
- Ortega-Paz L, Capodanno D, Montalescot G, et al (2021), “Coronavirus Disease 2019-Associated Thrombosis and Coagulopathy: Review of the Pathophysiological Characteristics and Implications for Antithrombotic Management”. J Am Heart Assoc. 2021; 10:e019650.
- Tang N, Bai H, Chen X, et al (2020), “Anticoagulant treatment is associated with decreased mortality in severe coronavirus disease 2019 patients with coagulopathy”. Journal of Thrombosis and Haemostasis. 2020; 18:1094-9.
- Adam Cuker M, Flora Peyvandi, (2021), “COVID-19: Hypercoagulability”, www.uptodate.com
- Cui S, Chen S, Li X, et al, (2020) “Prevalence of venous thromboembolism in patients with severe novel coronavirus pneumonia”, J Thromb Haemost. 2020; 18:1421-4.
- Yao Y, Cao J, Wang Q, et al, (2020), “D-dimer as a biomarker for disease severity and mortality in COVID-19 patients: a case control study”. J Intensive Care. 2020; 8:49.
TS.BS. Nguyễn Duy Toàn - Bộ Môn Trung Tâm Tim mạch – BVQY 103 - HVQY
PGS.TS. Nguyễn Bá Vượng - Bộ Môn Trung Tâm Nội Dã Chiến - BVQY 103 - HVQY