Tạ Bá Thắng1, Nguyễn Đình Luân2, Đào Ngọc Bằng2
1Bệnh viện Quân y 103; 2Bệnh viện Quân y 175
(Chịu trách nhiệm chính: Đào Ngọc Bằng.Email: bsdaongocbang@gmail.com)
TÓM TẮT:
Mục tiêu: Đánh giá đặc điểm tình trạng dinh dưỡng của bệnh nhân bệnh phổi tắc nghẽn mạn tính (BPTNMT) trong đợt cấp điều trị nội trú tại Bệnh viện Quân y 103. Đối tượng và phương pháp: Nghiên cứu mô tả cắt ngang trên 66 bệnh nhân BPTNMT trong đợt cấp điều trị tại Trung tâm nội hô hấp - Bệnh viện Quân y 103 từ tháng 09/2020 đến 06/2021. Đánh giá tình trạng suy dinh dưỡng (SDD) bằng các chỉ số Protein, Albumin, BMI (Body Mass Index), điểm MNA (Mini-Nutrition Assessment), SGA (Subject Global Assessment). Kết quả: Tỷ lệ mức độ SDD theo BMI: nhẹ 13,6%, vừa 12,1% và nặng 10,6%; theo SGA là SDD nhẹ/vừa chiếm 34,8% và nặng 12,1%; theo MNA: nghi ngờ SDD chiếm tỷ lệ cao nhất (45,5%), SDD chiếm tỷ lệ 10,6%. Tỷ lệ SDD gặp nhiều nhất ở nhóm D, tiếp theo là nhóm B và nhóm C. Điểm MNA phát hiện được bất thường về mặt dinh dưỡng sớm hơn SGA và BMI. Kết luận: Bệnh nhân BPTNMT trong đợt cấp thường có nguy cơ SDD. Tỷ lệ SDD tăng lên liên quan đến phân nhóm của BPTNMT.
Từ khóa: Bệnh phổi tắc nghẽn mạn tính; Suy dinh dưỡng.
I. ĐẶT VẤN ĐỀ
Bệnh phổi tắc nghẽn mạn tính (BPTNMT) là gánh nặng bệnh tật toàn cầu. Hàng năm, hơn 3 triệu người tử vong trên thế giới do BPTNMT. Mục tiêu của Chiến lược toàn cầu về bệnh phổi tắc nghẽn mạn tính (GOLD) trong điều trị nhằm giảm tiến triển và tăng chất lượng cuộc sống. Để đạt được mục tiêu đó, bệnh nhân cần được điều trị toàn diện, trong đó vấn đề duy trì và điều chỉnh rối loạn dinh dưỡng của bệnh nhân có ý nghĩa quan trọng. Suy dinh dưỡng ở bệnh nhân BPTNMT do nhiều cơ chế gây ra, đặc biệt trong đợt cấp của bệnh sẽ làm ảnh hưởng đến quá trình điều trị và phục hồi của bệnh nhân. Có nhiều chỉ tiêu để đánh giá tình trạng SDD. Tuy nhiên, tại Việt Nam chưa có nhiều nghiên cứu đánh giá tình trạng SDD của bệnh nhân BPTNMT bằng sự kết hợp nhiều chỉ số như BMI, SGA, MNA. Mục tiêu của nghiên cứu là: Đánh giá đặc điểm tình trạng dinh dưỡng của bệnh nhân bệnh phổi tắc nghẽn mạn tính trong đợt cấp điều trị nội trú tại Bệnh viện Quân y 103.
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
2.1. Đối tượng nghiên cứu: Gồm 66 bệnh nhân BPTNMT trong đợt cấp điều trị tại Trung tâm nội hô hấp - Bệnh viện Quân y 103 từ tháng 09/2020 đến 06/2021. Tiêu chuẩn lựa chọn: Bệnh nhân được chẩn đoán xác định BPTNMT và đợt cấp theo tiêu chuẩn của GOLD (2020). Loại trừ những bệnh nhân có bệnh đồng mắc như ung thư, vừa trải qua phẫu thuật lớn, chấn thương nặng, các bệnh tiêu hóa, chuyển hóa, bệnh nhân không đồng ý tham gia nghiên cứu.
2.2. Phương pháp nghiên cứu
Thiết kế nghiên cứu: Nghiên cứu mô tả cắt ngang. Phương pháp chọn mẫu thuận tiện.
Phương pháp thu thập số liệu: Bệnh nhân được khám lâm sàng, làm xét nghiệm protein, albumin máu, công thức máu, đo thông khí phổi, đo BMI (Body Mass Index - Chỉ số khối cơ thể), tính điểm khó thở theo các thang mMRC (modified Mediocal Research Counsil), nghiệm pháp đánh giá BPTNMT (COPD Assessment Test - CAT), đánh giá điểm tổng thể đối tượng (Subject Global Assessment - SGA), điểm dinh dưỡng tối thiểu (Mini-Nutrition Assessment - MNA). Phân nhóm bệnh A, B, C, D theo GOLD (2020). Phân mức độ SDD theo BMI, SGA và MNA.
Phân tích và xử lý số liệu bằng phần mềm thống kê SPSS 20.0. Sử dụng các thuật toán tính tỷ lệ phần trăm, giá trị trung bình, kiểm định χ2 , so sánh 2 tỷ lệ.
III. KẾT QUẢ NGHIÊN CỨU
3.1. Đặc điểm chung nhóm bệnh nhân nghiên cứu
Bảng 3.1. Đặc điểm tuổi, giới
| Tuổi | Nhóm tuổi | Tổng
|
Giới | |||||
| 40-49 | 50-59 | 60-69 | 70-79 | 80-89 | Nam | Nữ | ||
| n | 3 | 6 | 24 | 28 | 5 | 66 | 60 | 6 |
| % | 4,5 | 9,1 | 36,4 | 42,4 | 7,6 | 100 | 92,4 | 7,6 |
| ± SD | 68,36 ± 8,61 | |||||||
Độ tuổi trung bình của bệnh nhân nghiên cứu là 68,36 ± 8,61 tuổi. Bệnh nhân trong độ tuổi từ 60-79 tuổi chiếm đa số (78,8%), nam giới chiếm tỷ lệ 92,4 %.
Bảng 3.2: Đặc điểm lâm sàng
|
Thông số |
Đặc điểm | Số lượng
(N = 66) |
Tỷ lệ
(%) |
± SD | Thấp nhất | Cao nhất |
| Đợt cấp/năm | ≥ 2 | 36 | 54,5 | 1,86 ± 1,02 | 0 | 5 |
| < 2 | 30 | 45,5 | ||||
| Điểm mMRC | ≥ 2 | 50 | 75,8 | 2,2 ± 0,93 | 0 | 4 |
| < 2 | 16 | 24,2 | ||||
| Điểm CAT | ≥ 10 | 50 | 75,8 | 15,24 ± 6 | 4 | 26 |
| < 10 | 16 | 24,2 | ||||
| BMI | 19,82 ± 2,91 | 13,22 | 24,84 | |||
Số đợt cấp trong năm là 1,86 ± 1,02 đợt. Điểm mMRC trung bình là 2,2 ± 0,93 (mMRC ≥ 2 chiếm 75,8%). Điểm CAT trung bình là 15,24 ± 6. Đa số bệnh nhân (75,8%) có CAT ≥ 10 điểm. BMI ở mức khá thấp, trung bình là 19,82 ± 2,91 kg/m2, trong đó thấp nhất là 13,22 kg/m2.
 |
|
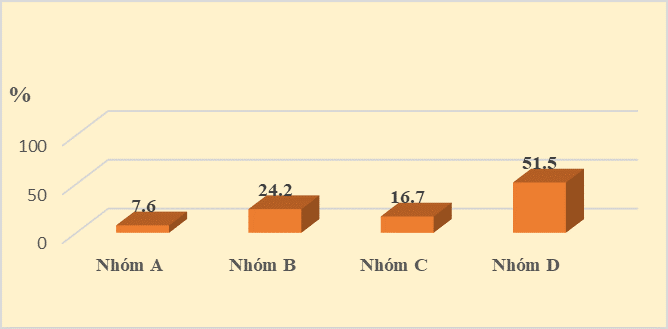
Biểu đồ 3.1: Đặc điểm phân nhóm bệnh nhân BPTNMT |
Trong nhóm bệnh nhân nghiên cứu, bệnh nhân thuộc nhóm D chiếm tỷ lệ cao nhất với 51,5%, tiếp theo nhóm B với 24,2%, nhóm C chiếm 16,7%, thấp nhất là nhóm A chiếm 7,6%.
3.2. Đặc điểm dinh dưỡng
Bảng 3.3: Tình trạng dinh dưỡng theo chỉ số BMI
| Phân loại BMI | Nam | Nữ | Tổng
(%) |
||
| Số lượng
(n1) |
Tỉ lệ
(%) |
Số lượng
(n2) |
Tỉ lệ
(%) |
||
| SDD nhẹ | 9 | 14,8 | 0 | 0 | 13,6 |
| SDD vừa | 7 | 11,5 | 1 | 20 | 12,1 |
| SDD nặng | 7 | 11,5 | 0 | 0 | 10,6 |
| Bình thường | 38 | 62,3 | 4 | 80 | 63,6 |
| Béo phì | 0 | 0 | 0 | 0 | 0 |
| Tổng | 61 | 100 | 5 | 100 | 100 |
Bệnh nhân có tình trạng dinh dưỡng theo chỉ số BMI bình thường chiếm tỷ lệ cao nhất (63,6%), tỷ lệ SDD giảm dần theo mức độ (nhẹ: 13,6%, vừa: 12,1% và nặng: 10,6%).
Bảng 3.4: Tình trạng dinh dưỡng theo điểm SGA
| Phân loại theo SGA | Nam | Nữ | Tổng
(%) |
||
| Số lượng
(n1) |
Tỷ lệ
(%) |
Số lượng
(n2) |
Tỷ lệ (%) | ||
| Bình thường | 32 | 52,5 | 3 | 60 | 53 |
| SDD nhẹ/vừa | 21 | 34,4 | 2 | 40 | 34,8 |
| SDD nặng | 8 | 13,1 | 0 | 0 | 12,1 |
| Tổng | 61 | 100 | 5 | 100 | 100 |
Bệnh nhân có tình trạng dinh dưỡng bình thường chiếm tỷ lệ chủ yếu (53%), tiếp theo là SDD nhẹ/vừa (34,8%) và thấp nhất là SDD (12,1%).
Bảng 3.5: Tình trạng dinh dưỡng theo điểm MNA
| Điểm MNA | Nam | Nữ | Tổng
(%) |
||
| Số lượng
(n1) |
Tỷ lệ
(%) |
Số lượng
(n2) |
Tỷ lệ (%) | ||
| Bình thường | 28 | 45.9 | 1 | 20 | 43.9 |
| Nghi ngờ SDD | 26 | 42.6 | 4 | 80 | 45.5 |
| SDD | 7 | 11.5 | 0 | 0 | 10.6 |
| Tổng | 61 | 100 | 5 | 100 | 100 |
Bệnh nhân có nghi ngờ SDD chiếm tỷ lệ cao nhất (45,5%), tiếp theo là bệnh nhân có tình trạng dinh dưỡng bình thường chiếm 43,9%, tỷ lệ bệnh nhân SDD là thấp nhất: 10,6%.
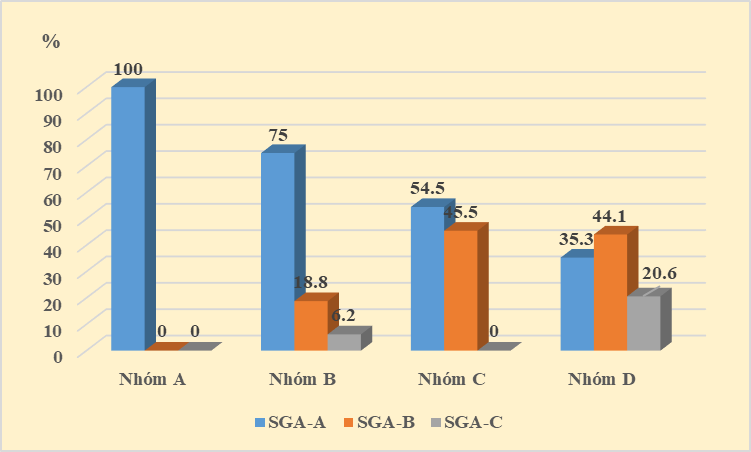 |
| Biểu đồ 3.2: Liên quan giữa mức độ suy dinh dưỡng đánh giá bằng điểm SGA và phân nhóm bệnh |
Đặc điểm tình trạng dinh dưỡng theo thang điểm SGA có liên quan đến phân nhóm BPTNMT (p < 0,05). Tỷ lệ SDD cao nhất ở nhóm D (64,7%) với mức độ SDD khác nhau (44,1% SGA-B và 20,6% SGA-C).
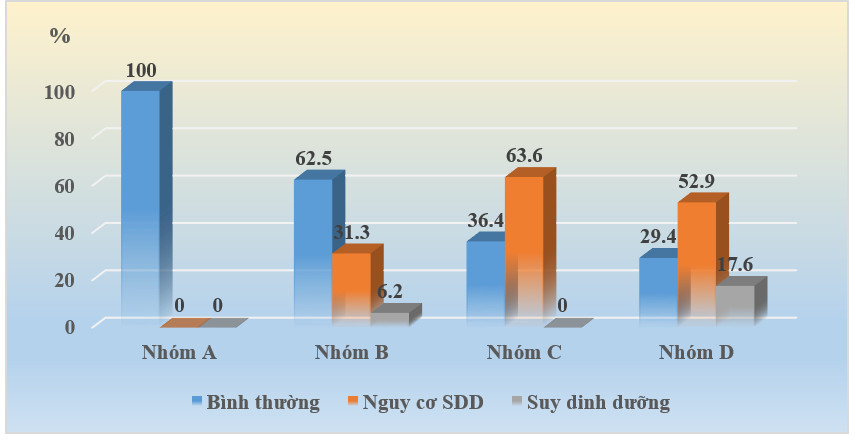 |
| Biểu đồ 3.3: Liên quan giữa mức độ suy dinh dưỡng đánh giá bằng điểm MNA và phân nhóm bệnh |
Đặc điểm tình trạng dinh dưỡng theo điểm MNA có liên quan đến phân nhóm A, B, C, D (p < 0,05). Tỷ lệ bệnh nhân dinh dưỡng chỉ gặp trong nhóm D (17,6%) và nhóm B (6,2%).
Bảng 3.6: Liên quan giữa mức độ suy dinh dưỡng đánh giá bằng điểm BMI và phân nhóm bệnh
| Phân loại | Nhóm bệnh | |||||
| Nhóm A
|
Nhóm B
|
Nhóm C
|
Nhóm D
|
|||
|
BMI |
Không SDD | Số lượng | 5 | 13 | 8 | 16 |
| % | 100 | 81,3 | 72,7 | 47,1 | ||
|
Có SDD |
Số lượng | 0 | 3 | 3 | 18 | |
| % | 0 | 18,7 | 27,3 | 52,9 | ||
| Tổng (N, %) | 5 (100) | 16 (100) | 11 (100) | 34 (100) | ||
Mức độ dinh dưỡng theo BMI có liên quan đến phân nhóm A, B, C, D (p < 0,05). Tỷ lệ bệnh nhân nhóm D có SDD cao nhất (52,9%), tỷ lệ giảm dần theo nhóm C, B. Nhóm A không có bệnh nhân SDD.
IV. BÀN LUẬN
4.1. Đặc điểm chung bệnh nhân nghiên cứu
Đặc điểm về tuổi của nhóm bệnh nhân nghiên cứu phù hợp với đặc điểm dịch tễ của BPTNM thường xuất hiện ở người trên 40 tuổi. So sánh với các nghiên cứu trong nước về BPTNMT, kết quả này tương tự với nghiên cứu của Nguyễn Đức Long với độ tuổi trung bình 69,6 ± 9,46 tuổi và nhóm bệnh nhân cao tuổi chiếm 69,8%. Độ tuổi trung bình của BN trong nghiên cứu Nguyễn Thị Thảo (2018) là 67,58 ± 9,61 tuổi. Tuy nhiên, khi so sánh với các nghiên cứu nước ngoài của Gupta và CS, Yoshikawa và CS…, độ tuổi trung bình của các bệnh nhân trong các nghiên cứu khác nhau. Đặc điểm này liên quan đến đối tượng lựa chọn cho từng nghiên cứu. Đặc điểm về giới tính khá tương đồng với các nghiên cứu trong nước, với tỷ lệ nam cao hơn nữ rõ rệt, như: Nguyễn Đức Long (2014), Nguyễn Thị Thảo (2018)… So sánh với kết quả các nghiên cứu về BPTNMT tại các nước Âu-Mỹ, tỷ lệ bệnh nhân nữ cao hơn: Chaudhary S.C. và CS (2017), Gupta và CS (2010)…Điều này có thể liên quan thói quen hút thuốc: phụ nữ các nước Âu-Mỹ hút thuốc nhiều hơn, nên có nguy cơ mắc BPTNMT cao hơn.
Đặc điểm lâm sàng của bệnh nhân tương đồng với nhiều nghiên cứu của các tác giả trong và ngoài nước. Kết quả cũng cho thấy các bệnh nhân nhập viện điều trị nội trú ở tuyến chuyên khoa thường là bệnh nhân nặng (có nhiều yếu tố nguy cơ, nhiều triệu chứng). Các bệnh nhân trong nghiên cứu của chúng tôi thuộc nhóm D chiếm tỷ lệ cao nhất (51,5%), tiếp theo là nhóm B (24,2 %), nhóm C (16,7%) và nhóm A (7,6%). Kết quả của nghiên cứu tương tự với nghiên cứu khác về BN BPTNMT điều trị tại bệnh viện trong và ngoài nước: Kết quả nghiên cứu của Nguyễn Thị Thảo (2018) cho thấy bệnh nhân nhóm D có tỷ lệ cao nhất chiếm 55,6%, tiếp theo bệnh nhân nhóm C chiếm 15,3%, nhóm B chiếm 19,4% và thấp nhất là nhóm A với 9,7%;Trong nghiên cứu của Dilek Karadogan và CS (2018), tỷ lệ B và D là cao nhất với 30% và 54%, nhóm A và nhóm C chiếm chỉ chiếm 16%.
4.2. Đặc điểm dinh dưỡng
- Đánh giá tình trạng dinh dưỡng theo BMI:
Đặc điểm về BMI của bệnh nhân nghiên cứu tương đồng với các nghiên cứu trong nước nhưng thấp hơn các nghiên cứu nước ngoài. Nghiên cứu của Ergün P. và CS (2003) cho kết quả BMI trung bình là 23,83 ± 5,2 kg/m2. Bệnh nhân nghiên cứu của Karadogan Dilek và CS (2018) có BMI trung bình là 26,4 ± 5,9 kg/m2. Trong khi đó, kết quả nghiên cứu tại Việt Nam thường cho thấy chỉ số BMI thấp hơn. Nghiên cứu của Đinh Thị Phương Thảo (2015) cho kết quả BMI trung bình là 17,6 ± 3,1 kg/m2, trong đó 69,3% BN SDD với BMI < 18,5 kg/m2. Bệnh nhân nghiên cứu của Nguyễn Đức Long (2014) có BMI trung bình là 17,8 ± 2,65 kg/m2, trong đó có 67,7% có SDD, có 31,2% có BMI trong giới hạn bình thường. Bùi Mỹ Hạnh (2020) đã nghiên cứu hồi cứu trên 1002 bệnh nhân điều trị nội trú đợt cấp BPTNMT tại Bệnh viện Phổi Trung ương, từ tháng 12/2018 đến tháng 6/2019 cho kết quả BMI trung bình là 19,5 ± 3,5 kg/m2, với tỷ lệ bệnh nhân có BMI < 18,5 là 42,5%. Nhìn chung, BMI của các bệnh nhân BPTNMT ở Việt Nam thường thấp hơn các nghiên cứu của nước ngoài đặc biệt là các nước phát triển. Điều này có thể giải thích liên quan đến chủng tộc, chế độ ăn thường không đầy đủ chất dinh dưỡng (điều kiện kinh tế thấp hơn, người dân ít quan tâm đến vấn đề dinh dưỡng), điều kiện chăm sóc y tế kém hơn. Thể trạng bệnh nhân có ảnh hưởng rất lớn đến lựa chọn phương pháp can thiệp, đáp ứng điều trị và tiên lượng cho bệnh nhân BPTNMT, vì vậy, việc nâng cao thể trạng cho bệnh nhân BPTNMT đóng vai trò quan trọng trong thực hành lâm sàng.
- Đánh giá tình trạng dinh dưỡng theo SGA:
Kết quả nghiên cứu cho thấy bệnh nhân có tình trạng dinh dưỡng bình thường chiếm tỷ lệ chủ yếu (53%), tiếp theo là SDD nhẹ/vừa chiếm 34,8% và SDD nặng chiếm tỷ lệ thấp nhất 12,1%. Nghiên cứu có kết quả tỷ lệ SDD thấp hơn với nghiên cứu của Nguyễn Đức Long (2014) có tỷ lệ SDD là 89,6% và Đinh Thị Phương Thảo (2015) có tỷ lệ SDD là 92% và 1 nghiên cứu khác của Gupta (2010) có đến 59,5% SDD nhẹ/vừa và 23,5% SDD nặng. Sự khác biệt này có thể liên quan đến tiêu chuẩn chọn bệnh nhân cho nghiên cứu.
- Đánh giá tình trạng dinh dưỡng theo MNA:
Kết quả nghiên cứu cho thấy tỷ lệ dinh dưỡng bình thường tính bằng điểm MNA cao hơn nghiên cứu của Yuceege MB và CS (2013), với tỷ lệ dinh dưỡng bình thường là 35%, nghi ngờ suy dinh dưỡng là 45% và suy dinh dưỡng là 20%. Kết quả này tương đương với nghiên cứu của Meenakshi Nikhil Bhakare (2016) (dinh dưỡng bình thường 28%, nghi ngờ suy dinh dưỡng 61%, suy dinh dưỡng 11%). Kết quả các nghiên cứu cho thấy các bệnh nhân BPTNMT nhập viện điều trị có tỷ lệ nghi ngờ suy dinh dưỡng theo MNA khá cao. Như vậy, nhóm bệnh nhân BPTNMT trong đợt cấp nhập viện có nguy cơ SDD, cần can thiệp dinh dưỡng hỗ trợ trong quá trình điều trị.
- Liên quan giữa tình trạng dinh dưỡng với nhóm bệnh:
Theo kết quả nghiên cứu, có mối liên hệ giữa phân nhóm BPTNMT theo ABCD và mức độ suy dinh dưỡng đánh giá bằng MNA và SGA, BMI (p < 0,05). Trong các bệnh nhân có bất thường về mặt dinh dưỡng (SDD và nguy cơ SDD) thì nhóm D chiếm tỷ lệ cao nhất, nhóm A không có BN SDD hoặc nguy cơ SDD (p < 0,05). Điều này là phù hợp vì bệnh nhân nhóm A là bệnh nhân ít nguy cơ, ít triệu chứng là những bệnh nhân quản lý tốt BPTNMT nên làm giảm các yếu tố gây nên suy dinh dưỡng do BPTNMT gây nên. Nhóm D là nhóm bệnh nhân có nhiều triệu chứng, nhiều nguy cơ nên các yếu tố gây suy dinh dưỡng càng nhiều. Bệnh nhân thường xuyên khó thở, thiếu oxy máu nên tăng tiêu hao năng lượng do tăng thở, tình trạng viêm diễn ra thường xuyên, giảm năng lượng đưa vào. Đồng thời, năng lượng tiêu hao trong đợt cấp do tình trạng nhiễm trùng tăng lên mà không được bổ sung kịp thời. Kết quả này cũng phù hợp với kết quả các nghiên cứu trước đây của Yuceege MB và CS (2013), Chaudhary SC (2017)…
Kết quả các nghiên cứu cho thấy cần chú ý dinh dưỡng cho các bệnh nhân BPTNMT trong đợt cấp nhập viện điều trị, đặc biệt nhóm D, là các nhóm có nhiều triệu chứng và yếu tố nguy cơ. Các bệnh nhân có nhiều đợt cấp, phải nhập viện nhiều lần có nguy cơ SDD cao, liên quan đến nhiều cơ chế bệnh sinh của bệnh. Vì vậy, việc tư vấn và can thiệp dinh dưỡng cho các bệnh nhân này rất quan trọng, giúp dự phòng và cải thiện tình trạng SDD, góp phần điều trị và quản lý hiệu quả BN BPTNMT.
V. KẾT LUẬN
Các bệnh nhân BPTNMT trong đợt cấp nhập viện thường có nguy cơ SDD. Tình trạng SDD có mối liên quan đến đặc điểm phân nhóm bệnh nhân BPTNMT, với tỷ lệ SDD tăng lên theo mức độ nặng của BPTNMT.
Tài liệu tham khảo
1. Chaudhary SC, Rao PK, Rao PK, et al. (2017), "Assessment of nutritional status in chronic obstructive pulmonary disease patients", International Journal of Contemporary Medical Research 4(1), 268-271.
2. Hsu Min-Fang, Ho Shu-Chuan, Kuo Han-Pin, et al. (2014), "Mini-Nutritional Assessment (MNA) is Useful for Assessing the Nutritional Status of Patients with Chronic Obstructive Pulmonary Disease: A Cross-sectional Study", Journal of Chronic Obstructive Pulmonary Disease, 11(3), 325-332.
3. Yuceege MB M.D., Salman SO M.D., Duru S M.D., et al. (2013), "The evaluation of nutrition in male COPD patients using subjective global assesment and mini nutritional assesment", International Journal of Internal Medicine 2(1), 1-5.
4. Meenakshi Nikhil Bhakare, Gauri P. Godbole, Khismatrao Deepak S., et al. (2016), "Correlating nutritional status with severity of chronic obstructive pulmonary disease in adult females", Medical Journal of Dr. D.Y. Patil University, 9, 570-576.
5. Nguyễn Đức Long (2014), Khảo sát tình trạng dinh dưỡng và nhận xét chế độ dinh dưỡng đang sử dụng ở bệnh nhân đợt cấp bệnh phổi tắc nghẽn mạn tính, Luận văn Thạc sỹ y học, Đại học y Hà Nội, Hà Nội.
6. Đinh Thị Phương Thảo (2015), Khảo sát tình trạng dinh dưỡng ở bệnh nhân đợt cấp bệnh phổi tắc nghẽn mạn tính, Khóa luận tốt nghiệp bác sỹ y khoa, Đại học y Hà Nội, Hà Nội.
7. Vũ Thị Thanh (2017), Hiệu quả chế độ dinh dưỡng giàu lipid trong điều trị bệnh nhân đợt cấp bệnh phổi tắc nghẽn mạn tính thở máy, Luận văn tiến sỹ y học, Đại học y Hà Nội, Hà Nội.
8. Nguyễn Thị Thùy Linh (2020), "Thực trạng dinh dưỡng của người bệnh phổi tắc nghẽn mạn tính đang điều trị tại bệnh viện phổi Thái Bình năm 2017", Khoa học Điều dưỡng, 3(4), 27-33.