1. ĐỊNH NGHĨA
Ho ra máu là ho và khạc ra máu, vị trí chảy máu từ dưới thanh môn trở xuống là một triệu chứng thường gặp trong bệnh hô hấp do nhiều nguyên nhân.
Chẩn đoán ho ra máu cần phân biệt với chảy máu ở đường hô hấp trên (chảy máu cam) hoặc ở miệng hoặc chảy máu ở đường tiêu hóa (thực quản - dạ dày).
2. CƠ CHẾ
2.1. Do giập vỡ các mạch máu phế quản quá phát triển
Cơ chế này hay gặp nhất và thường gặp trong u phế quản, tổn thương viêm xơ ở phổi, giãn phế quản do có sự tăng sinh mạch máu ở khối u, ở tổn thương viêm hoại tử, tổn thương xơ, nhất là xơ giãn phế quản sau lao. Sự tăng tưới máu này có nguồn gốc từ động mạch phế quản.
2.2. Do giập vỡ các mạch máu phổi
Áp xe phổi phá hủy nhu mô hoặc u phổi bào mòn, mạch máu bị giập vỡ, phình động - tĩnh mạch, phình động mạch Rasmussen ở thành hang lao bị vỡ gây ho ra máu nặng.
2.3. Do tuần hoàn phổi tăng áp lực ở chỗ nối tiếp
Đoạn dừng lại Von-Hayek giữa mạch máu phổi với mạch máu phế quản bị vỡ gây ho máu, thường gặp trong phù phổi huyết động, nhồi máu phổi. Ho ra máu càng nặng nếu áp lực tuần hoàn phổi càng tăng.
2.4. Chảy máu phế nang do tổn thương màng phế nang mao mạch
Gặp trong hội chứng Good-Pasture, Lupus ban đỏ rải rác.
2.5. Rối loạn đông máu - chảy máu
Gặp trong bệnh bạch cầu cấp, suy tủy, dùng các thuốc chống đông kéo dài, nhất là khi bệnh nhân có bệnh phổi kèm theo.
3. NGUYÊN NHÂN HO RA MÁU
3.1. Tổn thương phế quản - phế nang
- Lao phổi tiến triển hoặc tái phát hoặc di chứng của lao phổi hiện nay vẫn là nguyên nhân hay gặp nhất, tỷ lệ gặp từ 30% đến trên 50% theo các tác giả nước ngoài và từ 15 - 35% theo một số tác giả Việt Nam. Ho ra máu do lao thường có lẫn bọt và đuôi khái quyết.
- Giãn phế quản gặp từ 15 - 30% trong các nguyên nhân của ho ra máu, ho ra máu hay tái diễn nhiều lần. Ho ra máu của giãn phế quản thường gặp ở Việt Nam dễ chẩn đoán nhầm với lao phổi, đặc biệt là ho ra máu do di chứng giãn phế quản sau lao rất cần phải phân biệt với lao tái phát.
- Ung thư phế quản gặp từ 20 - 38%, khối u phát triển, tăng sinh mạch máu, hoại tử khối u làm tổn thương mạch máu và gây ho máu; thường ho ra máu ít, máu có thể đỏ tươi hoặc sẫm màu hoặc màu mận chín. Chiếu xạ điều trị khối u phổi có thể làm hoại tử khối u và gây ho ra máu.
- Nhiễm khuẩn phổi - phế quản: Áp xe phổi, viêm phổi hoại tử do Klebsiella pneumoniae là những nguyên nhân ho ra máu. Viêm khí - phế quản xuất huyết do vi khuẩn cũng có thể ho ra máu ít.
- Các nguyên nhân ít gặp hơn của ho ra máu: U nấm Aspergillus trong hang phổi di sót; dị vật nội phế quản, bệnh bụi phổi silic, bệnh sán lá phổi và bệnh amíp phổi.
3.2. Nguyên nhân tim mạch
Ho ra máu trong nguyên nhân tim mạch thường do các bệnh hẹp van hai lá, suy thất trái, phù phổi cấp, nhồi máu phổi, cao áp động mạch phổi nguyên phát.
3.3. Các nguyên nhân khác hiếm gặp hơn
- Ho ra máu ở bệnh nhân có bệnh về máu (bệnh bạch cầu cấp và mạn tính, bệnh ưa chảy máu, xuất huyết do giảm tiểu cầu), bệnh sốt xuất huyết ho ra máu khi có xuất huyết ở phổi.
- Ho ra máu do chấn thương lồng ngực làm gãy xương sườn hoặc giập nát phổi, sức ép do sóng nổ.
- Ho ra máu không rõ nguyên nhân gặp tới 5% hoặc hơn.
4. PHÂN LOẠI HO RA MÁU
Có nhiều cách phân loại mức độ ho ra máu khác nhau, tùy theo tiêu chí phân loại (dựa vào số lượng máu hoặc lưu lượng máu khạc ra trong 24 giờ hoặc 48 giờ, rối loạn huyết động, hô hấp kèm theo...).
Cách phân loại mức độ ho ra máu được sử dụng phổ biến hiện nay:
- Mức độ nhẹ: Khi tổng lượng máu khạc ra < 50ml/24 giờ.
- Mức độ trung bình: Khi tổng lượng máu ho ra từ 50ml đến < 200ml/24 giờ.
- Mức độ nặng: Tổng lượng máu ho ra ≥ 200ml/24 giờ hoặc mức độ từ 600ml trở lên trong 48 giờ.
- Mức độ rất nặng (ho máu “sét đánh”, ho máu đe dọa tính mạng) là khi máu chảy ồ ạt tràn ngập hai phổi gây suy hô hấp và nguy cơ tử vong.
5. CHẨN ĐOÁN
5.1. Chẩn đoán xác định ho ra máu
- Trên lâm sàng, chẩn đoán xác định ho ra máu dựa vào các yếu tố sau:
+ Tiền sử: Bệnh nhân đã mắc các bệnh như lao phổi, giãn phế quản, ung thư phổi...
+ Đặc điểm máu khạc ra thường màu đỏ tươi, lẫn bọt.
+ Khám thực thể hô hấp: Có thể có các triệu chứng như ran nổ, ran ẩm...
+ Chụp X quang ngực có thể thấy hình ảnh kính mờ, đông đặc phổi “giống viêm phổi”, các tổn thương gợi ý nguyên nhân ho ra máu.
Chẩn đoán xác định chủ yếu dựa vào lâm sàng, chụp X quang ngực định hướng và loại trừ được chảy máu đường hô hấp trên và nôn ra máu.
- Chẩn đoán dễ dàng khi bệnh nhân có tiền sử và bệnh sử ho ra máu nhiều lần và thầy thuốc được chứng kiến bệnh nhân đang ho ra máu.
- Chẩn đoán khó trong trường hợp bệnh nhân không có tiền sử, bệnh sử ho ra máu và chưa loại trừ được chảy máu đường hô hấp trên hoặc xuất huyết tiêu hóa cao. Trong trường hợp khó, cần phải dựa vào các kỹ thuật xâm nhập mới xác định được ho ra máu (nội soi phế quản).
5.2. Chẩn đoán phân biệt
Cần chẩn đoán phân biệt ho ra máu với các bệnh lý sau:
- Chảy máu ở đường hô hấp trên (chảy máu cam) hoặc ở miệng: Khám thực thể mũi họng sẽ thấy điểm chảy máu.
- Xuất huyết đường tiêu hóa cao (chảy máu ở thực quản - dạ dày - tá tràng): Bệnh nhân thường có tiền sử mắc các bệnh đường tiêu hóa (viêm, loét, u ở thực quản, dạ dày, hành tá tràng...), máu khạc ra thường sẫm màu, máu cục, lẫn thức ăn; khám thực thể có các triệu chứng đường tiêu hóa.
5.3. Đánh giá mức độ
- Mức độ nhẹ: Khi tổng lượng máu khạc ra < 50ml trong 24 giờ.
- Mức độ trung bình: Khi tổng lượng máu ho ra từ 50ml đến < 200ml/24 giờ.
- Mức độ nặng: Tổng lượng máu ho ra ≥ 200ml/24 giờ hoặc mức độ từ 600ml trở lên trong 48 giờ.
- Mức độ rất nặng (ho máu sét đánh, ho máu đe dọa tính mạng) là khi máu chảy ồ ạt tràn ngập hai phổi gây suy hô hấp và nguy cơ tử vong.
5.4. Đánh giá các biến chứng của ho ra máu
- Các biến chứng sớm: Suy hô hấp, xẹp phổi do bít tắc phế quản, rối loạn huyết động.
- Các biến chứng muộn: Bội nhiễm (viêm phổi), thiếu máu.
Các biến chứng suy hô hấp và xẹp phổi cần phải xác định nhanh và tiến hành xử trí cấp cứu ngay.
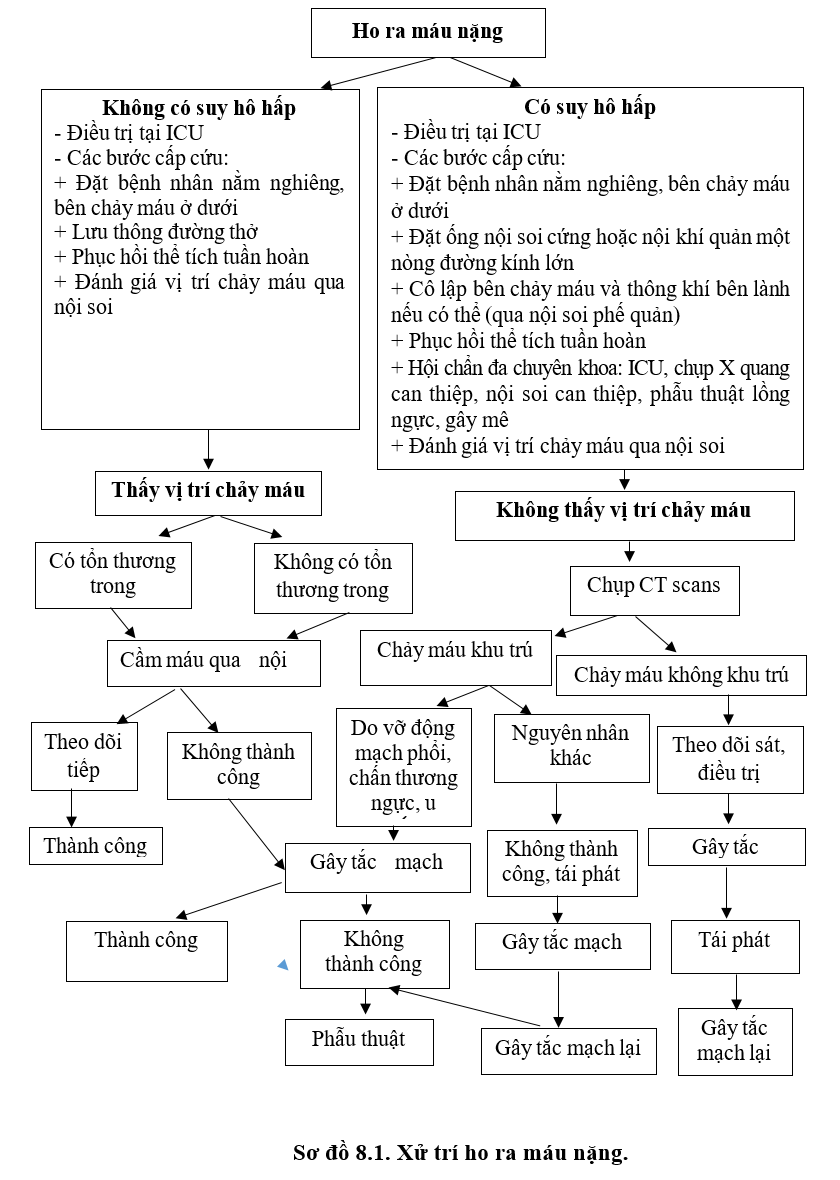
5.5. Đánh giá vị trí, nguồn gốc chảy máu và xác định nguyên nhân ho ra máu
- Đánh giá vị trí, nguồn gốc chảy máu dựa vào chụp X quang, chụp CT scans hoặc chụp mạch (computed tomographic angiography: CTA), nội soi phế quản giúp cho lựa chọn các biện pháp can thiệp điều trị.
- Xác định nguyên nhân ho ra máu là bước đánh giá cuối cùng và chưa cần đòi hỏi ngay ở thời điểm cấp cứu bởi chẩn đoán nguyên nhân ho ra máu thường phải dựa vào các kỹ thuật (chẩn đoán hình ảnh, xét nghiệm vi sinh, mô bệnh...). Do vậy, chưa thể chẩn đoán nhanh và ngay ở thời điểm cấp cứu được. Chẩn đoán nguyên nhân ho ra máu cần phải dựa vào:
+ Lâm sàng: Có vai trò định hướng chẩn đoán ban đầu và giúp chỉ định các xét nghiệm tiếp theo.
+ Các kỹ thuật hình ảnh: Chụp X quang ngực, chụp CT scans.
+ Các kỹ thuật xâm nhập: Nội soi phế quản ống mềm, sinh thiết làm xét nghiệm mô bệnh, tế bào, vi sinh...
+ Xét nghiệm vi sinh: Soi AFB, cấy khuẩn, cấy nấm...
6. ĐIỀU TRỊ
6.1. Nguyên tắc chung
- Cầm máu bằng các biện pháp nội khoa, can thiệp tại chỗ và phẫu thuật.
- Điều trị biến chứng và triệu chứng.
- Điều trị nguyên nhân ho ra máu.
6.2. Điều trị cầm máu
- a) Điều trị nội khoa
- Các biện pháp không dùng thuốc:
+ Bất động bệnh nhân: Để bệnh nhân nằm nghiêng về một bên nếu nghi ngờ chảy máu để tránh máu chảy ra từ bên phổi tổn thương sang bên phổi lành.
+ Làm xét nghiệm cấp cứu: Nhóm máu, công thức máu, đông máu, điện tim, chức năng gan, thận...
+ Theo dõi số lần ho ra máu trong 24 giờ, số lượng máu ho ra một lần và tổng số lượng máu ho ra trong 24 giờ. Theo dõi tình trạng hô hấp, tim mạch và toàn thân để phát hiện sớm các biến chứng.
+ Cho bệnh nhân ăn chế độ lỏng, nguội, tránh để bệnh nhân bị sặc.
- Dùng thuốc:
+ Thuốc co mạch gồm các nhóm thuốc là dẫn chất của tinh chất hậu yên (glanduitrin, pituitrin, hypantin) hoặc các thuốc hóa tổng hợp (cyclonamin 250mg/2ml, liều 2 - 4 ống, tiêm tĩnh mạch hoặc pha truyền tĩnh mạch), sandostatin (cơ chế chưa rõ: Làm giảm lượng máu lưu thông nội tạng nhờ ức chế các hormon hoạt mạch như vasoactive intestinal polypeptid và glucagon).
+ Thuốc có tác động đến quá trình đông máu (làm chậm tiêu sợi tơ huyết): Hiệu quả giảm thời gian và thể tích máu chảy. Các thuốc như acid aminocaproic, tranexamic (transamin) đường tĩnh mạch, liều 0,5 - 1g/lần x 2 - 3 lần/ngày; uống (1ml/phút), uống 1 - 1,5g/lần x 2 - 3 lần/ngày.
+ Thuốc giảm ho, an thần: Dùng thuốc an thần (seduxen) đường uống hay đường tiêm là tùy thuộc vào mức độ ho ra máu và tình trạng hô hấp của bệnh nhân. Nếu ho ra máu nhẹ thì chỉ cần cho uống, nếu bệnh nhân ho ra máu trung bình và có hốt hoảng, kích thích thì cần dùng dạng tiêm. Bệnh nhân ho nhiều có thể dùng kết hợp các thuốc giảm ho như codein, morphin (dùng các thuốc an thần, giảm ho rất dễ gây tình trạng suy hô hấp nặng lên do ức chế phản xạ ho nên phải theo dõi sát tình trạng hô hấp và sẵn sàng can thiệp điều trị suy hô hấp nếu có).
- b) Điều trị can thiệp tại chỗ
- Nội soi phế quản cầm máu thường được áp dụng trong trường hợp ho máu nặng hoặc ho ra máu tái phát sau các biện pháp điều trị khác. Để an toàn thường thực hiện nội soi phế quản ống cứng hoặc nội soi phế quản mềm qua ống nội khí quản.
Các biện pháp cầm máu áp dụng qua nội soi phế quản gồm:
+ Bằng thuốc, hóa chất: Dung dịch NaCl 0,9% lạnh (40C), các thuốc co mạch (adrenalin pha loãng), keo sinh học (N-butyl cyanoacrylate), fibrinogen thrombin.
+ Các biện pháp cơ học: Bóng chèn, nút silicon, stent nội phế quản, đốt laser, đốt nhiệt, van một chiều gây xẹp phổi, cô lập phổi để ngăn máu chảy vào bên phổi lành.
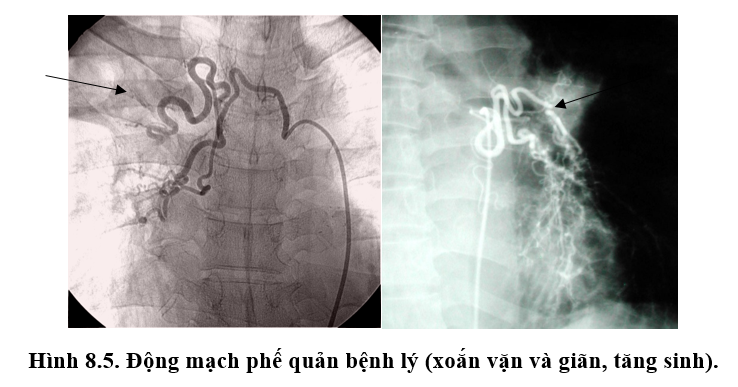
- Gây tắc động mạch phế quản:
Trong ho ra máu, có tới 90% trường hợp do chảy máu từ động mạch phế quản. Người ta tiến hành gây tắc động mạch phế quản sẽ làm ngừng chảy máu, đồng thời loại bỏ được động mạch phế quản bệnh lý ra khỏi tuần hoàn chung và ngăn ngừa được ho ra máu tái phát. Động mạch phế quản cấp máu cho nhu mô phổi nhưng việc gây tắc sẽ không ảnh hưởng đến chức năng nuôi dưỡng vì khi đó động mạch phổi và tĩnh mạch phổi sẽ cấp máu bù trừ qua các vòng nối chủ - phổi.
Đây là kỹ thuật quan trọng điều trị ho máu, đặc biệt ho ra máu nặng. Gây tắc động mạch phế quản sẽ làm ngừng chảy máu và ngăn ngừa ho ra máu tái phát. Phương pháp này không chỉ có tác dụng cầm máu cấp cứu khi bệnh nhân đang ho máu, mà còn cầm máu để chuẩn bị cho phẫu thuật lồng ngực.
Chụp kèm gây tắc động mạch phế quản được chỉ định trong các trường hợp ho ra máu trung bình và nặng, ho ra máu tái diễn. Ho ra máu mức độ nhẹ nhưng tái phát nhiều lần trong năm, ảnh hưởng tới tính mạng bệnh nhân.
Chống chỉ định tương đối: Bệnh nhân có rối loạn đông máu, chảy máu; suy hô hấp, suy tim nặng, suy thận cấp hoặc mạn tính giai đoạn III, IV.
Phương pháp này thực hiện dưới hướng dẫn của chụp động mạch phế quản chọn lọc để xác định nguồn gốc của chảy máu.
Vật liệu tắc mạch: Thường sử dụng các gel (spongel, gelatin sponge, polyvinyl alcohol, coil).
Kết quả các nghiên cứu cho thấy cầm máu tức thì đạt được từ 67 - 95%, tái phát gặp 21 - 47% tùy theo nguyên nhân. Tỷ lệ tai biến gặp 0 - 4,3% bao gồm sốt, nhiễm trùng, tắc mạch vị trí khác... Tại Trung tâm Hô hấp, Bệnh viện Quân y 103 đã tiến hành gây tắc động mạch phế quản từ năm 2003, vật liệu gây tắc được sử dụng là các mảnh spongel và hạt polyvinyl alcohol (contour) kích cỡ 350 - 500µm. Kết quả cầm máu ngay đạt được từ 70 - 80% các trường hợp chảy máu từ tuần hoàn hệ thống.
- c) Phẫu thuật
Hiện nay, phẫu thuật ít được áp dụng trong cấp cứu ho ra máu và thường chỉ định sau phương pháp can thiệp tại chỗ.
Các chỉ định chủ yếu trong ho ra máu nặng do vỡ động mạch phổi, chấn thương ngực, u nấm Aspergillus không đáp ứng với các biện pháp điều trị khác. Tỷ lệ tử vong cao (4 - 35%).
6.3. Điều trị toàn thân và biến chứng
Điều trị suy hô hấp, trụy tim mạch, xẹp phổi, bội nhiễm phổi...
Bù khối lượng tuần hoàn: Truyền máu, dịch, bù nước và điện giải, can thiệp dinh dưỡng...
6.4. Điều trị nguyên nhân
Ho ra máu do nhiều nguyên nhân gây nên, vì vậy ngoài điều trị cầm máu cần xác định và điều trị thích hợp tùy theo nguyên nhân.
6.5. Điều trị ho ra máu nặng
Bất động tuyệt đối, buồng bệnh thoáng, yên tĩnh, không di chuyển bệnh nhân.
Khi đang ho ra máu, đặt bệnh nhân nằm nghiêng về bên phổi có tổn thương chảy máu, đầu thấp hơn ngực. Khi hết ho ra máu thì nằm theo tư thế Fowler (nửa nằm nửa ngồi); chế độ ăn lỏng hoàn toàn (sữa, nước cháo nhưng để nguội; có thể chườm đá lên ngực).
Thở oxy lưu lượng từ 2 - 3 lít/phút, nếu cần cho thở liên tục bằng ống thông qua lỗ mũi.
Morphin (nếu không có suy hô hấp) tiêm dưới da 1 ống 0,01g hoặc 1/2 ống pha loãng với dung dịch glucoza ưu trương 30% 20ml, tiêm tĩnh mạch chậm. Gardenal 0,10g hoặc seduxen 10mg, tiêm bắp thịt 1 ống x 2 lần/24 giờ.
Có thể cho bệnh nhân ngủ nhẹ bằng cocktail lytic (gardenal + aminazin + pipolphen) với liều nhỏ, tiêm rải rác làm nhiều lần trong ngày.
Cho các thuốc cầm máu (truyền nhỏ giọt tĩnh mạch tinh chất hậu yên) và thuốc chống tan sợi tơ huyết.
Nếu hồng cầu dưới 2 triệu, hematocrit dưới 30% hoặc bệnh nhân có sốc, tụt huyết áp thì cho truyền máu cùng nhóm hoặc truyền máu tươi trực tiếp từ 1 - 2 đơn vị (250 - 500ml)/lần trong vài ngày cho đến khi ngừng ra máu; không truyền máu quá nhiều trong 1 lần vì có thể làm tăng huyết áp gây nên ho ra máu tiếp tục.
Chống trụy tim mạch: Truyền giỏ giọt tĩnh mạch isuprel (isoprenalin) ống 5ml (1mg); ouabain 1/4mg; dopamin ống 5ml (50mg). Trợ tim: Spactein, coramin.
Cho kháng sinh chống bội nhiễm: Dùng nhóm cephalosporin kết hợp với nhóm amino glycosid hoặc nhóm khác tùy từng trường hợp.
Nếu nguy cơ có suy hô hấp trụy tim mạch, cần được điều trị tại khoa hồi sức.