Tóm tắt
Ghép giác mạc là phẫu thuật được thực hiện nhiều nhất và có tỷ lệ thành công cao nhất trong ghép mô tạng. Nguồn giác mạc ghép chủ yếu lấy từ tử thi và gần đây là từ bệnh nhân chết não.
Tháng 2/2012, Bệnh viện 103 đã tiến hành lấy giác mạc của bệnh nhân chết não ghép cho hai mắt của hai bệnh nhân bị tổn thương giác mạc không hồi phục bước đầu đem lại kết quả đáng khích lệ.
Việc thu nhận giác mạc từ bệnh nhân chết não có nhiều yếu tố thuận lợi, nhưng cần đánh giá tình trạng giác mạc hiến cẩn thận sau khi thu nhận và trước khi ghép do một số thuốc sử dụng cấp cứu có thể ảnh hưởng đến chất lượng mảnh ghép.
Summary
Corneal transplantation is done most with the highest success rates in all kind organ and tissue transplantation. Major source of corneal grafts was taken from cadavers, and recently from brain dead patients.
In February 2012, hospital 103 have firstly carried out corneal transplantation from a brain dead patient for 2 two patients with irreversible damage of cornea and initially got encouraging results.
The collection of corneas from brain dead patients has more favorable factors, but the corneal grafts should be carefully evaluated when collecting. Some certain drugs that were used may affect the quality of the corneal graft.
Đặt vấn đề
Ghép giác mạc là phẫu thuật thay thế phần giác mạc bệnh lý của mắt bằng tổ chức giác mạc lành. Hiện nay, đây là phẫu thuật ghép được thực hiện nhiều nhất và có tỷ lệ thành công cao nhất trong các phẫu thuật ghép mô, tạng. Karl Himly được coi là người đầu tiên đề xuất ghép giác mạc vào năm 1813, sau đó được học trò là Reisinger đã thực hiện phẫu thuật ghép giác mạc thực nghiệm đầu tiên trên thỏ [3]. Cho đến những năm 60 của thế kỷ XX, phẫu thuật ghép giác mạc đã được cơ bản hoàn thiện, với các chỉ định, chống chỉ định cụ thể cũng như phương pháp bảo quản mảnh ghép. Tuy nhiên, phải đến những năm cuối thế kỷ XX, nhờ sự tiến bộ của vi phẫu thuật và miễn dịch học, ghép giác mạc mới có những bước phát triển vượt bậc, trở thành một trong những phương pháp hiệu quả điều trị một số bệnh lý giác mạc [5]. Đặc biệt với sự ra đời của ngân hàng mắt để lưu trữ và phân phối giác mạc người hiến, phẫu thuật ghép giác mạc đã trở thành phẫu thuật thường quy trên thế giới [6].
Nguồn giác mạc ghép có thể từ loài khác (ghép giác mạc khác loài - xenograft, hiện nay không còn sử dụng), từ cá thể khác cùng loài (ghép giác mạc cùng loài - allograft) hoặc từ tự thân cá thể đó (ghép giác mạc tự thân - autograft) [6]. Ghép tự thân chỉ được thực hiện trong một số ít trường hợp, lấy giác mạc của một mắt đã mất chức năng nhưng giác mạc còn tốt (như trong trường hợp teo gai thị), ghép cho mắt bên kia bị bệnh giác mạc của chính bệnh nhân đó hoặc ghép chuyển vị trí tổn thương trên giác mạc cùng một mắt (ghép xoay). Trong ghép cùng loài, giác mạc ghép được lấy từ giác mạc của người này (thường lấy từ tử thi), ghép cho người khác. Đây là loại ghép này chiếm đa số trong các trường hợp ghép giác mạc.
Giác mạc lấy từ tử thi được thu nhận trong vòng 6 - 8 tiếng sau khi chết cùng với mẫu máu để xét nghiệm sàng lọc một số bệnh lý có nguy cơ gây hại cho nhân viên ngân hàng Mắt cũng như lây truyền cho người nhận như virus viêm gan, HIV, virus dại, ….[2] Tuy nhiên đôi khi việc thu thập thông tin về tiền sử và bệnh sử của người hiến khá khó khăn và thường không đầy đủ, đặc biệt ở các trường hợp tử vong tại gia đình. Một cách thức khác là thu nhận giác mạc từ người cho chết não, những trường hợp này bệnh nhân thường đã được cấp cứu, điều trị tại cơ sở y tế nên hồ sơ bệnh án thường có thông tin khá đầy đủ và chính xác. Việc xác định cụ thể nguyên nhân gây tử vong của bệnh nhân cũng giúp cho việc thu nhận giác mạc đảm bảo chất lượng, tránh các nguy cơ lây truyền chéo cho người nhận. Tháng 2/2012 vừa qua, khoa Mắt - Bệnh viện 103 cùng với các bác sỹ của Bệnh viện mắt Trung ương, Ngân hàng Mắt - Bệnh viện Mắt Trung ương đã tiến hành thu nhận giác mạc từ người cho chết não và tiến hành ghép cho 2 mắt của 2 bệnh nhân bước đầu cho kết quả thành công đáng khích lệ
Quy trình thu nhận và ghép giác mạc
1. Thu nhận giác mạc từ người cho chết não
Bệnh nhân T.L.L., 33 tuổi, nam giới, số bệnh án 150/2012 (B11- Bệnh viện 103), chẩn đoán “Chết não/ chấn thương sọ não, máu tụ ngoài màng cứng vùng thái dương trán phải, máu tụ dưới màng cứng vùng thái dương phải, vỡ xượng sọ phức tạp vùng thái dương phải do ngã cao ngày thứ 3”.
Bệnh nhân được thu nhận giác mạc hai mắt sau khi được chẩn đoán chết não 4 tiếng và được sự đồng ý của gia đình. Quá trình phẫu thuật lấy giác mạc được tiến hành tại phòng mổ Bệnh viện 103 do bác sỹ khoa Mắt và kỹ thuật viên ngân hàng Mắt - Bệnh viện Mắt Trung ương thực hiện với dụng cụ chuyên dụng. Việc bộc lộ nhãn cầu tương đối khó khăn do bệnh nhân bị chấn thương vùng đầu mặt, tụ máu hốc mắt và sưng nề mi mắt, tuy nhiên phẫu thuật không có biến chứng nào xảy ra.
Giác mạc được vận chuyển và đưa vào tủ bảo quản sau 2 tiếng tính từ khi lấy. Đánh giá giác mạc sau 11 tiếng từ khi bảo quản. Về đại thể 2 giác mạc đều phù nhẹ, không có trợt biểu mô, phần giác mạc trong có đường kính 8,5mm. Giác mạc mắt phải có mật độ tế bào nội mô là 2846 tế bào/mm2, mắt trái là 2649 tế bào/mm2. Cả hai giác mạc đề được bảo quản và ghép sau 1 tuần tính từ thời điểm thu nhận.
2. Ghép giác mạc xuyên
Bệnh nhân được gây mê nội khí quản, cố định nhãn cầu bằng chỉ cơ trực trên, dưới và vòng củng mạc
- Chuẩn bị nền ghép: dùng compa đo và đánh dấu tổn thương trên giác mạc, dùng khoan giác mạc có kích thước định sẵn (theo tổn thương đo được) khoan 3/4 chiều dày giác mạc, chọc mở tiền phòng ở đường khoan, bơm chất nhày vào tiền phòng, rồi dùng kéo cắt theo đường khoan để lấy bỏ giác mạc bệnh lý.
- Chuẩn bị mảnh ghép: đặt mảnh ghép giác mạc người hiến lên thớt silicon, với mặt nội mô quay lên trên, dùng khoan có kích thước lớn hơn khoan tạo nền ghép 0,5 mm, khoan xuyên thủng để lấy mảnh ghép.
- Khâu mảnh ghép vào nền ghép: đặt mảnh ghép vào nền ghép, khâu bằng chỉ dafilon 10-0 mũi rời (16 mũi). Bơm dung dịch Ringer lactat để tái tạo tiền phòng.
- Tiêm cạnh nhãn cầu Gentamycin 40mg (1ml) và Dexamethazol 4mg (1ml)
Giới thiệu bệnh án
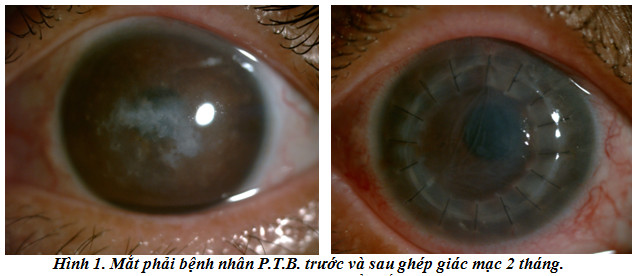
1. Bệnh án 1: Bệnh nhân P.T.B., 45 tuổi, nữ giới, số bệnh án 112 (B4 - Bệnh viện 103)
- Chẩn đoán: hai mắt loạn dưỡng giác mạc di truyền (loạn dưỡng dạng đốm)
- Bệnh sử: Bệnh nhân nhìn mờ hai mắt từ lâu, khoảng 30 năm nay. Nhìn mờ tăng dần thỉnh thoảng có kèm theo mắt cộm, vướng, chảy nước mắt. Khoảng 10 năm nay hai mắt mờ nhiều ảnh hưởng đến sinh hoạt đi lại của bệnh nhân
- Tiền sử: gia đình bệnh nhân có 12 anh chị em, có 4 chị em và 1 anh mắc bệnh tương tự. Các anh chị em còn lại đã được khám và không có dấu hiệu bất thường
- Khám: thị lực mắt phải ĐNT 1m, mắt trái ĐNT 1,5m, kính lỗ không tăng thị lực.
Cả 2 mắt có những những tổn thương đục màu trắng đậm hơn, kích thước không đều nhau trên nền đục nhu mô (mắt phải nhiều hơn mắt trái). Các tổn thương này tập trung nhiều hơn ở trung tâm và thưa hơn ở ngoại vi. Bề mặt giác mạc trung tâm hơi sần sùi, không bắt màu fluorescein. Không có mạch máu xâm nhập vào giác mạc.
Các chi tiết khác của bán phần trước bình thường, bán phần sau không soi rõ do đục giác mạc. Siêu âm dịch kính trong, không có bong võng mạc
- Bệnh nhân được phẫu thuật ghép giác mạc xuyên với đường kính mảnh ghép 8mm (mảnh ghép lấy từ giác mạc mắt trái). Phẫu thuật diễn ra thuận lợi, không có tai biến, biến chứng trong phẫu thuật. Bệnh nhân được khám thường xuyên hàng ngày trong thời gian nằm viện, và sau ghép 2 tuần, 1 tháng, 2 tháng (sau khi ra viện). Thuốc sau mổ gồm kháng sinh Zinnat (Cefuroxime) 0,25 uống 2 viên/ngày trong 7 ngày, giỏ mắt Vigamox (Moxifoxacin) 0,5% 4 lần/ngày, Dicortineff (Neomycin, Gramicidin, Hydrocortisone) 6 lần/ngày.
- Sau phẫu thuật giác ghép biểu mô hoá hoàn toàn, tuy nhiên phù nhiều, nhăn màng Descemet, nhưng tiền phòng sâu, sạch, không có biểu hiện viêm, thải ghép, nhãn áp bình thường. Bệnh nhân được dùng thêm thuốc giỏ mắt muối 5% 6 lần/ngày. Tình trạng phù giác mạc giảm chậm, không có bọng biểu mô, mắt yên. Sau hai tháng, mảnh giác giác ghép vẫn còn phù đục nhẹ, nhăn màng Descemet nhưng tiền phòng sâu sạch, không có phản ứng viêm. Thị lực ra viện là ĐNT 4m, sau phẫu thuật 2 tháng là 2/10.
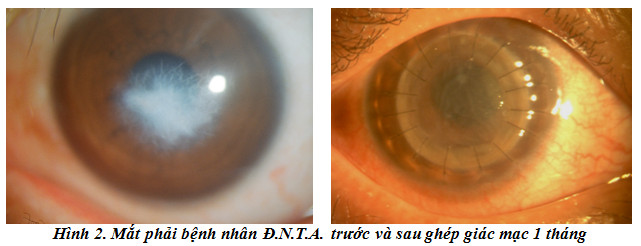
2. Bệnh án 2: Bệnh nhân Đ.N.T.A., nam giới, 29 tuổi, số bệnh án 114 (B4-Bệnh viện 103)
- Chẩn đoán: hai mắt bệnh giác mạc chóp, mắt phải sẹo đục giác mạc
- Bệnh sử: mắt phải nhìn mờ tăng dần cách đây 3 năm, không đau nhức đỏ. Cách đây 2 năm mắt phải đỏ, nhức, chảy nước mắt kèm nhìn mờ tăng nhanh. Bệnh nhân đã điều trị tại tuyến trước mắt hết đỏ cộm nhưng vẫn nhìn mờ nhiều.
- Khám: thị lực mắt phải ĐNT 1m, kính lỗ không tăng, mắt trái 8/10, kính lỗ 10/10.
Mắt phải sẹo đục gần hết chiều dày giác mạc vùng trung tâm kích thước 3 x 5 mm. Giác mạc trung tâm mỏng, chóp nhọn ở vị trí thái dương dưới gần trung tâm, dấu hiệu Munson (+). Các chi tiết khác của bán phần trước trong giới hạn bình thường, bán phần sau không soi rõ do sẹo đục giác mạc. Siêu âm dịch kính trong, không bong võng mạc.
Mắt trái giác mạc trong, các chi tiết khác trong giới hạn bình thường. Bản đồ giác mạc mạc cho thấy có hình ảnh giác mạc chóp giai đoạn sớm
- Bệnh nhân được phẫu thuật ghép giác mạc xuyên với đường kính mảnh ghép 8mm (mảnh ghép lấy từ giác mạc mắt phải). Phẫu thuật diễn ra thuận lợi, không có tai biến, biến chứng trong phẫu thuật. Bệnh nhân được khám thường xuyên hàng ngày trong thời gian nằm viện, và sau ghép 2 tuần, 1 tháng, 2 tháng (sau khi ra viện). Thuốc sau mổ gồm kháng sinh Zinnat (Cefuroxime) 0,25 uống 2 viên/ngày trong 7 ngày, giỏ mắt Vigamox (Moxifoxacin) 0,5% 4 lần/ngày, Dicortineff (Neomycin, Gramicidin, Hydrocortisone) 6 lần/ngày.
- Sau phẫu thuật giác mạc ghép phù nhẹ, tỏa lan, biểu mô hóa hoàn toàn, có nếp nhăn màng Descemet trung tâm, tiền phòng sâu, sạch, không có tủa sau giác mạc và Tyndall tiền phòng. Bệnh nhân được dùng thêm thuốc giỏ mắt giảm phù ưu trương (Glucose 30% 6 lần/ngày ) trong tuần đầu sau phẫu thuật. Tại thời điểm ra viện giác mạc ghép còn phù nhẹ, nếp gấp màng Descemet còn ở vùng trung tâm, tiền phòng sâu sạch, mắt yên. Thị lực mắt phải ra viện là ĐNT 1m, sau phẫu thuật 1 tháng là ĐNT 4m, sau phẫu thuật 2 tháng là 1,5/10.
Bàn luận
Ghép giác mạc xuyên là phương pháp ghép trong đó toàn bộ các lớp của giác mạc bệnh lý được thay bằng giác mạc lành. Đây là kỹ thuật cơ bản trong ghép giác mạc, đến nay đã được tương đối hoàn thiện về quy trình kỹ thuật cũng như theo dõi chăm sóc sau mổ [5]. Ở nước ta, những ca ghép giác mạc xuyên đầu tiên đã được Nguyễn Đình Cát và cộng sự thực hiện vào năm 1950, tuy nhiên do sự thiếu hụt về giác mạc hiến cũng như trang thiết bị kỹ thuật nên hiện nay việc ghép giác mạc chỉ được thực hiện tại 1 - 2 cơ sở nhãn khoa lớn. Về kỹ thuật ghép giác mạc, đến nay đã có nhiều thay đổi với sự phát triển của các kỹ thuật ghép lớp (ghép giác mạc lớp, ghép giác mạc lớp sâu và ghép giác mạc lớp sau) thay thế từng phần của giác mạc tương ứng với mô tổn thương với nhiều ưu điểm. Nhưng do điều kiện chăm sóc y tế cũng như nhận thức của người dân do đó các tổn thương trên giác mạc thường nặng, chiếm gần hết chiều dầy giác mạc, nên ghép xuyên vẫn là phương pháp chủ yếu và phổ biến tại Việt nam. Cả hai bệnh nhân trong nghiên cứu đều phát triển bệnh ở giai đoạn muộn, tổn thương ở toàn bộ chiều dày giác mạc do đó việc chỉ định ghép giác mạc xuyên để phục hồi là hợp lý. Nhược điểm của phương pháp này là có nguy cơ thải ghép cao (so với ghép lớp) và loạn thị cao sau phẫu thuật [5]. Trong thời gian theo dõi hai bệnh nhân được ghép giác mạc đều chưa có biểu hiện phản ứng thải ghép, việc dự phòng thải ghép chủ yếu là dùng thuốc nhóm corticosteroid tra tại chỗ. Tình trạng loạn thị cao sau phẫu thuật được biểu hiện trên hình ảnh bản đồ giác mạc, điều này phần nào giải thích tình trạng thị lực của bệnh nhân sau phẫu thuật . Việc cắt chọn lọc chỉ khâu giác mạc ghép sau 3 tháng có thể cải thiện tình trạng này, giúp tăng thị lực cho bệnh nhân
Nguồn giác mạc hiến tại Việt nam hiện nay chủ yếu được thu nhận từ tử thi và đa số hoạt động thu nhận của nhân viên ngân hàng Mắt được thực hiện tại gia đình (nơi người hiến tử vong). Theo thống kê của ngân hàng Mắt - Bệnh viện Mắt Trung ương [1], đến 8/2011, ngân hành đã thu nhận được 229 giác mạc của 116 người hiến tặng, trong đó thu nhận tại nhà là 108/116 trường hợp, tại bệnh viện là 4 trường hợp và tại nhà xác là 4 trường hợp. Quá trình thu nhận tại gia đình như vậy thường gây khó khăn cho nhân viên ngân hàng Mắt khi triển khai khu vực phẫu thuật, cũng như khó đảm bảo điều kiện vô trùng hoàn toàn khi lấy giác mạc. Ngoài ra để sàng lọc các bệnh lý có nguy cơ lây truyền cho người nhận, nhân viên ngân hàng Mắt sẽ lấy máu tử thi cùng lúc với lấy giác mạc và đưa đi xét nghiệm khi quay về cơ sở y tế, do đó trong một số trường hợp giác mạc thu nhận không sử dụng đượcdo người hiến mắt một số bệnh lý (viêm gan virus C, HIV…). Một yếu tố khác nữa cần chú ý là do phong tục tập quán của người Việt nam, người già khi có bệnh thường muốn chết tại gia đình, nên đôi khi việc tìm hiểu bệnh sử , tiền sử cũng như nguyên nhân gây tử vong của người hiến gặp rất nhiều khó khăn.
Đối với người hiến là bệnh nhân chết não, quá trình thu nhận giác mạc thường gặp thuận lợi hơn nhiều [4],[7]. Do bệnh nhân thường nằm ở khoa hồi sức tích cực nên các xét nghiệm cơ bản như HIV, HbsAg, anti HCV thường được thực hiện ngay khi vào viện. Tình trạng mắt, giác mạc trước khi hiến cũng đã được đánh giá sơ bộ bởi nhân viên y tế. Nguyên nhân tử vong cũng như các tiền sử bệnh lý thường đã được khai thác và ghi chép đầy đủ trong hồ sơ bệnh án, trước khi có quyết định hiến tạng. Cuối cùng hoạt động thu nhận giác mạc thường được thực hiện tại phòng mổ hoặc khu vực riêng, trong điều kiện vô trùng đảm bảo nên ít có các biến chứng của quá trình thu nhận cũng như đảm bảo chất lượng của mảnh giác mạc hiến. Do vậy đây là nguồn đóng góp đáng kể giác mạc hiến ở các nước phát triển [4]. Tuy vậy do bệnh nhân chết não thường trải qua quá trình hồi sinh tổng hợp kéo dài, rất nhiều thuốc được sử dụng trong quá trình cấp cứu có thể ảnh hưởng đến chất lượng giác mạc hiến. Cả hai giác mạc ghép trong nghiên cứu đều xuất hiện tình trạng phù, nhăn màng Descemet kéo dài sau phẫu thuật, ảnh hưởng đến thị lực, mặc dù phẫu thuật ghép giác mạc diễn ra bình thường, mật độ tế bào nội mô giác mạc ghép đều > 2000 tế bào/mm2. Nguyên nhân của hiện tượng này theo chúng tôi có liên quan đến việc sử dụng thuốc cấp cứu cho bệnh nhân chết não, tuy nhiên để xác định chính xác loại thuốc, liều lượng sử dụng ảnh hưởng đến chất lượng của giác mạc cần có những nghiên cứu sâu hơn.
Tài liệu tham khảo
- Phạn Ngọc Đông, Nguyễn Hữu Hoàng “Tình hình hiến giác mạc tại Việt nam 2007 - 2011”, Báo cáo tại Hội nghị ngành Mắt toàn quốc năm 2011.
- Rosenwasser G.O.D, Nicholson W.J. “Cẩm nang ngân hàng Mắt - Kỹ thuật thu nhận, đánh giá và phân loại giác mạc”, sách dịch, nhà xuất bản Y học, 2007.
- Casey T.A., Mayer P.J.. “The history of corneal grafting”. Chapter 1 in Corneal grafting principles and practice, 1984, W.B. Sauders, London
- J. Szaflik, I. Grabska-Liberek, M. Brix-Warzecha. “The importance of various factors relating to the morphological quality of corneas used for PKP by the Warsaw Eye Bank from 1996 to 2002”, Annan of transplantation 2003, 8, pp 28–33.
- Krachmer J.H, Mannis M.J, Holland E.J. “Part 9: Penetrating keratoplasty”, in Cornea (second edition), 2005, p1413 -1655, Elsevier Mosby.
- Reinhart W.J. “Chapter 36: Eye banking methods and standards”, in Cornea (first edition), 1997, pp 485-491, Mosby
- Sheila M Gore, Deborah J Cable, Annabel J Holland. “Organ donation from intensive care units in England and Wales:two year confidential audit of deaths in intensive care”, BMJ 1992, 304, pp 349 -355
Tác Giả:Nguyễn Đình Ngân, Nguyễn Văn Đàm