Tóm tắt: Tăng áp lực tĩnh mạch cửa do xơ gan gây nên nhiều dạng tổn thương tại đường ống tiêu hóa hay gặp nhất là các tổn thương tại thực quản và dạ dày như giãn tĩnh mạch thực quản, dạ dày, bệnh dạ dày do tăng áp cửa… Bên cạnh đấy tăng áp lực tĩnh mạch cửa do xơ gan có gây tổn thương ruột (Bệnh ruột do tăng áp cửa - Portal hypertensive enteropathy (PHE)), hình ảnh tổn thương ruột non được ghi nhận qua nội soi viên nang chia thành 2 nhóm tổn thương: tổn thương mạch máu và tổn thương niêm mạc. Các tổn thương tại đường ống tiêu hóa do tăng áp lực tĩnh mạch cửa có thể gây xuất huyết tiêu hóa. Chúng tôi báo cáo ca lâm sàng chảy máu tiêu hóa nghĩ tới từ tổn thương từ ruột non do tăng áp lực tĩnh mạch cửa trên bệnh nhân xơ gan qua hình ảnh nội soi viên nang.
Summary: Portal hypertension due to cirrhosis causes many types of lesions in the gastrointestinal tract, most commonly lesions in the esophagus and stomach such as gastro-esophageal varices, portal hypertensive gastropathy…In addition, portal hypertension due to cirrhosis can damage intestines (Portal hypertensive enteropathy (PHE)), imaging of small intestine lesions are recorded by capsule endoscopy divided into 2 group of lesions: vascular lesions and mucosal lesions. The lesions in digestive tract due to portal hypertension can cause gastrointestinal bleeding. We report a clinical case of gastrointestinal bleeding can caused by damage from small intestine due to portal hypertension in patient with cirrhosis on capsule endoscopy.
1.Đặt vấn đề
Nội soi viên nang giúp chúng ta phát hiện các tổn thương đường ống tiêu hóa đặc biệt các tổn thương ruột non, là nơi khó tiếp cận đánh giá. Một trong những chỉ định chính của nội soi viên nang là giúp chẩn đoán phát hiện các tổn thương gây chảy máu tiêu hóa tại ruột non. Tăng áp lực tĩnh mạch cửa trên bệnh nhân xơ gan có thể gây nhiều dạng tổn thương đường ống tiêu hóa như giãn tĩnh mạch thực quản, bệnh dạ dày do tăng áp cửa, tổn thương hệ mao mạch, tĩnh mạch và niêm mạc ruột…, các tổn thương trên đều có thể gây chảy máu tiêu hóa [1]. Các biến chứng thường xảy ra ở vùng dạ dày-thực quản và chảy máu do giãn tĩnh mạch dạ dày-thực quản là một trong những biến chứng nghiêm trọng nhất của tăng áp lực tĩnh mạch cửa. Tuy nhiên, biến chứng giãn tĩnh mạch có thể phát sinh ở bất kỳ vị trí nào trong bụng ngoại trừ vùng tim-thực quản và có thể là nguyên nhân bất thường của xuất huyết, chiếm tới 5% tổng số các trường hợp chảy máu do giãn tĩnh mạch. chúng có thể khó chẩn đoán và điều trị hơn nhiều [2]. Các biến đổi về mao mạch, tĩnh mạch thứ phát, các thay đổi về niêm mạc ruột non do tăng áp lực tĩnh mạch cửa được chẩn đoán bằng nội soi viên nang, đã được báo cáo và được coi là nguồn chảy máu có thể xảy ra [3].
Chúng tôi xin báo cáo ca lâm sàng được chẩn đoán xác định xơ gan mất bù do rượu được soi thực quản dạ dày cấp cứu phát hiện có giãn tĩnh mạch thực quản độ 2 không có dấu hiệu chảy máu. Nội soi đại tràng phát hiện có máu trong đại tràng mà không ghi nhận được tổn thương nào nghĩ tới là nguyên nhân xuất huyết. Nội soi viên nang được tiến hành ghi nhận các tổn thương về mao mach, tĩnh mạch và niêm mạc tại ruột non nghĩ tới là nguyên nhân gây xuất huyết tiêu hóa.
2.Ca lâm sàng
Bệnh nhân: Nguyễn Huy T; Giới: nam; Tuổi: 58
Địa chỉ: Tân Triều – Thanh Trì – Hà Nội
Tiền sử: Lạm dụng rượu, xơ gan mất bù do rượu
Bệnh nhân vào viện do đi ngoài phân đen. Qua thăm khám lâm sàng bênh nhân có các hội chứng triệu chứng: Hội chứng chảy máu tiêu hóa, hội chứng mất máu cấp, hội chứng tăng áp lực tĩnh mạch cửa và hội chứng suy chức năng gan.
Các xét nghiệm:
Công thức máu: Bạch cầu: 10,8 G/l, NE: 73,95%. Hồng cầu: 2,55 T/l, HGB: 78 g/l, HCT: 0,23 L/L. Tiểu cầu: 149 G/l
Đông máu PT: 70%, INR: 1,25
Sinh hóa máu: Ure: 17,72 mmol/l, creatinine: 98,06 umol/l. Bilirubin TP/TT: 63/16,3 µmol/l. Albumin: 23,1 g/l. GOT/GPT/GGT: 40,6/22,2/64,5 U/l.
Nội soi dạ dày cấp cứu: Giãn tĩnh mạch thực quản độ 2 không có nốt son. Viêm xung huyết hang vị dạ dày.
Nội soi đại tràng: Không có tổn thương đại trực tràng – Trĩ nội.
Kết quả nội soi ruột non bằng viên nang: Chúng tôi sử dụng viên nang nội soi MC 2000 hãng INTROMEDIC, Hàn Quốc. Với đặc tính kĩ thuật: kích thước: 11x30mm; tốc độ bắt hình: 6 hình/giây; thị trường quan sát: 350 độ; tuổi thọ pin: lên đến 12 giờ; độ phân giải: 102,400 điểm ảnh; phát sáng: sử dụng 12 đèn LED.
Viên nang đi trong đường ống tiêu hóa 12 h, căn cứ theo hình ảnh niêm mạc thấy viên nang đi hết dạ dày vào 1 giờ 25 phút, sau 12 tiếng viên nang chưa đi hết ruột non. Một số hình ảnh viên nang ghi nhận được:
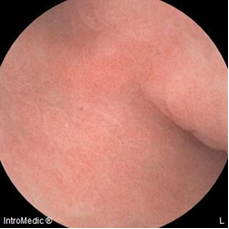
Hình 2.1 Niêm mạc dạ dày
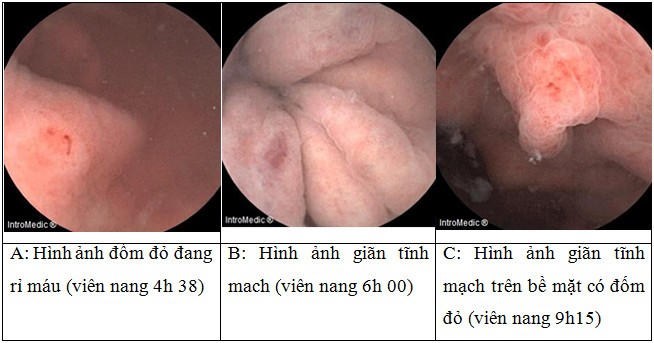
Hình 2.2: Những thay đổi mạch máu được thấy trên nội soi viên nang
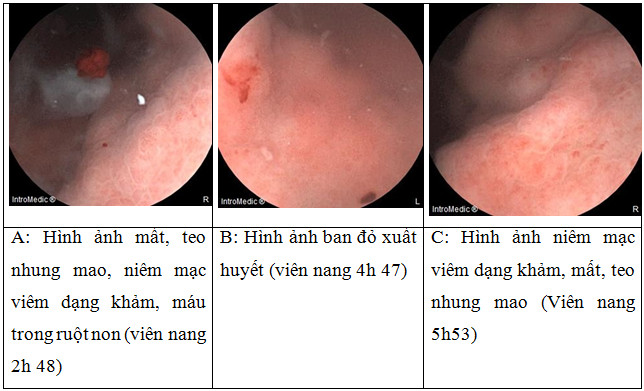
Hình 2.3: Những thay đổi không do mạch máu (viêm) thấy trên nội soi viên nang: (A) Phù nhung mao; (B) và (C) Ban đỏ; (D) và (E) polyp.
Bệnh nhân được điều trị cấp cứu theo phác đồ xuất huyết tiêu hóa do tăng áp cửa (sử dụng Octreotide giai đoạn cấp) bệnh nhân nằm viện 10 ngày đi ngoài phân vàng, lâm sàng ổn định ra viện được hướng dẫn dự phòng xuất huyết bằng Propranolon.
3. Bàn luận
Thuật ngữ tăng áp lực tĩnh mạch cửa được Gilbert và Carnot đưa ra lần đầu tiên vào năm 1902 cho những bệnh nhân bị cổ trướng, lách to và xuất huyết thực quản. Chảy máu đường tiêu hóa là một biến chứng phổ biến của tăng áp lực tĩnh mạch cửa, và mất máu cấp tính hoặc mãn tính có thể góp phần làm xuất hiện thiếu máu, một biến chứng huyết học thường gặp ở những bệnh nhân này. Giãn tĩnh mạch dạ dày thực quản có thể được tìm thấy ở 70% bệnh nhân xơ gan và 30% trong số này sẽ bị chảy máu trong vòng hai năm sau khi chẩn đoán [4]. Bệnh lý dạ dày do tăng áp lực tĩnh mạch cửa (PHG), được mô tả lần đầu tiên vào năm 1985 [5], chiếm 10% đến 20% các trường hợp chảy máu cấp tính, nhưng nó chủ yếu được xác định là nguyên nhân gây mất máu mãn tính. Người ta ước tính rằng khoảng 5% trường hợp chảy máu đường tiêu hóa xảy ra ở ruột non. Tổn thương do tăng áp lực tĩnh mạch cửa cũng là nguyên nhân quan trọng gây ra chảy máu ở ruột non. Như vậy các hình thức chảy máu tiêu hóa, hoặc ở ruột non hoặc ở các ổ bất thường khác, nên được xem xét ở tất cả những người mắc bệnh gan và / hoặc tăng áp lực tĩnh mạch cửa [6].
Goenka M. K và cộng sự nghiên cứu trên 43 bệnh nhân có tăng áp lực tĩnh mạch cửa có biểu hiện thiếu máu không rõ nguyên nhân và / hoặc xuất huyết tiêu hóa ẩn được đánh giá bằng hệ thống PillCam SB3 CE. Các phát hiện bất thường được phân loại là tổn thương mạch máu hoặc không mạch máu (viêm niêm mạc) cho kết quả: 41 (95,3%) có phát hiện tổn thương tại ruột non do tăng áp cửa. Chúng bao gồm giãn tĩnh mạch (67,4%), đốm đỏ (60,5%), ban đỏ (44,2%), phù nhung mao (46,5%), giãn mao mạch (16,3%) và polyp (16,3%). Năm bệnh nhân (11,6%) cho thấy bằng chứng chảy máu liên tục hoặc gần đây do tăng áp lực tĩnh mạch cửa. Các bệnh nhân xuất huyết tiêu hóa đáp ứng điều trị với phác đồ điều trị tăng áp tĩnh mạch cửa [1].
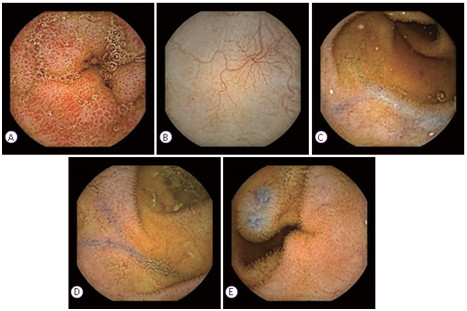
Hình 3.2: Những thay đổi không do mạch máu (viêm) thấy trên nội soi viên nang: (A) Phù nhung mao; (B) và (C) Ban đỏ; (D) và (E) polyp.
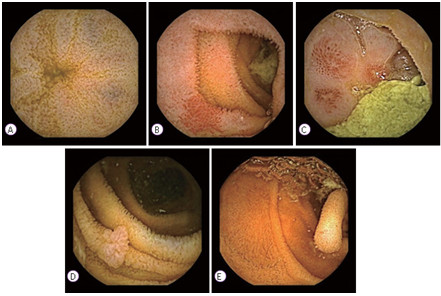
Hình 3.3: Nội soi viên nang cho thấy máu trong lòng ruột non và bằng chứng của vết loét (mũi tên).
Đối với bệnh lý dạ dày tăng áp cửa được chẩn đoán bằng nội soi phát hiện đặc trưng của các vùng ban đỏ, nhỏ, đa giác có thể thay đổi được bao quanh bởi một đường viền màu trắng, dạng lưới theo mô hình khảm thường gặp ở phình vị / thân vị trên bệnh nhân bị tăng áp lực tĩnh mạch cửa do bất kỳ nguyên nhân nào. Sinh lý bệnh của bệnh dạ dày tăng áp cửa được hiểu chưa đầy đủ. Tăng áp lực tĩnh mạch cửa là điều kiện tiên quyết để phát triển bệnh dạ dày tăng áp cửa [7]. Nghiên cứu gần đây của Karpova R.V và cộng sự cho thấy những thay đổi trong tự kháng thể đối với kháng nguyên ruột và sự biến đổi hệ vi khuẩn ruột trên bệnh nhân tăng áp lực tĩnh mạch cửa do xơ gan là một trong những nguyên nhân gây biến đổi, thoái hóa niêm mạc ruột [8].
Goulas S và cộng sự nghiên cứu trên 35 bệnh nhân tăng áp lực tĩnh mạch cửa có thiếu máu đã được nội soi viên nang để điều tra về nguyên nhân thiếu máu đã được đưa vào nghiên cứu, nhóm chứng là 70 bệnh nhân đối phù hợp với tuổi và giới tính bị thiếu máu, chức năng gan bình thường và không có bằng chứng tăng áp lực tĩnh mạch cửa. Các phát hiện tương thích với tăng áp lực tĩnh mạch cửa được phát hiện ở 65,7% bệnh nhân và 15,7% đối chứng (χ2 = 26,641, P = 0,000).
Lemmers A và cộng sự nghiên cứu trên tổng số 1538 bệnh nhân có tăng áp lực tĩnh mạch cửa, trong đó 14 (0,9%) có tổn thương dạng polypoid; những bệnh nhân này có bằng chứng của tăng áp lực tĩnh mạch cửa và có giãn mao mạch ở lớp đệm trên mô bệnh học. Tổn thương polypoid dạ dày hoặc ruột non liên quan đến tăng áp cửa có thể liên quan đến một nguy cơ chảy máu và đáp ứng với điều trị đầy đủ tăng áp lực tĩnh mạch cửa
4. Kết luận
Như vậy, nội soi ruột non bằng viên nang đã cho phép kiểm tra trực tiếp niêm mạc ruột non và cho phép các bác sĩ nội soi phát hiện được những thay đổi của niêm mạc ở những bệnh nhân xơ gan có tăng áp cửa. Qua các nghiên cứu trên cho thấy những thay đổi huyết động của tăng áp lực tĩnh mạch cửa, kết hợp với các cơ chế khác (miễn dịch, nhiễm khuẩn…) trên bệnh nhân xơ gan, có thể tạo ra những ảnh hưởng liên quan đến mạch máu, niêm mạc ruột non. Do đó, chúng ta phải ghi nhớ rằng hỗng tràng cũng có thể là nguồn gây chảy máu, và ở những bệnh nhân xơ gan có thiếu máu không rõ nguyên nhân nên cân nhắc nội soi viên nang để kiểm soát và tối ưu hóa điều trị tăng áp lực tĩnh mạch cửa.
Tài liệu tham khảo
- Goenka K.M, Shah B.B , Rai V.K, et al (2018). Mucosal Changes in the Small Intestines in Portal Hypertension: First Study Using the Pillcam SB3 Capsule Endoscopy System, Clin Endosc;51:563-569
- Park C. G, Kim S.H, Yang H.W, et al (2013). A case of variceal bleeding from the jejunum in liver cirrhosis Clinical and Molecular. Hepatology;19:78-81
- De Palma G.D, Rega M, Masone S, Persico F, Siciliano S, Patrone F, et al (2005). Mucosal abnormalities of the small bowel in patients with cirrhosis and portal hypertension: a capsule endoscopy study. Gastrointest Endosc; 62:529-534.
- Bornman P.C, Krige J.E, Terblanche J (1994). Management of oesophageal varices. Lancet; 343:1079-84.
- McCormack T.T, Sims J, Eyre-Brook I, et al (1985). Gastric lesions in portal hypertension: Inflammatory gastritis or congestive gastropathy?. Gut;26:1226-32.
- Rockey DC (2010). Occult and obscure gastrointestinal bleeding: causes and clinical management. Nat Rev Gastroenterol Hepatol ;7:265-279.
- Gjeorgjievski M, Mitchell S (2016). Cappell Portal hypertensive gastropathy: A systematic review of the pathophysiology, clinical presentation, natural history and therapy. World J Hepatol; 8(4): 231-262.
- KarpovaV, Russkova K.S, Lavrentieva Y.N (2020) Increases in Autoantibody Level Associated with Degenerative Changes in the Intestinal Mucosa in Liver Cirrhosis Clinical and Experimental. Gastroenterology:13 315–320.
- Goulas S, Triantafyllidou K, Karagiannis S (2008) Capsule endoscopy in the investigation of patients with portal hypertension and anemia. Can J Gastroenterol ;22(5): 469-474
- Lemmers A, Evrard S, Demetter P, Verset G (2014) Gastrointestinal polypoid lesions: a poorly known endoscopic feature of portal hypertension. United European Gastroenterology Journal 2014, Vol. 2(3) 189–196
Phạm Quang Phú1, Nghiêm Đức Thuận2, Dương Xuân Nhương1, Trần Hải Yến1,
Nguyễn Hoài Thương1, Bùi Thị Thanh Nga1, Hoàng Minh Tuấn1, Lê Thị Hương Quỳnh1.