TÓM TẮT
Từ khi thành lập (31/3/1960) Bộ môn - Khoa Nội Thần kinh đã chú trọng nghiên cứu thoát vị đĩa đệm (TVĐĐ) cột sống thắt lương (CSTL), nhiều kỹ thuật chẩn đoán điều trị đã được sáng tạo, ứng dụng và đạt nhiều giải thưởng trong các kỳ thi tại Hà Nội và toàn quốc. Trong 10 năm gần đây, Khoa Thần kinh và Khoa Đột quỵ đã thu dung điều trị 22.223 bệnh nhân (BN) (Khoa Thần kinh 15.371 BN; Khoa Đột quỵ 6.852 BN), trong đó 4.718 BN TVĐĐ CSTL. Nhóm tác giả đã phân tích đặc điểm chung cũng như đặc điểm lâm sàng, hình ảnh cộng hưởng từ của 4.718 BN này. 8.311 mũi tiêm ngoài màng cứng (NMC) được thực hiện điều trị an toàn. Đây là những số liệu quý báu để tham khảo, trích lục cho đào tạo và nghiên cứu sau này.
* Từ khóa: Thoát vị đĩa đệm cột sống thắt lưng; Số liệu 10 năm.
Studying Lmbar Intervertebral Disc Herniation at Neurology Department, 103 Hospital: The data of Teen Year (2004 - 2013)
Summary
Just at the beginning of fundation, the Neurology Department, 103 Hospital concentrated to study the disease of lumbar disc herniation. Many diagnostic techniques and therapeutic measures have been creatively performed, which archived many awards at the professional matches in the Hanoi area and so in the whole country. In the last 10 years, 22,223 neuro-patients took their hospitalization in the neurology chair (15,371 in Neurology Department and 6,872 in Stroke Department) with 4,718 patients suffering from lumbar disc herniation. The authors analized the general characteristics, the clinical features and the MRI of those 4,718 patients. 8,311 peridural injections were performed savely. This data is a scientific jewel for training medical students and for the following scientific works in the future.
* Key words: Lumbar disc herniation; The data of 10 years.
ĐẶT VẤN ĐỀ
Thoát vị đĩa đệm CSTL là bệnh tương đối hay gặp trong cộng đồng và trong thực hành lâm sàng. Bệnh xuất hiện liên quan nhiều đến một vận động cơ thể và hoạt động thể lực nặng. Bệnh có thể thấy ở nhiều lứa tuổi khác nhau, nhưng hay mắc nhất là lứa tuổi lao động. Số liệu nghiên cứu của các tác giả trong và ngoài nước cho thấy, có tới 60 - 65% BN TVĐĐ CSTL thuộc lứa tuổi 20 - 49. Đây lứa tuổi đang có sức cống hiến và lao động sáng tạo cao, việc họ mắc bệnh có ảnh hưởng rất lớn tới lao động xã hội. Vì vậy, TVĐĐ luôn là vấn đề kinh tế xã hội rất quan trọng.
Ngay từ khi thành lập (31/3/1960), dù trong thời chiến cũng như thời bình, Bộ môn - Khoa Nội Thần kinh, Bệnh viện Quân y 103 luôn coi việc nghiên cứu mặt bệnh này về cả phương diện chẩn đoán, điều trị và dự phòng, coi đó là một nhiệm vụ quan trọng. Nhiều kỹ thuật chẩn đoán, nhiều phương pháp điều trị bảo tồn đã được nghiên cứu và ứng dụng qua từng giai đoạn. Có nhiều cuộc hội thảo khoa học phạm vi nội bộ cũng như mở rộng ở mức độ khác nhau trong toàn quốc đã được tổ chức, hoạt động khoa học xung quanh mặt bệnh này rất sôi nổi. Sau mỗi mỗi giai đoạn nghiên cứu, việc quản lý TVĐĐ lại được nâng lên những tầm cao mới, đội ngũ bác sỹ ngày càng trưởng thành. Cũng cần nhấn mạnh, có nhiều kỹ thuật chẩn đoán và điều trị TVĐĐ được tuổi trẻ Khoa Nội Thần kinh, Bệnh viện Quân y 103 mang trình diễn trong các cuộc Hội thao “Kỹ thuật sáng tạo tuổi trẻ” Ngành Y tế khu vực Thủ đô và đạt nhiều giải nhất, nhì. Những báo cáo trình bày tại “Hội nghị khoa học sáng tạo tuổi trẻ các trường Đại học Y - Dược toàn quốc” đã giành được giải thưởng có thứ hạng cao và gây ấn tượng tốt trong giới trẻ toàn quốc.
Trong thập niên gần đây, số lượt BN TVĐĐ CSTL được điều trị nội trú tại Khoa Nội Thần kinh, Bệnh viện Quân y 103 trung bình khoảng 450 - 500 lượt/năm (chiếm 30 - 40% tổng số BN điều trị nội trú), nếu tính cả số BN được chăm sóc ngoại trú, hàng năm các bác sỹ Khoa Nội Thần kinh đã xử lý khoảng 700 - 1.000 lượt BN TVĐĐ. Con số này có xu hướng ngày càng gia tăng.
Sau 55 năm lịch sử xây dựng, phát triển, trưởng thành của Bộ môn - Khoa Nội Thần kinh (từ năm 2006, Bộ môn được xây dựng thêm một khoa lâm sàng đó là Khoa Đột quỵ đánh dấu thêm một bước phát triển lớn mạnh của Bộ môn), trong đó nhiệm vụ quan trọng là chăm sóc sức khỏe của bộ đội và nhân dân, quản lý mặt bệnh TVĐĐ CSTL. Chúng tôi xin điểm lại các mốc lịch sử trong sự phát triển hoạt động nghiên cứu và ứng dụng kỹ thuật chẩn đoán và điều trị TVĐĐ CSTL tai Bộ môn - Khoa Nội Thần kinh, Bệnh viện Quân y 103 nhằm:
- Nhận xét tỷ lệ, đặc điểm lâm sàng, cận lâm sàng BN TVĐĐ CSTL tại Khoa Nội Thần kinh trong 10 năm (2004 - 2013).
- Điểm lại các mốc phát triển trong lịch sử nghiên cứu TVĐĐ CSTL tại Bộ môn và những thành thích đã đạt được trong chẩn đoán và điều trị TVĐĐ CSTL.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu.
Tất cả BN điều trị nội trú bệnh thần kinh tại 2 Khoa (Khoa Thần kinh và Khoa Đột quỵ).
2. Phương pháp nghiên cứu.
* Thiết kế nghiên cứu: hồi cứu, tổng kết, thống kê phân tích các tư liệu khoa học của Bộ môn - Khoa Thần kinh; Khoa Đột quỵ.
* Nguồn tài liệu: hệ thống sổ sách BN ra vào viện, sổ hội chẩn của 2 Khoa; hệ thống bệnh án BN TVĐĐ điều trị tại 2 Khoa được lưu trữ ở Phòng Kế họach Tổng hợp, Bệnh viện Quân y 103; tư liệu lưu trữ của Bộ môn và của cá nhân bác sỹ trong 2 Khoa (các giải thưởng cá nhân và tập thể, sổ theo dõi BN của cá nhân).
* Các nội dung thu thập phân tích:
- Thống kê toàn bộ BN điều trị nội trú tại Khoa Thần kinh và Khoa Đột qụy. Tính tỷ lệ % số BN TVĐĐ CSTL so với tỷ lệ BN thần kinh chung của 2 Khoa. Nhận xét cơ cấu bệnh đối chiếu với vai trò phục vụ huấn luyện, nghiên cứu khoa học và khả năng hoàn thành nhiệm vụ chính trị của Bộ môn - Khoa.
- Thống kê phân tích đặc điểm lâm sàng (các triệu chứng; tiêu chuẩn chẩn đoán theo Saporta...) và phân tích hình ảnh cộng hưởng từ.
- Nhận xét kết quả điều trị của các phương pháp kkhác nhau.
- Các mốc trong quá trình lịch sử phát triển nghiên cứu TVĐĐ CSTL:
+ Chủ đề nghiên cứu chẩn đoán và điều trị theo từng thời gian, các kỹ thuật được sáng tạo.
+ Các kỹ thuật đã phát triển theo thời gian và giải thưởng khoa học đã đạt được.
* Xử lý số liệu: tính tỷ lệ phần trăm.
KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN
Bộ môn - Khoa Nội Thần kinh, Bệnh viện Quân y 103 thường xuyên thu dung số lượng BN đông hàng đầu trong bệnh viện. Năm 2006, Khoa Đột quỵ được thành lập và nằm trong đội hình của Bộ môn, đánh dấu thêm một bước trưởng thành của Bộ môn với 2 khoa lâm sàng. Thống kê cơ cấu bệnh tật của Bộ môn năm 1991 (thống kê 10 năm của Khoa Nội Thần kinh), 2010 (thống kê 5 năm chỉ thống kê riêng Khoa Nội Thần kinh) và 2013 (thống kê 10 năm của cả 2 khoa, Nội Thần kinh và Đột quỵ) cho thấy số lượng BN mà 2 khoa lâm sàng thuộc Bộ môn thu dung cũng như tỷ lệ BN TVĐĐ CSTL ngày càng gia tăng, tương ứng 4.047 BN = 23,10%; 6.177 BN = 27,37% và 22.223 BN = 30,69% [7, 8].
1. Tỷ lệ BN TVĐĐ CSTL trong số BN điều trị nội trú bệnh thần kinh ở 2 Khoa Thần kinh và Đột quỵ
Bảng 1: Phân bố BN của 2 khoa theo các năm và tỷ lệ BN TVĐĐ CSTL.
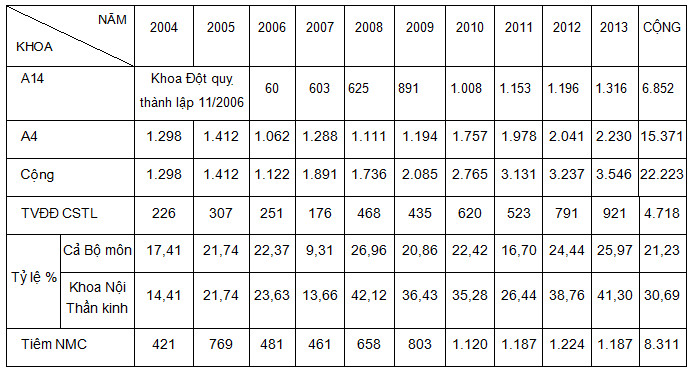
- Trong 10 năm, số BN được thu dung điều trị tại 2 khoa là 22.223 người, trong đó 4.718 BN TVĐĐ, chiếm trung bình 30,69% toàn bộ số BN TVĐĐ CSTL nằm điều trị ở Khoa Nội Thần kinh.
Tỷ lệ BN TVĐĐ CSTL không đồng đều trong các năm, cao nhất năm 2008 (26,96% BN thần kinh nói chung và 42,12% BN Khoa Nội Thần kinh) và thấp nhất năm 2007 (9,31% của BN thần kinh nói chung và 13,66% số BN của Khoa Nội Thần kinh). Như vậy, tỷ lệ BN TVĐĐ CSTL rất cao. Có thể nói chính số BN này đã góp phần làm tình trạng BN quá tải tại phòng bệnh của khoa. Điều đó cho thấy cần có chế độ quản lý mặt bệnh mềm mại và tích cực hơn để mọi BN TVĐĐ đều đươc chăm sóc mà không bị quá tải phòng. Tỷ lệ BN TVĐĐ CSTL nằm điều trị nội trú tại khoa cho thấy những cố gắng làm giảm tải BN trong khoa nói chung và BN TVĐĐ CSTL nói riêng, nhằm điều hòa các mặt bệnh thần kinh, phục vụ tốt hơn cho nhiệm vụ huấn luyện [7, 8].
Tính trung bình các năm, BN TVĐĐ CSTL chiếm 21,23% số BN thần kinh nói chung và 30,69% số BN Khoa Nội Thần kinh.
- Trong 10 năm, Khoa Nội Thần kinh đã thực hiện 8.311 mũi tiêm NMC an toàn.
2. Đặc điểm chung của nhóm BN TVĐĐ CSTL.
* Tuổi, giới:
Bảng 2:
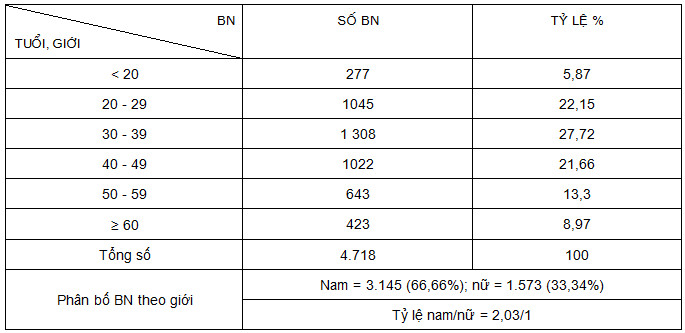
Nhóm tuổi 20 - 49 chiếm tỷ lệ cao nhất (71,53%), đây là độ tuổi có vai trò lớn trong đời sống chính trị kinh tế xã hội. Hoạt động nghề nghiệp và cường độ làm việc cao khiến họ luôn là đối tượng có nguy cơ lớn mắc TVĐĐ. Những số liệu của các tác giả khác cũng cho thấy tỷ lệ tương đương [7, 8, 9, 10].
Các tác giả trong nước cũng như trên thế giới đều thống nhất tỷ lệ BN nam mắc TVĐĐ nhiều hơn nữ, có thể do cưòng độ làm việc của nam giới cao hơn. Tuy nhiên, tỷ lệ nam/nữ của mỗi tác giả không hoàn toàn trùng khớp nhau [5, 7, 8, 9, 10]. Chúng tôi thấy hợp lý, vì mỗi mẫu nghiên cứu có những đặc điểm riêng và khác nhau (Nhữ Đình Sơn, Ngô Thanh Hồi, Nguyễn Văn Chương), nhưng chênh lệch này không cơ bản.
* Thời gian mắc bệnh: < 1 tháng: 1.203 BN (25,50%); 1 - 2 tháng: 1.203 BN (25,50%); 3 - 5 tháng: 1.244 BN (26,36%); 6 - 8 tháng: 554 BN (11,76%); > 8 tháng: 334 BN (7,08%).
Chỉ có 25,50% số BN điều trị bệnh trong năm đầu tiên. Hầu hết BN điều trị bệnh trong vòng 5 năm đầu sau khởi phát (81,3%). Số BN có thời gian mắc bệnh 1 - 2 năm cao nhất (29,31%), số liệu này của chúng tôi phù hợp với ý kiến của đa số các tác giả khác (Nguyễn Thị Hoà, Ngô Tiến Tuấn, Nguyễn Minh Thu) [7, 8, 10].
3. Đặc điểm lâm sàng và hình ảnh cộng hưởng từ.
* Đặc điểm lâm sàng, hình ảnh cộng hưởng từ và kết quả điều trị BN TVĐĐ CSTL:
Bảng 3: Yếu tố khởi phát bệnh.
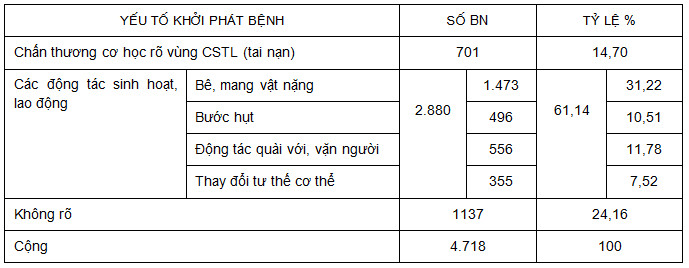
Nhiều BN không nhận thấy có yếu tố khởi phát bệnh (24,16%); yếu tố khởi phát rất đa dạng, phong phú; hay gặp nhất là động tác bê, mang vật nặng (31,22%). Một điều chúng tôi thấy cần quan tâm đó là hoàn cảnh khởi phát bệnh. Chỉ có 17,49% BN TVĐĐ do chấn thương rõ rệt, trong đó có tới 61,14% BN khởi phát bệnh đơn giản với các động tác vận động bình thường trong sinh hoạt và lao động hàng ngày. Ngoài ra, 22,8% BN bác sỹ phải hổi cặn kẽ, gợi ý, chờ đợi BN nhớ lại… mới phát hiện được nguyên nhân khởi phát bệnh. Còn lại 24,16% BN không thể xác định được yếu tố khởi phát bệnh là gì. Như vậy, chấn thương cột sống cần được hiểu rộng hơn, đó chính là những động tác vận động ở tư thế bất lợi của cột sống. Số liệu này của một số tác giả khác thấp hơn, có thể do BN chưa có đủ thời gian và chưa thật tập trung để nhớ lại hoàn cảnh khởi phát bệnh. Vì vậy, trong khi hỏi bệnh cần hỏi kỹ hơn. Việc xác định các yếu tố gây bệnh rất có ý nghĩa trong dự phòng tái phát [4, 10].
Bảng 4: Đặc điểm triệu chứng đau.
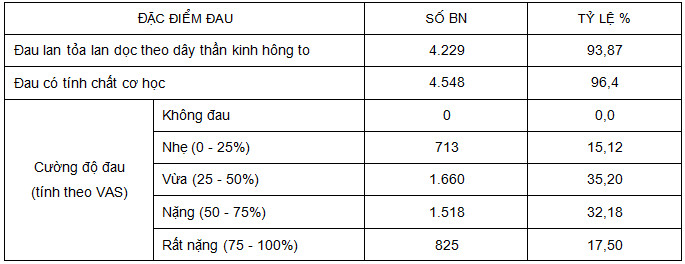
Triệu chứng đau có tính chất cơ học thấy ở hầu hết BN (96,4%), sau đó là triệu chứng đau lan tỏa lan dọc theo dây thần kinh hông to (93,87%). TVĐĐ CSTL có bảng lâm sàng nổi bật là triệu chứng đau, nhất là trong giai đoạn 2 của bệnh. Tính cường độ đau theo thang điểm thang nhìn tương ứng (VAS), đa số BN đau mức độ vừa (35,20%) và nặng (32,18%). Với 2 cường độ đau này (67,38%), BN sẽ gặp khó khăn trong sinh hoạt, lao động và có nhu cầu điều trị cấp thiết (Khonethasouk) [5, 6, 7, 8, 9, 10].
* Tỷ lệ các triệu chứng:
- Hội chứng cột sống: điểm đau CSTL: 4.515 BN (95,7%); tăng trương lực cơ cạnh sống: 2.939 BN (62,3%): lệch vẹo CSTL: 3.076 BN (65,2%); thay đổi đường cong sinh lý CSTL: 2.387 BN (50,6%); chỉ số Schober (+): 4.406 BN (93,4%); hạn chế tầm hoạt động CSTL: 4.222 BN (89,5%).
- Hội chứng rễ thần kinh: dấu hiệu “chuông bấm” (+): 3.736 BN (79,2%); điểm đau Valleix: 4.076 BN (86,4%); dấu hiệu Lasègue (+): 4.534 BN (96,1%); tư thế chống đau: 4.199 BN (89,0%); tính chất cơ học của đau: 4.548 BN (96,4%); giảm vận động theo rễ thần kinh: 1.496 BN (31,7%); giảm cảm giác theo rễ thần kinh: 2.180 BN (46,2%); rối loạn phản xạ gối, gót: 1.095 BN (23,2%); teo cơ theo rễ thần kinh: 1.014 BN (21,5%); rối loạn cơ vòng: 108 BN (2,3%).
Kết quả của Hồ Hữu Lương, Nguyễn Văn Chương, Nguyễn Minh Thu, Ngô Tiến Tuấn cũng tương tự [5, 8, 9, 10].
* Phân bố BN theo các giai đoạn của Arseni:
Hầu hết BN trong nhóm nghiên cứu nằm trong giai đoạn 2 theo Arseni (3.680 BN = 78%), đây chính là giai đoạn triệu chứng đau nổi trội nhất; giai đoạn 3a: 1.038 BN (22%).
* Phân bố BN theo mức độ lâm sàng:
Nhẹ: 132 BN (2,8%); vừa: 2.689 BN (57,0%); nặng: 1.665 BN (35,3%); rất nặng: 232 BN (4,9%).
Theo Bảng phân chia mức độ nặng lâm sàng của Bộ môn Nội Thần kinh, Bệnh viện Quân y 103, hầu hết BN bị bệnh mức độ vừa và nặng (92,3%). Đây là thang điểm tổng hợp đánh giá tổng thể các triệu chứng điển hình của bệnh lý, không chỉ đánh giá đau đơn thuần, mà còn kết hợp với các điểm chấm cho mức độ rối lạn chức năng khác của cột sống (điểm đau, cong sinh lý, trương lực cơ cạnh sống, biên độ vận động) và chức năng rễ thần kinh (vận động, cảm giác, thực vật, dinh dưỡng) [5, 9, 10].
Bảng 5: Phân bố BN theo vị trí đĩa đệm thoát vị.
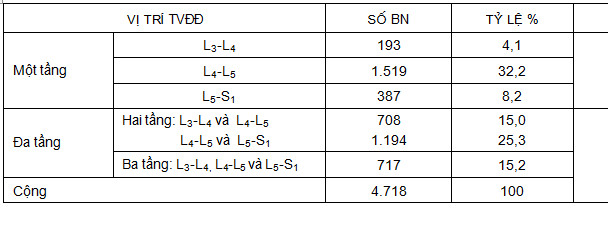
TVĐĐ đa tầng chiếm hơn một nửa số BN (55,5%), TVĐĐ L4-L5 chiếm tỷ lệ cao nhất (32,2%). Số liệu của chúng tôi phù hợp với thông báo của Nguyễn Văn Chương, Nguyễn Thị Hoà. Điều này phù hợp với cơ chế bệnh sinh của bệnh và tương ứng với số liệu của các tác giả khác (Dương Thị Vân Hà, Nguyễn Thi Hoà) [5, 6].
Bảng 6: Phân bố BN theo thể TVĐĐ trên phim MRI.
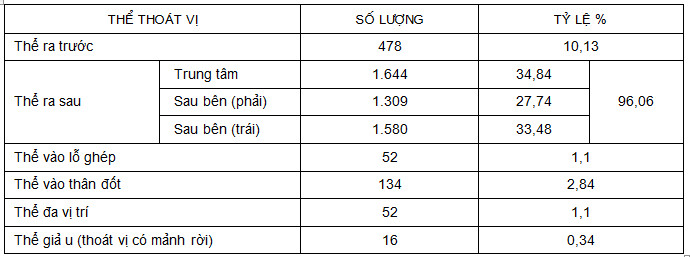
Thể thoát vị ra sau thường gặp nhất (96,06%). Thoát vị thể giả u (có mảnh rời) chiếm 0,3%. 10,13% BN có TVĐĐ ra trước.
Bảng 7: Kết quả nghiên cứu điều trị của các đề tài thiết kế và triển khai độc lập.
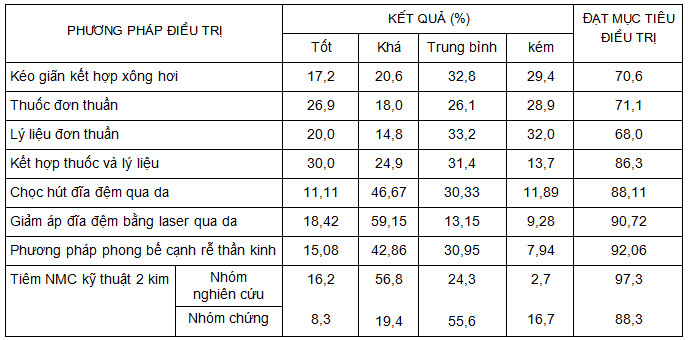
Về điều trị TVĐĐ CSTL, các phương pháp hiện nay đang được ứng dụng thường quy: tiêm NMC, phong bế dây, rễ thần kinh, chọc hút đĩa đệm qua da dưới hướng dẫn của X quang tăng sáng, giảm áp đĩa đệm qua da bằng laser, kéo giãn mềm bằng đai hơi. Trường hợp thoát vị lớn, TVĐĐ đa tầng và phẫu thuật thất bại có thể dùng phương pháp tiêm NMC với kỹ thuật hai kim.
4. Các kỹ thuật đã được ứng dụng và sáng tạo.
Bảng 8: Các kỹ thuật chẩn đoán và điều trị ứng dụng qua từng giai đoạn và thành tích đã đạt được.
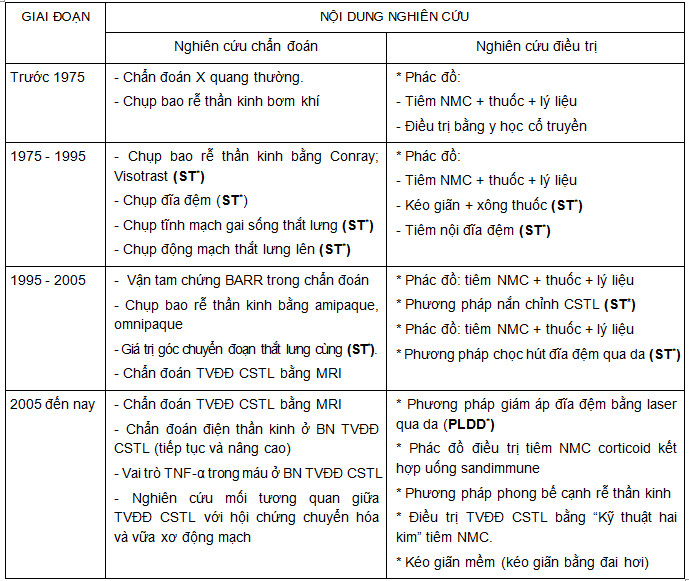
Những năm gần đây, nhiều kỹ thuật và phương pháp chẩn đoán và điều trị được ứng dụng, sáng tạo và đoạt giải thưởng. Hiện nay, với kỹ năng lâm sàng các bác sỹ trong Bộ môn - Khoa Nội Thần kinh có thể dựa vào bảng tiêu chuẩn chẩn đoán của Saporta hiệu chỉnh theo Bộ môn (modified Sporta hay mSaporta) và chẩn đoán chính xác tới 85 - 90% trường hợp TVĐĐ CSTL, chẩn đoán xác định bằng hình ảnh cộng hưởng từ.
5. Về tình hình nghiên cứu TVĐĐ CSTL của Bộ môn - Khoa Nội Thần kinh trong lịch sử.
- Việc nghiên cứu TVĐĐ tại Bộ môn - Khoa Thần kinh được quan tâm rất sớm. Tuy nhiên, giai đoạn trước 1975, do hoàn cảnh chiến tranh, điều kiện cơ sở vật chất và trang bị kỹ thuật còn thiếu thốn nên nghiên cứu còn hạn chế. Nhưng những giai đoạn sau, TVĐĐ đã được nghiên cứu rộng rãi, các kỹ thuật chẩn đoán và phương pháp điều trị được triển khai đều có tính thời sự và cập nhật, bám sát thành tựu KHKT của khu vực và trên thế giới. Ở trong nước, hoạt động khoa học luôn có được thành tích cao [1, 2, 3, 6].
- Có 8 kỹ thuật và phương pháp (4 về chẩn đoán, 4 về điều trị) là những sản phẩm sáng tạo.
- Về chẩn đoán: đã có 6 kỹ thuật về chẩn đoán hình ảnh được cải tiến ứng dụng (kinh điển nhất là chụp X quang thường CSTL, hiện đại nhất là MRI và chẩn đoán điện thần kinh như đo dẫn truyền, ghi sóng F, phản xạ H). Kỹ thuật chụp bao rễ thần kinh đươc cải tiến nhiều lần, việc ứng dụng các thuốc cản quang ngày càng chính thống, cập nhật (từ không khí đến conray, visotrast, amipaque, omnipaque...). Tuy nhiên, từ năm học 2009 - 2010, do sự phát triển mạnh mẽ và ưu thế của cộng hưởng từ, phương pháp chụp bao rễ thần kinh không được BN chấp nhận nữa. Kỹ thuật chụp X quang thường được khai thác rộng rãi, việc đọc phim phong phú hơn, với cấp độ cao hơn [6].
- Các phương pháp điều trị được ứng dụng từ phác đồ điều trị bảo tồn đơn thuần đến kết hợp hai nền y học và từ hai thập kỷ nay (từ đầu những năm 90) là nghiên cứu can thiệp tối thiểu điều trị TVĐĐ, đây là hướng đi mạnh dạn, quyết tâm với tiêu chí cập nhật và hoà nhập của Bộ môn - Khoa.
- Công tác nghiên cứu TVĐĐ được tiến hành rất đều tay, các nghiên cứu được tiến hành trên mọi lĩnh vực: chẩn đoán, điều trị. Bên cạnh việc ứng dụng, các kỹ thuật còn thường xuyên được cải tiến. Đặc biệt, công tác nghiên cứu đã phục vụ đắc lực cho nhiệm vụ đào tạo.
- Con số thống kê chưa đầy đủ cho thấy đã có: 5 luận án phó tiến sỹ, 18 luận văn tốt nghiệp cao học, 1 luận văn tốt nghiệp bác sỹ nội trú, 3 luận văn CK II, 2 kỹ thuật tham gia Hội thao kỹ thuật sáng tạo tuổi trẻ được giải nhất khu vực Thủ đô, 2 báo cáo khoa học tham gia Báo cáo khoa học sáng tạo tuổi trẻ các trường đại học y - dược toàn quốc và đạt giải nhất và nhì, là các sản phẩm khoa học của công tác nghiên cứu [3].
- Về công tác điều trị, đã có nhiều đề tài thiết kế độc lập làm phong phú thêm kỹ thuật điều trị TVĐĐ CSTL tại khoa và đều đạt kết quả điều trị rất khả quan, tỷ lệ BN đạt kết quả điều trị tốt và khá tương đối cao (11,11 - 59,15%). Đó là những nỗ lực lớn của tập thể bác sỹ, giáo viên của Bộ môn. Gần đây nhất (2014) với kỹ thuật 2 kim tiêm NMC đã giúp cho việc nâng cao chất lượng điều trị TVĐĐ ở BN có ổ thoát vị lớn, TVĐĐ đa tầng và điều trị phẫu thuật thất bại.
KẾT LUẬN
1. Một số tỷ lệ ở BN TVĐĐ CSTL.
- Tỷ lệ trong bình BN TVĐĐ CSTL điều trị tại Khoa Nội Thần kinh, Bệnh viện Quân y 103 trong giai đoạn 2004 - 2013 là 30,69%, cao nhất năm 2008 (42,12%), tỷ lệ bệnh này ngày càng gia tăng trong những năm cuối.
- Nhóm tuổi 20 - 49 chiếm tỷ lệ cao nhất (71,53%); nam 66,66%, nữ 33,34%; tỷ lệ nam/nữ = 2,03/1.
- Chỉ có 25,50% BN đi điều trị trong năm đầu tiên của bệnh. Hầu hết BN đến điều trị bệnh trong vòng 5 năm đầu sau khởi phát (81,3%).
- Đa số BN khởi phát bệnh sau những động tác vận động bình thường trong sinh hoạt và lao động thường ngày (61,14%). Nhiều BN không nhận thấy có yếu tố khởi phát bệnh (24,16%), yếu tố khởi phát rất đa dạng, phong phú; hay gặp nhất là động tác bê, mang vật nặng (31,22%).
- Các triệu chứng lâm sàng có tỷ lệ khác nhau. Hầu hết BN đau có tính chất cơ học (96,4%), Dấu hiệu Lasègue dương tính (96,1), có điểm đau cột sống (95,7%) và chỉ số Schober dương tính (93,4%).
- Hầu hết BN trong nhóm nghiên cứu nằm trong giai đoạn 2 theo Arseni (78%). Theo độ nặng lâm sàng của Bộ môn Nội Thần kinh, Bệnh viện Quân y 103, hầu hết BN bị bệnh mức độ vừa và nặng (92,3%), chỉ có 4,9% BN bị bệnh mức độ rất nặng.
2. Hình ảnh cộng hưởng từ.
- Thoát vị đĩa đệm đa tầng chiếm hơn một nửa số BN (55,5%), TVĐĐ L4-L5 chiếm tỷ lệ cao nhất (32,2%).
- Thể thoát vị ra sau thường gặp nhất (96,06%). Thoát vị thể giả u (có mảnh rời) 0,3%. 10,13% BN có TVĐĐ ra trước.
3. Về điều trị.
Các phương pháp hiện nay đang được ứng dụng thường quy điều trị TVĐĐ CSTL: tiêm NMC, phong bế dây - rễ thần kinh, chọc hút đĩa đệm qua da dưới hướng dẫn của X quang tăng sáng, giảm áp đĩa đệm qua da bằng laser, kéo giãn mềm bằng đai hơi. Trường hợp thoát vị lớn, TVĐĐ đa tầng và phẫu thuật thất bại có thể dùng phương pháp tiêm NMC với kỹ thuật hai kim. Các phương pháp kết hợp kỹ thuật điều trị đạt kết quả cao hơn.
4. Kết quả nghiên cứu TVĐĐ CSSTL.
Những năm gần đây nhiều kỹ thuật và phương pháp chẩn đoán và điều trị được ứng dụng, sáng tạo và đoạt giải thưởng. Hiện nay với kỹ năng lâm sàng, các bác sỹ trong Bộ môn - Khoa Nội Thần kinh có thể dựa vào bảng tiêu chuẩn chẩn đoán của Saporta hiệu chỉnh theo Bộ môn (modified Sporta hay mSaporta) và chẩn đoán chính xác tới 85 - 90% trường hợp TVĐĐ CSTL, chẩn đoán xác định bằng hình ảnh cộng hưởng từ.
TÀI LIỆU THAM KHẢO
1. Nguyễn Văn Chương. Chụp tĩnh mạch gai sống trong chẩn đoán TVĐĐ CSTL. Tạp chí Y học quân sự. 1988, tr.24-37.
2. Nguyễn Văn Chương. Kết quả điều trị TVĐĐ CSTL bằng phươg pháp giảm áp đĩa đệm qua da bằng laser. Tạp chí Y - Dược học quân sự. 2009, Vol 34, No 4, tr.43-53.
3. Nguyễn Văn Chương, Phan Thanh Hiếu. Nghiên cứu điều trị TVĐĐ CSTL bằng phương pháp dùng thuốc và vật lý trị liệu. Tạp chí Y -Dược học quân sự. 2010, No 2, tr.94-99.
4. Nguyễn Văn Chương. Cơ cấu bệnh ở Khoa Thần kinh - Tâm Thần, Bệnh viện Quân y Hamburg. Tạp chí Y - Dược học Quân sự; 2013, tr.31-33.
5. Dương Thị Vân Hà. Nghiên cứu mối liên quan đặc điểm lâm sàng với một số chỉ số hình thái trên phim X quang và MRI ở BN TVĐĐ CSTL. Luận văn Thặc sỹ Y học. 2011.
6. Nguyễn Thị Hòa. Đánh giá hiệu quả điều trị TVĐĐ CSTL của phác đồ tiêm NMC methylprednisolon kết hợp với uống cyclosporine A. Luận văn Thạc sỹ Y học. 2013.
7. Cao Hữu Hân, Nhữ Đình Sơn, Nguyễn Hoàng Thịnh, Trần Nguyên Hồng. Nghiên cứu cơ cấu bệnh tật tại Khoa Nội Thần kinh, Bệnh viện Quân y 103 (2004 - 2008). Tạp chí Y - Dược học quân sự. 2010, Vol 35 No 2, tr.20-24.
8. Hồ Hữu Lương, Nguyễn Văn Chương, Cao Hữu Hân. Cơ cấu bệnh tật tại Khoa Nội Thần kinh, Viện Quân y 103 trong 10 năm (1980 - 1989). Công trình nghiên cứu Y học quân sự. 1991, số 1, tr.22-27.
9. Nhữ Đình Sơn, Nguyễn Văn Chương. Đánh giá hiệu quả điều trị TVĐĐ CSTL của phương pháp giảm áp đĩa đệm qua da bằng laser/ Tạp chí Y - Dược học quân sự. 2011, Vol 36, No 3, tr.121-127.
10. Khonethasouk Xaynhavansy (Học viên nước Cộng Hoà Nhân Dân Lào). Nghiên cứu lâm sàng, hình ảnh cộng hưởng từ và tác dụng điều trị TVĐĐ CSTL của phương pháp phong bế cạnh rễ thần kinh. 2011.
Nguyễn Văn Chương*; Nguyễn Minh Hiện*; Nguyễn Văn Tuấn*
Trần Thị Bích Thảo*; Hoàng Thị Dung*; Lê Quang Toàn*; Thái Sơ*