TÓM TẮT
Mục tiêu: đánh giá kết quả nội soi phế quản (PQ) can thiệp điều trị tắc nghẽn đường thở do ung thư phổi (UTP). Đối tượng và phương pháp: 33 bệnh nhân (BN) tắc nghẽn đường thở trung tâm (TNĐTTT) do UTP tại Bệnh viện Quân y 103 từ tháng 4 - 2013 đến 7- 2014. Các phương pháp điều trị nội soi can thiệp bằng nong, cắt đốt laser và đặt stent silicon. Kết quả: nong PQ bằng ống cứng và cắt tổn thương bằng kìm sinh thiết ở 100% BN, 84,8% BN được cắt đốt laser và 12,1% đặt stent silicon khí - PQ. Các triệu chứng lâm sàng, xẹp phổi, viêm phổi dưới chít hẹp và mức độ tắc nghẽn đường thở thay đổi rõ rệt sau điều trị 1 tuần. Tỷ lệ biến chứng chung của nội soi can thiệp 39,4%, trong đó ho máu nhẹ 24,2%, nhiễm trùng hô hấp 6,0%, suy hô hấp 3,0%. Kết luận: nội soi PQ can thiệp là phương pháp hiệu quả, an toàn trong điều trị hẹp đường thở do UTP.
* Từ khóa: Tắc nghẽn đường thở trung tâm; Ung thư phổi; Nội soi phế quản can thiệp.
The Results of Interventional Bronchoscopy for Treatment of Central Airway Obstruction in Patients with Lung Cancer at 103 Hospital
Summary
Objective: Evaluate the results of interventional therapeutic bronchoscopy for treatment of central airway obstruction in patients with lung cancer. Subjects and methods: 33 patients with central airway obstruction by lung cancer were treated at 103 Hospital from April, 2012 to July, 2014. The techniques of interventional bronchoscopy consist of mechanical dilatation, cut lesions with forceps, laser ablation and silicon airway stent placement. Results: 100% of patients with mechanical dilatation and cut lesions with forceps, 84.8% of patients with laser ablation and 12.1% with silicon airway stent placement. The clinical symptoms, atelectasis, obstructive pneumonia and the degree of airway obstruction markedly changed after treatment one week. The rate of overall complication was 39.4%, including 24.2% with mild hemoptysis, 6.0% respiratory infection, 3.0% respiratory failure. Conclusion: Interventional bronchoscopy is effective and safe technique for treatment of central airway obstruction by lung cancer.
* Key words: Central airway obstruction; Lung cancer; Interventional bronchoscopy.
ĐẶT VẤN ĐỀ
Ung thư phổi là bệnh có tỷ lệ mắc cao trên thế giới và có tiên lượng xấu. TNĐTTT bao gồm tắc nghẽn khí quản, PQ gốc, PQ trung gian và là một biến chứng hay gặp trong UTP. Nhiều nghiên cứu cho thấy 20 - 40% BN UTP có xâm lấn đường thở trung tâm. Tại Hoa Kỳ mỗi năm có khoảng 600 - 700 BN UTP có xâm lấn đường thở. Triệu chứng lâm sàng chính của TNĐTTT là khó thở, đôi khi gây suy hô hấp đe dọa tính mạng BN [3, 6, 8]. Có nhiều phương pháp điều trị TNĐTTT, như phẫu thuật, nội soi PQ can thiệp (nong, cắt, đốt, đặt stent khí - PQ...) [1, 2, 9]. Colt H.G và CS (1997) nghiên cứu BN TNĐTTT nhập Khoa Điều trị Tích cực, khoảng 2/3 số BN phải nội soi PQ ống cứng can thiệp cấp cứu. Nội soi PQ can thiệp có nhiều ưu điểm trong điều trị TNĐTTT hơn so với phẫu thuật: can thiệp cấp cứu bất kỳ thời điểm nào, can thiệp nhẹ nhàng hơn, các tai biến, biến chứng sau thủ thuật ít hơn, BN nhanh hồi phục hơn [4, 5, 6, 9]. Tại Việt Nam, một số kỹ thuật nội soi PQ can thiệp đã được áp dụng từ lâu (lấy dị vật PQ, cắt, đốt điện, nhiệt). Tuy nhiên, một số kỹ thuật mới còn chưa được áp dụng nhiều như cắt, đốt laser, đặt stent khí - PQ. Chúng tôi thực hiện nghiên cứu này với mực tiêu: Đánh giá kết quả nội soi PQ can thiệp điều trị TNĐTTT do UTP tại Bệnh viện Quân y 103.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu.
33 BN được chẩn đoán xác định TNĐTTT do UTP, điều trị nội trú tại Khoa Lao và Bệnh phổi, Bệnh viện Quân y 103 từ tháng 4 - 2012 đến 7 - 2014.
BN được chẩn đoán xác định UTP bằng nội soi-sinh thiết xét nghiệm mô bệnh. Chẩn đoán TNĐTTT dựa vào các triệu chứng lâm sàng định hướng và xác định bằng chụp cắt lớp vi tính kết hợp với nội soi ảo và nội soi PQ.
2. Phương pháp nghiên cứu.
- Khám lâm sàng BN nhằm phát hiện các triệu chứng và dấu hiệu lâm sàng; xét nghiệm sinh hóa máu, công thức máu, đông máu, nhóm máu, điện tim, X quang phổi chuẩn ở thời điểm khi vào viện để chuẩn bị cho nội soi PQ can thiệp.
- BN được chụp cắt lớp vi tính và nội soi ảo, nội soi PQ mềm đánh giá vị trí, mức độ hẹp, tình trạng tổn thương tại chỗ hẹp đường thở. Phân loại hình thái và mức độ hẹp đường thở theo Bollinger C.T và CS (2006).
- BN được soi PQ ống cứng (kiểu Dumon) kết hợp với soi PQ mềm (olympus) dưới gây mê tại phòng phẫu thuật nội soi. Tiến hành phá huỷ các tổn thương bằng cắt, đốt laser hoặc kìm sinh thiết và nong đường thở bằng ống cứng và ống mềm. Tiến hành đặt stent silicon khí hoặc PQ gốc nếu BN có hẹp lại đường thở sau điều trị nội soi 1 tuần. Đặt ống nội khí quản qua chỗ đường thở cắt, đốt, nong ở BN không đặt stent và đưa BN về Khoa Hồi sức Tích cực theo dõi và điều trị tiếp.
- Đánh giá kết quả của nội soi PQ can thiệp: đánh giá thay đổi triệu chứng lâm sàng (khó thở, tiếng rít khu trú), hình ảnh X quang, nội soi PQ mềm và theo dõi các tai biến, biến chứng của nội soi can thiệp sau điều trị 1 tuần.
* Xử lý số liệu theo phần mềm Epi.info 6.0.
KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN
1. Đặc điểm lâm sàng, vị trí và mức độ tắc nghẽn đường thở.
Bảng 1: Tuổi và giới.
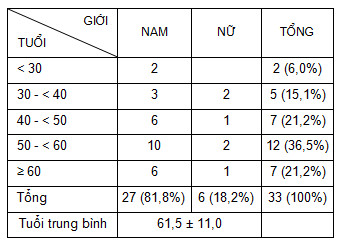
Trong số BN nghiên cứu, nam gặp đa số (81,8%), nữ chỉ chiếm 18,2%; tuổi trung bình của BN 61,5 ± 11,0, lứa tuổi gặp nhiều nhất 50 - < 60 (36,5%). Cosano Porendano A và CS (2005) gặp tỷ lệ nam 66,17%, nữ 33,83%, tuổi trung bình 57 ± 7 ở BN TNĐTTT. Hespanhol V và CS (2013) nghiên cứu 804 BN TNĐTTT thấy nam 76,9%, nữ 23,1%, tuổi trung bình 62. Tuổi trung bình ở BN trong nghiên cứu này tương tự các tác giả và phù hợp với giới và lứa tuổi hay gặp của UTP (nam giới, trung tuổi).
* Đặc điểm lâm sàng của BN trước điều trị:
Sốt: 13 BN (39,4%); ho máu: 8 BN (24,2%); khó thở rít: 33 BN (100%): tiếng rít khu trú: 33 BN (%): suy hô hấp cấp: 4 BN (12,1%).
Hai triệu chứng gặp phổ biến nhất ở BN là khó thở rít và tiếng rít khu trú (100%). Theo Saji H và CS (2010), đa số BN TNĐTTT nhập viện với các triệu chứng chính: khó thở rít, ho máu, nhiễm trùng hô hấp, đôi khi có bệnh cảnh suy hô hấp cấp do tắc nghẽn đường thở nặng [8]. Đây cũng chính là lý do khiến một số BN phải nội soi PQ can thiệp cấp cứu.
* Phân loại týp mô bệnh:
Ung thư biểu mô (UTBM) tế bào vảy: 5 BN (15,2%): UTBM tuyến: 11 BN (33,3%): UTBM tế bào lớn: 4 BN (12,1%); UTBM tế bào nhỏ: 4 BN (12,1%); không phân được týp: 9 BN (27,3%).
Kết quả xét nghiệm mô bệnh học ở các BN cho thấy UTBM tuyến gặp tỷ lệ cao nhất (33,3%), UTBM tế bào vảy, UTBM tế bào lớn và nhỏ gặp tỷ lệ như nhau. Các nghiên cứu cho thấy hiện tại có sự thay đổi tỷ lệ ttrong týp mô bệnh của UTP: xu hướng tăng tỷ lệ UTBM tuyến. Đây cũng là cơ hội để áp dụng điều trị đích bước một cho BN UTP.
Bảng 2: Vị trí và mức độ TNĐTTT.
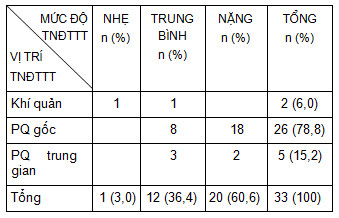
Vị trí TNĐTTT ở PQ gốc gặp nhiều nhất. Hespanhol V và CS (2013) nghiên cứu 864 BN TNĐTTT do ung thư gặp hẹp khí quản chiếm tỷ lệ nhiều nhất [5]. Nhiều nghiên cứu cho thấy BN có hẹp khí quản thường có triệu chứng suy hô hấp, nội soi PQ can thiệp gặp nhiều khó khăn hơn [1, 7].
2. Kết quả nội soi can thiệp.
* Các phương pháp nội soi can thiệp điều trị TNĐTTT:
Nong PQ: 33 BN (100%); cắt cơ học: 33 BN (100%); cắt, đốt laser: 28 BN (84,8%); đặt stent silicon: 4 BN (2,1%).
Trong nghiên cứu này, thực hiện nội soi PQ can thiệp 3 kỹ thuật đồng bộ trong điều trị TNĐTTT gồm nong PQ, cắt tổn thương bằng kìm sinh thiết kết hợp với cắt đốt laser (84,8 - 100%) và 12,1% BN được đặt stent silicon khí - PQ. Cosano Povedano A và CS (2005) nghiên cứu trên 136 BN TNĐTTT, thực hiện 320 lần nội soi PQ can thiệp, trong đó 33 lần nong bóng, cơ học; 145 lần cắt, đốt laser, 26 lần đốt điện; 116 lần đặt stent silicon. Các tác giả cho rằng cần phổi hợp các biện pháp trong điều trị TNĐTTT: đầu tiên là biện pháp giải phóng tắc nghẽn đường thở (cắt, đốt, nong), sau đó là tạo lại hình thở đường thở (stent) [2]. Theo Sajia H và CS (2010), cần đánh giá mức độ, tính chất đoạn hẹp để sử dụng phổi hợp các biện pháp điều trị qua nội soi một cách hiệu quả [9].
Bảng 3: Biến đổi lâm sàng, hình ảnh X quang và mức độ tắc nghẽn đường thở sau điều trị.
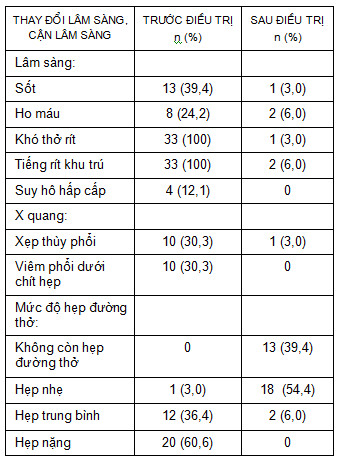
Sau điều trị 1 tuần, các triệu chứng lâm sàng của BN thay đổi rõ rệt so với trước điều trị: hết tình trạng suy hô hấp, các triệu chứng khó thở rít, tiếng rít khu trú, sốt và ho máu chỉ còn 3 - 6%. Trên hình ảnh X quang, sau điều trị hết viêm phổi dưới chít hẹp và tỷ lệ xẹp thùy phổi giảm rõ rệt so với trước điều trị (1 so với 10 BN). Sau điều trị, BN hết mức độ hẹp đường thở nặng, mức độ hẹp đường thở trung bình giảm rõ rệt sau điều trị (2 so với 12 BN) và chuyển thành mức độ hẹp đường thở nhẹ (53,84%), 39,4% BN không còn hẹp đường thở. Sajia H và CS (2010) đánh giá kết quả nội soi can thiệp ở 65 BN TNĐTTT do ung thư thấy cải thiện triệu chứng tức thì ở 98% BN, 25,2% BN sống thêm 1 năm và thời gian sống thêm trung bình tăng 4 tháng [9]. Neyman K và CS (2011) đánh giá kết quả nội soi can thiệp trên 257 BN TNĐTTT ác tính thấy các triệu chứng lâm sàng, hình ảnh X quang và nội soi cải thiện rõ rệt sau 1 tuần điều trị; thời gian sống thêm của BN tăng 15 tuần [7]. Kết quả cải thiện các triệu chứng lâm sàng. Hình ảnh X quang và mức độ tắc nghẽn đường thở ở BN trong nghiên cứu này tương tự như nhận xét của các tác giả nước ngoài, đặc biệt là cải thiện các triệu chứng lâm sàng như khó thở, suy hô hấp.
* Tai biến, biến chứng của nội soi can thiệp:
Biến chứng chung: 13 BN (39,4%); ho máu nhẹ: 8 BN (24,2%); nhiễm trùng hô hấp: 3 BN (9,0%): suy hô hấp: 2 BN (6,0%).
Sajia H và CS (2010) gặp tỷ lệ tai biến chung của nội soi PQ can thiệp ở BN ung thư là 22%, tử vong 8% [9]. Neyman K và CS (2011) gặp một số tai biến, biến chứng của nội soi can thiệp như chảy máu, tràn khí màng phổi, tắc nghẽn đường thở gây suy hô hấp. Tuy nhiên, tỷ lệ thấp (khoảng 1,9 - 5%) [7]. Chúng tôi cũng gặp ho máu nhẹ ở 24,2% BN, nhiễm trùng hô hấp 9,0% và chỉ điều trị nội khoa sau 1 tuần ổn định. 6,0% BN có suy hô hấp trong quá trình nội soi can thiệp do tắc nghẽn đường, nhưng được xử lý cấp cứu ngay trong quá trình làm thủ thuật. Sau can thiệp, những BN đặt stent này đều được đặt nội khí quản và theo dõi điều trị tại Khoa Hồi sức Tích cực nên không xảy ra biến chứng suy hô hấp.
KẾT LUẬN
Đánh giá kết quả nội soi PQ điều trị TNĐTTT do UTP tại Bệnh viện Quân y 103, bước đầu chúng tôi nhận thấy:
- Nong PQ và cắt tổn thương bằng kìm sinh thiết ở 100% BN, 84,8% BN cắt đốt laser và 12,1% đặt stent silicon khí - PQ.
- Các triệu chứng lâm sàng, xẹp phổi và viêm phổi dưới chít hẹp và mức độ tắc nghẽn đường thở thay đổi rõ rệt sau điều trị 1 tuần.
- Tỷ lệ biến chứng chung gặp 39,4%, trong đó ho máu nhẹ 24,2%, nhiễm trùng hô hấp 6,0%, suy hô hấp 3,0%.
TÀI LIỆU THAM KHẢO
1. Đỗ Quyết. Nhận xét 65 trường hợp điều trị TNĐTTT. Công trình nghiên cứu khoa học. Hội nghị Bệnh phổi toàn quốc. 2005, tr.142-145.
2. Cosano Povedano A, Muñoz Cabrera L, Cosano Povedano FL et al. Endoscopic treatment of central airway stenosis: Five years’ experience. Arch Bronconeumol. 2005, 41 (6), pp.322-327.
3. Dutau H, Breen D.P. Endobronchial laser treatment: an essential tool in therapeutic bronchoscopy. Eur Respir Mon. 2010, 48, pp.1-12.
4. Ernst A, Feller-Kopman D, Becker HD et al. Central airway obstruction. Am J Respir Crit Care Med. 2004, 169. pp.1278-1297.
5. Hespanhol V, Magalhães A, Marques A. Neoplastic severe central airways obstruction, interventional bronchoscopy: a decision-making analysis. J Thorac Cardiovasc Surg. 2013, Apr, 145 (4), pp.926-932. doi: 10.1016/j.jtcvs. 2012.08.066. Epub 2012 Sep 27.
6. Lund ME, Garland R, Ernst A. Airway stenting: Applications and practice management considerations. Chest. 2007, 131, pp.579-587.
7. Neyman K, Sundset A, Espinoza A et al. Survival and complications after interventional bronchoscopy in malignant central airway obstruction: a single-center experience. J Bronchology Interv Pulmonol. 2011, Jul, 18 (3), pp.233-238.
8. Oviatt L, Michaud G.C, Stather D.R et al. Quality of life and exercise capacity following interventional bronchoscopy for malignant airway obtruction. Chest. 2009, 136 (4), Abtract.
9. Sajia H, Furukawab K, Tsutsuia H et al. Outcomes of airway stenting for advanced lung cancer with central airway obstruction. Interactive Cardiovascular and Thoracic Surgery. 2010, 11, pp.425-428.
10. Yerushalmi R, Fenig E, Shitrit D et al. Endobronchial stent for malignant airway obstructions. IMAJ. 2006, 8, pp.615-617.
Đỗ Quyết*; Tạ Bá Thắng**; Nguyễn Huy Lực**