TÓM TẮT
Mục tiêu: đánh giá kết quả điều trị hẹp đường thở trong ung thư phổi (UTP) bằng nội soi cắt đốt laser. Đối tượng và phương pháp: 22 bệnh nhân (BN) có chít hẹp đường thở do UTP được điều trị nội soi cắt đốt laser tại Bệnh viện Quân y 103. Đánh giá kết quả nội soi phế quản (NSPQ) cắt đốt laser sau 1 tuần. Kết quả: 66,67% BN hết tiếng rít khu trú; 85,71% BN hết triệu chứng ho máu và 66,67% BN hết sốt; 95,45% BN cải thiện triệu chứng khó thở. 62,50% BN hết hình ảnh xẹp phổi; 100% BN hết hình ảnh viêm phổi dưới chít hẹp. 81,82% BN cải thiện mức độ hẹp lòng phế quản. Tỷ lệ biến chứng chung gặp 18,18%, trong đó sốt 75%, ho máu 25%. Kết luận: nội soi cắt đốt laser là kỹ thuật hiệu quả điều trị hẹp đường thở do UTPQ.
* Từ khoá: Ung thư phế quản; Nội soi phế quản điều trị laser; Hẹp đường thở.
Results of Bronchoscopic Laser Treatment in Airway Stenosis due to Lung Cancer
Summary
Objectives: To evaluate the results of bronchoscopy laser ablation for treatment of airway stenosis in lung cancer. Subjects and methods: 22 patients of lung cancer with airway stenosis were treated by bronchoscopy laser ablation in 103 Hospital. Results: The disappear rate of symptoms wheezing, hemoptysis, fever, atelectasis image and post-obstructive pneumonia image were 66.67%, 85.71%, 66.67%, 62.50% and 100%, respectively; 95.45% of patients improved the level of dyspnea; 81.82% of patients improved the level of bronchial stenosis. The rate of overall complications were 18.18%: fever 75%, hemoptysis 25%. Conclution: Bronchoscopic laser ablation is effective and safe technique for treatment of airway stenosis in lung cancer.
* Key words: Lung cancer; Bronchoscopic laser ablation; Airway stenosis.
ĐẶT VẤN ĐỀ
Ung thư phế quản là bệnh gặp phổ biến trong số các bệnh lý ác tính, có tiên lượng xấu và thời gian sống thêm ngắn. Tắc nghẽn đường thở là một trong những triệu chứng thường gặp trong UTPQ, đặc biệt ở giai đoạn muộn của bệnh. Ở Việt Nam, hệ thống máy cắt đốt laser qua NSPQ thế hệ mới (laser YAP) lần đầu tiên được trang bị tại Khoa Lao và Bệnh phổi, Bệnh viện Quân y 103 [2, 3]. Chúng tôi tiến hành nghiên cứu đề tài này với mục tiêu: Đánh giá kết quả bước đầu điều trị hẹp đường thở ở BN UTPQ bằng NSPQ cắt đốt laser.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu.
22 BN UTPQ có hẹp đường thở, điều trị nội trú tại Khoa Lao và Bệnh phổi, Bệnh viện Quân y 103, thời gian từ tháng 8 - 2013 đến 8 - 2014.
- Tiêu chuẩn lựa chọn BN: BN được chẩn đoán xác định UTPQ bằng xét nghiệm mô bệnh hoặc tế bào học; BN có tổn thương u sùi gây chít hẹp trong lòng khí - phế quản.
- Tiêu chuẩn loại trừ: BN có hẹp đường thở do tổn thương đè ép từ bên ngoài vào, thâm nhiễm niêm mạc khí - phế quản; BN có rối loạn đông máu, chảy máu, thiếu máu cơ tim, suy tim nặng, hen phế quản đang có cơn khó thở, dị ứng thuốc tê, động kinh.
2. Phương pháp nghiên cứu.
Nghiên cứu tiến cứu, mô tả, theo dõi dọc trong vòng 1 tuần sau cắt đốt laser.
BN được hỏi bệnh, khám lâm sàng, làm các xét nghiệm công thức máu, sinh hóa máu, đông - chảy máu, nhóm máu, điện tim, X quang ngực, khí máu động mạch và đo thông khí phổi trước can thiệp. Lựa chọn BN có chỉ định NSPQ.
Tiến hành soi phế quản ống mềm đánh giá tổn thương, xác định tổn thương u sùi cần cắt đốt laser. Thực hiện cắt đốt khối u bằng hệ thống máy laser Nd:YAP qua dây dẫn bằng kênh can thiệp của NSPQ ống mềm.
Đánh giá biến đổi lâm sàng, xét nghiệm khí máu động mạch, đo thông khí phổi, hình ảnh NSPQ và chụp X quang ngực sau 1 tuần can thiệp. Đánh giá mức độ hẹp đường thở theo Sarper A (2003).
* Xử lý số liệu: bằng phần mềm SPSS 15.0.
KẾT QUẢ NGHIÊN CỨU
1. Biến đổi lâm sàng trước và sau điều trị.
Bảng 1:
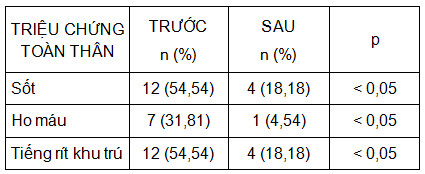
Các triệu chứng sốt, ho máu và tiếng rít khu trú cải thiện rõ rệt sau 1 tuần nội soi cắt đốt laser: 66,67% (8/12 BN) hết tiếng rít khu trú; 85,71% (6/7 BN) hết triệu chứng ho máu và 66,67% (8/12 BN) hết sốt.
Bảng 2: Biến đổi mức độ khó thở trước và sau điều trị.
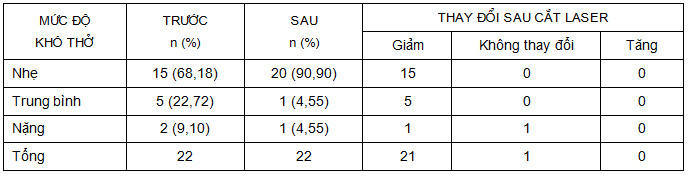
31,82% (7/22 BN) khó thở mức độ trung bình và nặng trước nội soi cắt đốt, sau can thiệp chỉ còn 9,10% (2/22 BN). 95,45% (21/22 BN) cải thiện triệu chứng khó thở trên lâm sàng.
2. Biến đổi hình ảnh X quang trước và sau điều trị.
Bảng 3:
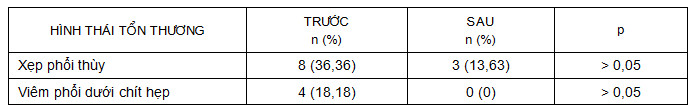
Sau cắt đốt laser, 62,50% (5/8 BN) hết hình ảnh xẹp phổi; 100% (4/4 BN) hết hoàn toàn hình ảnh viêm phổi dưới chít hẹp.
3. Biến đổi hình ảnh nội soi trước và sau điều trị.
Bảng 4: Biến đổi mức độ hẹp đường thở trên nội soi trước và sau sau điều trị.
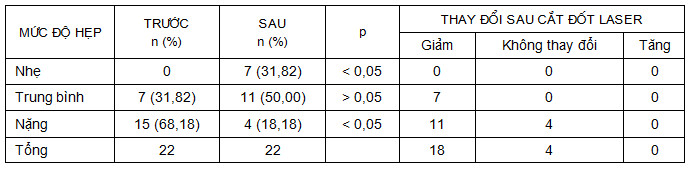
Mức độ hẹp lòng phế quản đã được cải thiện ở hầu hết BN (18/22) sau can thiệp. 68,18% (15/22 BN) hẹp nặng lòng phế quản trước nội soi cắt đốt, sau can thiệp chỉ còn 18,18% (4/22 BN). 4/22 BN mức độ hẹp nặng sau cắt đốt laser, phải chuyển sang nội soi ống cứng cắt, nong và đặt stent phế quản.
4. Biến đổi thông khí phổi và khí máu động mạch trước và sau điều trị.
Bảng 5: Giá trị trung bình các chỉ tiêu thông khí phổi và khí máu trước và sau điều trị.
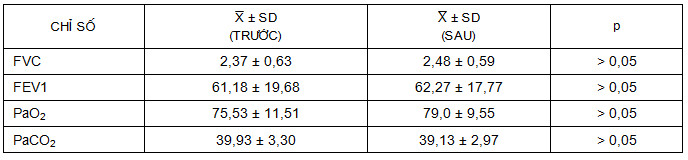
Sau nội soi cắt đốt laser, giá trị trung bình của FVC tăng từ 2,37 lít lên 2,48 lít; FEV1 tăng từ 61,18% lên 62,27%. PaO2 tăng từ 75,53% lên 79%; PaCO2 giảm từ 39,93% xuống 39,13%.
5. Tai biến, biến chứng của kỹ thuật.
Sốt: 3 BN; ho máu: 1 BN; không gặp BN nào khó thở tăng, thủng khí phế quản và tử vong.
Tỷ lệ biến chứng chung của nội soi cắt đốt laser là 18,18% (4/22 BN), trong đó sốt 75%, ho máu 25%. Không gặp các biến chứng nặng.
BÀN LUẬN
1. Kết quả của kỹ thuật.
Nghiên cứu của chúng tôi cho thấy: các triệu chứng sốt, ho máu và tiếng rít khu trú được cải thiện rõ rệt sau 1 tuần nội soi cắt đốt laser: 66,67% (8/12 BN) hết tiếng rít khu trú; 85,71% (6/7 BN) hết triệu chứng ho máu và 66,67% (8/12 BN) hết sốt. 31,82% (7/22 BN) khó thở mức độ trung bình và nặng trước nội soi cắt đốt laser, sau can thiệp chỉ còn 9,10% (2/22 BN). 95,45% (21/22 BN) cải thiện triệu chứng khó thở trên lâm sàng. Đánh giá sự thay đổi trên hình ảnh X quang cũng cho kết quả tốt: sau cắt đốt laser, 62,50% (5/8 BN) hết hình ảnh xẹp phổi; 100% (4/4 BN) hết hoàn toàn hình ảnh viêm phổi dưới chít hẹp. Mức độ hẹp đường thở cũng thay đổi rõ rệt sau điều trị: 68,18% (15/22 BN) hẹp nặng lòng phế quản trước nội soi cắt đốt, sau can thiệp chỉ còn 18,18% (4/22 BN), phải chuyển sang nội soi ống cứng để tiến hành cắt, nong và đặt stent phế quản. Sau nội soi cắt đốt laser, các chỉ tiêu thông khí phổi và khí máu cũng cải thiện: giá trị trung bình của FVC tăng từ 2,37 lít lên 2,48 lít; FEV1 tăng từ 61,18% lên 62,27%; PaO2 tăng từ 75,53% lên 79%; PaCO2 giảm từ 39,93% xuống 39,13%.
Nhiều nghiên cứu trên thế giới cho thấy, kỹ thuật NSPQ cắt đốt laser có hiệu quả cao trong điều trị hẹp đường thở do UTPQ: Brutinel (1987) tiến hành 176 lượt cắt đốt bằng laser cho 116 BN, kết quả: cải thiện rõ rệt chất lượng cuộc sống của BN cũng như tình trạng hẹp ở các đường thở lớn (83,4%). Cavaliere (1994) điều trị cho 1.585 BN UTPQ với các triệu chứng của tắc nghẽn đường thở, hầu hết các trường hợp (93%) cho kết quả tốt rất sớm dựa trên việc cải thiện lâm sàng, X quang và nội soi theo dõi. Moghissi (2006) trong 21 năm điều trị cho 1.159 BN với 2.235 lần nội soi cắt đốt laser thấy, sau 4 - 6 tuần can thiệp, giá trị trung bình của FVC tăng 27%, FEV1 tăng 15% so với trước điều trị. Đồng thời, các triệu chứng lâm sàng như ho, ho máu, khó thở, tiếng rít khu trú và triệu chứng tổn thương trên X quang ngực giảm đáng kể, nâng cao chất lượng sống của BN. Nghiên cứu của chúng tôi sử dụng hệ thống laser thế hệ mới Nd:YAP với bước sóng 1.340 nm cho hiệu quả tốt trên mô màu sáng, cầm máu tốt, cắt chính xác, hấp thu tốt và ít hoại tử, phù hợp với tổ chức khí - phế quản, chứng tỏ kỹ thuật NSPQ cắt đốt laser điều trị hẹp đường thở ở BN UTPQ đạt kết quả tốt. Tuy nhiên, cắt đốt laser là biện pháp can thiệp hỗ trợ có hiệu quả bước đầu và là bước chuẩn bị cho việc thực hiện các kỹ thuật tiếp theo để điều trị hẹp đường thở trung tâm hiệu quả hơn như soi phế quản ống cứng cắt, nong, đặt stent.
2. Tính an toàn của kỹ thuật.
Chỉ 3 BN xuất hiện triệu chứng sốt sau can thiệp và 1 BN ho máu mức độ nhẹ. Tuy nhiên, những triệu chứng này đều được ổn định bằng điều trị nội khoa sau 3 ngày. Không có tai biến nào trong quá trình tiến hành kỹ thuật. Như vậy, đây là kỹ thuật an toàn.
Nhiều tác giả trên thế giới [3, 4, 7, 8] khi tiến hành nghiên cứu trên số lượng lớn BN gặp các biến chứng như tràn khí màng phổi, chảy máu, thủng thành phế quản…, thậm chí tử vong, nhưng tỷ lệ rất thấp. Tuy nhiên, mức độ an toàn của kỹ thuật phụ thuộc vào nhiều yếu tố như kỹ năng thành thạo của thủ thuật viên, loại máy laser, tình trạng tổn thương đường thở và các bệnh lý hô hấp khác kèm theo.
KẾT LUẬN
Sau 1 tuần điều trị cho 22 BN có chít hẹp đường thở bằng phương pháp NSPQ cắt đốt laser, kết quả:
- 66,67% (8/12 BN) hết tiếng rít khu trú; 85,71% (6/7 BN) hết triệu chứng ho máu; 66,67% (8/12 BN) hết sốt; 95,45% (21/22 BN) cải thiện triệu chứng khó thở.
- 62,50% (5/8 BN) hết hình ảnh xẹp phổi; 100% (4/4 BN) hết hình ảnh viêm phổi dưới chít hẹp; 81,82% (18/22 BN) cải thiện mức độ hẹp lòng phế quản.
- Tỷ lệ biến chứng chung gặp 18,18% (4/22 BN), trong đó sốt 75% (3/4 BN), ho máu 25% (1/4 BN).
TÀI LIỆU THAM KHẢO
1. Đỗ Quyết. NSPQ trong điều trị tắc đường thở do khối u. Các kỹ thuật xâm nhập trong chẩn đoán và điều trị bệnh hô hấp. NXB Y học. 2014, tr.128-144.
2. Tạ Bá Thắng. Điều trị laser qua NSPQ. Các kỹ thuật xâm nhập trong chẩn đoán và điều trị bệnh hô hấp. NXB Y học. 2014, tr.103-111.
3. Tạ Bá Thắng, Đỗ Quyết, Nguyễn Huy Lực. Kết quả bước đầu NSPQ can thiệp điều trị tắc nghẽn đường thở trung tâm tại Bệnh viện Quân y 103. Tạp chí Y - Dược học Quân sự. 2014, số 2.
4. Boxem T, Muller M, Venmans B et al. Nd:YAG laser vs bronchoscopic electrocautery for palliation of symptomatic airway obstruction: A cost-effectiveness study. Chest. 1999, 116, pp.1108-1112.
5. Cavaliere S et al. Nd:YAG laser in lung cancer: an 11 year experience with 2,253 applications in 1,585 patients. J Bronchol. 1994, 1, pp.105-111.
6. Ernst A, Feller-Kopman D, Becker HD et al. Central airway obstruction. Am J Respir Crit Care Med. 2004, 169. pp.1278-1297.
7. Ernst A, Silvestri GA, Johnstone D. Laser therapy. Chest. 2003, 123, pp.1693-1717.
8. Mohan A, Guleria R, Mohan C et al. Laser bronchoscopy current status. JAPI. 2004, 52.
Nguyễn Huy Lực*; Tạ Bá Thắng*
Trương Hữu Hoàng*; Phạm Thị Kim Nhung*