TÓM TẮT
Mục tiêu: nghiên cứu ứng dụng cắt ruột thừa (RT) nội soi dưới khung nâng thành bụng và gây tê tủy sống (GTTS) trên bệnh nhân (BN) viêm ruột thừa (VRT) cấp. Phương pháp: GTTS tại L2-3 bằng marcain kết hợp fentanyl. Sử dụng khung nâng DS-103 để tạo trường mổ với tâm vòng nâng được đặt tại hố chậu phải. Mổ nội soi cắt RT trên 50 BN VRT cấp. Kết quả: tuổi trung bình 45,5; thời gian bị bệnh trung bình 24,53 giờ; chỉ số BMI trung bình 20,5; RT ở vị trí thông thường điển hình 86,0 % và sau manh tràng 14,0%; 62,0% BN mắc bệnh kết hợp, bệnh ở hệ thống hô hấp 36,0%, hệ tuần hoàn 62,0%. GTTS đạt yêu cầu ở 48 BN (96,0%). Tỷ lệ thành công của kỹ thuật mổ nội soi 96,0%. Không có tai biến và biến chứng liên quan tới kỹ thuật. BN có thể ăn uống sau mổ 1,5 ngày, nằm viện trung bình 4,6 ngày. Kết luận: cắt RT nội soi dưới khung nâng thành bụng và GTTS trên BN VRT cấp an toàn, khả thi, là lựa chọn phù hợp với BN mắc các bệnh kết hợp đường hô hấp hoặc tim mạch. Kỹ thuật giúp BN nhanh phục hồi.
* Từ khóa: Viêm ruột thừa cấp; Cắt ruột thừa nội soi; Gây tê tủy sống; Khung nâng thành bụng.
Laparoscopic Appendectomy under Abdominal Wall-lift and Spinal Anesthesia
Summary
Objective: Research to apply laparoscopic appendectomy under abdominal wall-lift and spinal anesthesia to appendicitis patients. Methods: Spinal aneasthesia with marcain combined fentanyl at L2-3, abdominal wall lift DS-103 were inserted with ring-lift center of circle at right lower quadrant. Laparoscopic appendectomy was done to 50 appendicitis patients. Results: Average age 45.5; average time of disease 24.53 hours; BMI index 20.5; normal position of appendix at right lower quadrant of abdoment 86.0%; retrocecal appendix 14.0%; 62.0% of patients suffered from combinal diseases (respiratory system diseases 36.0%; heart and vascular system diseases 62.0%). Successful spinal aneasthesia: 48 patients (96.0%). Success rate of laparoscopic appendectomy 96.0%. No complication related to technique. Oral meal time 1.5 days, hospital stay 4.6 days postoperation. Conclusions: Laparoscopic appendectomy under abdominal wall-lift and spinal anesthesia was safe and feasible technique. It was suitable choice for appendicitis patients combined respiratory or heart and vascular system diseases. Shortened recovery time of patients.
* Key words: Acute Appendicitis; Laparoscopic appendectomy; Spinal anesthesia; Abdominal wall-lift.
ĐẶT VẤN ĐỀ
Viêm ruột thừa cấp là cấp cứu bụng ngoại khoa thường gặp nhất. Phẫu thuật nội soi (PTNS) cắt RT viêm đã khẳng định những giá trị tích cực (phẫu thuật xâm nhập tối thiểu, chủ động và linh hoạt xử trí các trường hợp RT bất thường về vị trí hoặc đã có biến chứng…), đang được áp dụng rộng rãi. PTNS cắt RT thường tiến hành dưới gây mê nội khí quản và bơm khí CO2 vào ổ bụng. Tuy nhiên, kỹ thuật này vẫn luôn tiềm ẩn những nguy cơ tai biến, biến chứng liên quan tới gây mê và bơm hơi ổ bụng, đặc biệt trên BN có bệnh lý cơ quan hô hấp, tuần hoàn… kết hợp [1, 2]. Hầu hết BN có bệnh kết hợp nêu trên phải tiến hành cắt RT viêm bằng phương pháp mổ mở dưới GTTS. Cắt RT nội soi dưới khung nâng thành bụng đã được áp dụng ở nhiều nơi trên thế giới nhằm giảm thiểu các biến chứng liên quan tới bơm hơi ổ bụng [6]. Gần đây, một số tác giả đã tiến hành PTNS ổ bụng đơn giản như cắt RT, cắt túi mật… dưới GTTS hoặc tê ngoài màng cứng, giúp giảm tỷ lệ biến chứng trên BN có bệnh lý kết hợp [3, 4]. Bệnh viện Quân y 103 đã thực hiện PTNS cắt RT viêm dưới khung nâng thành bụng tự tạo từ 2009, gần đây đã tiến hành kỹ thuật này dưới GTTS [2]. Nghiên cứu này xin trình bày kết quả bước đầu việc áp dụng kỹ thuật trên với mục tiêu:
- Nhận xét đặc điểm lâm sàng, lựa chọn chỉ định và mô tả kỹ thuật cắt RT viêm nội soi dưới khung nâng thành bụng và GTTS.
- Đánh giá tính an toàn, khả thi và kết quả bước đầu của loại hình phẫu thuật trên.
ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu.
BN được xác định chẩn đoán là VRT cấp bằng kết quả mô bệnh học, PTNS cắt RT dưới khung nâng thành bụng và GTTS tại Bệnh viện Quân y 103 từ 7 - 2009 đến 6 - 2013.
2. Phương pháp nghiên cứu.
Mô tả cắt ngang không đối chứng, theo dõi dọc.
Tất cả BN được lập bệnh án nghiên cứu theo mẫu thống nhất, ghi nhận đầy đủ các triệu chứng lâm sàng, xét nghiệm, chẩn đoán viêm RT và bệnh kết hợp (nếu có), kỹ thuật mổ, kết quả trong và sau mổ.
* Mô tả kỹ thuật:
- Về kỹ thuật nâng thành bụng: chúng tôi sử dụng bộ khung nâng thành bụng DS-103 để tạo trường phẫu thuật. Các bước tiến hành đặt khung tương tự như báo cáo đã trình bày trước đây [1]:
Bước 1: mở lỗ dài 1,5 cm ngay trên rốn. Qua đó, đặt tạm 1 trocar 10 mm và camera, dùng tay nâng da thành bụng để đánh giá sơ bộ tình trạng ổ bụng, xác định có dính cũ - chống chỉ định đặt vòng nâng hay không?.
Bước 2: nếu không có dính cũ, rút trocar rốn. Đặt vòng nâng vào ổ bụng sao cho tâm của vòng nâng nằm ở hố chậu phải. Đặt lại trocar rốn và camera. Nối vòng nâng với hệ thống tời và tiến hành nâng thành bụng dưới quan sát qua camera tới khi thấy rõ hố chậu phải thì dừng lại (chú ý không nâng thành bụng quá căng).
Bước 3: đặt thêm 2 trocar (hố chậu trái và hạ vị). Đặt BN ở tư thế bàn mổ nghiêng trái 15 - 300. Bộc lộ và cắt RT theo kỹ thuật thông thường.
- Các bước kỹ thuật chính trong phẫu thuật: sau khi đặt trocar rốn và khung nâng, tiến hành đặt thêm 2 trocar (10 mm và 5 mm) ở hạ vị và hố chậu trái dưới quan sát qua camera. Cho BN nằm nghiêng trái (không thấp đầu), bộc lộ và đánh giá RT. Tiến hành cắt RT xuôi hoặc ngược dòng tùy tình trạng RT. Xử lý gốc RT có thể bằng kẹp clip và buộc gốc hoặc khâu vùi gốc RT.
Số liệu được tập hợp, thống kê trên phần mềm Epi.info 6.01.
KẾT QUẢ NGHIÊN CỨU VÀ BÀN LUẬN
Tổng số có 50 BN đủ tiêu chuẩn vào nghiên cứu.
1. Đặc điểm lâm sàng, lựa chọn chỉ định và đặc điểm kỹ thuật.
* Tuổi: trung bình 45,5 ± 7,5 (trẻ nhất 18, già nhất 88 tuổi).
* Giới: nam: 23 BN (46,0%); nữ 27 BN (54,0%).
* Thời gian bệnh: trung bình 24,53 ± 4,4 giờ (sớm nhất 6 giờ, muộn nhất 106 giờ).
Đặc điểm chung về tuổi, giới và thời gian bệnh của BN nghiên cứu tương tự như BN được PTNS cắt RT viêm tại Bệnh viện Quân y 103 trong báo cáo gần đây [1].
* Chỉ số BMI: trung bình 20,5 ± 1,54 (thấp nhất 16,8; lớn nhất 25,5). Hầu hết BN được lựa chọn chỉ định cắt RT nội soi dưới khung nâng thành bụng và GTTS có thể trạng trung bình hoặc hơi gày. Chúng tôi chủ trương như vậy vì kinh nghiệm cho thấy BN béo thường khó đặt khung nâng thành bụng và việc giải phóng mạc treo RT cũng khó hơn BN thể trạng gày, thành bụng mỏng.
* Đặc điểm lâm sàng và chẩn đoán:
Tất cả BN trong nghiên cứu này đều có bệnh cảnh lâm sàng VRT cấp điển hình: đau bụng khu trú vùng hố chậu phải, có hội chứng nhiễm trùng, có phản ứng cơ thành bụng vùng hố chậu phải rõ và điểm McBurney đau. Đây là nghiên cứu bước đầu nhằm đánh giá tính an toàn và khả thi của kỹ thuật cắt RT nội soi dưới khung nâng thành bụng và GTTS. Trước mổ, chúng tôi chỉ tập trung lựa chọn BN VRT cấp điển hình, ở vị trí bình thường trong hố chậu phải, nhằm giảm thiểu nguy cơ gặp tình huống bệnh phức tạp (VRT cấp sau manh tràng, dưới gan, tắc ruột hoặc đã có biến chứng viêm phúc mạc…) có thể khó khăn khi xử trí dưới GTTS.
* Đặc điểm tổn thương giải phẫu bệnh lý:
Bảng 1: Kết quả giải phẫu bệnh RT.
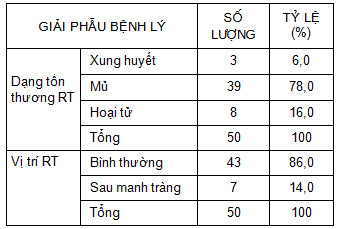
Toàn bộ BN được xác định chẩn đoán VRT cấp bằng kết quả giải phẫu bệnh. VRT thể mủ chiếm tỷ lệ cao nhất (78,0%), thể hoại tử (16,0%) phù hợp với kết quả thống kê gần đây trên BN VRT cấp được điều trị tại cơ sở của chúng tôi [1].
Mặc dù chủ trương chọn BN có bệnh cảnh VRT cấp điển hình, nhưng chúng tôi vẫn gặp 7 BN (14,0%) là thể VRT cấp sau manh tràng.
Bảng 2: Bệnh kết hợp (n = 31).
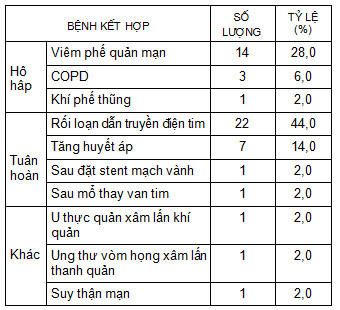
31/50 BN VRT cấp (62,0%) có bệnh kết hợp. Trong đó, các bệnh lý ở hệ tuần hoàn hay gặp nhất: 31 lượt (62,0%), bệnh lý cơ quan hô hấp: 18 lượt (36,0%). Đặc biệt, 3 BN mắc COPD, 1 BN ung thư thực quản đã xâm lấn khí quản, 1 BN ung thư vòm họng xâm lấn thanh quản. Các bệnh kết hợp trên thường là chống chỉ định (tuyệt đối hoặc tương đối) với gây mê nội khí quản và bơm CO2 ổ bụng. Việc lựa chọn áp dụng kỹ thuật nâng thành bụng dưới GTTS để mổ cắt RT nội soi rõ ràng là giải pháp thay thế chỉ định mổ mở cho BN trên.
* Về kỹ thuật vô cảm: toàn bộ BN được GTTS đoạn thắt lưng L2-3, thuốc tê marcain có thể kết hợp fentanyl. 02 BN (4,0%) GTTS không đạt kết quả, BN không hết đau và thành bụng không mềm. 1 BN phải chuyển sang gây mê nội khí quản, 1 BN phải chuyển sang gây tê tại chỗ. 48 BN còn lại (96,0%), GTTS đều đạt hiệu quả vô cảm từ trên rốn trở xuống, đồng thời đủ làm mềm cơ để nâng thành bụng trong suốt quá trình phẫu thuật.
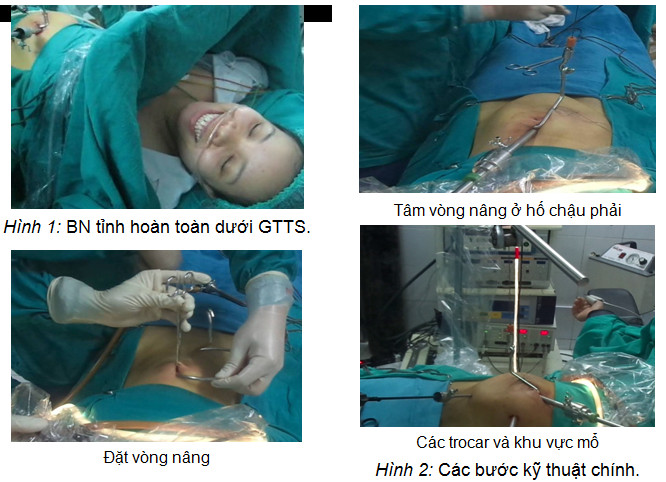
Do tác dụng vô cảm của tê tủy sống từ rốn trở xuống nên vòng nâng được đặt với tâm nằm ở vùng hố chậu phải. Với cách đặt như vậy, trường phẫu thuật rộng nhất do khung nâng tạo ra cũng ở hố chậu phải, tạo thuận lợi cho cắt RT. So với gây mê nội khí quản và bơm CO2, trường phẫu thuật do khung nâng tạo ra dưới GTTS trong nghiên cứu này không rộng bằng, tuy nhiên cũng đủ để chúng tôi thực hiện kỹ thuật cắt RT kể cả 7 BN VRT cấp sau manh tràng. Không có tai biến và biến chứng liên quan tới sử dụng khung nâng.
2. Kết quả phẫu thuật.
- Thay đổi phương pháp phẫu thuật: 02 BN phải chuyển phương pháp phẫu thuật do GTTS không kết quả (4,0%). Trong đó, 1 BN chuyển mổ mở theo đường McBurney, cắt RT dưới gây tê tại chỗ trên BN có tiền sử mổ thay van tim. BN còn lại được chuyển sang gây mê nội khí quản, cắt RT nội soi dưới khung nâng thành bụng trên BN có block nhĩ thất độ II. Tỷ lệ chuyển mổ mở 2,0%.
- Về kỹ thuật mổ: 48 BN thực hiện thành công cắt RT nội soi dưới GTTS và khung nâng thành bụng, tỷ lệ thành công 96,0%.
Thời gian mổ trung bình 53,67 ± 4,05 phút.
Bảng 3: Kỹ thuật cắt RT qua 48 ca.
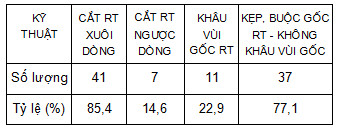
Những thuận lợi về kỹ thuật: thành bụng BN được nâng đều, liên tục, không bị xẹp bụng khi sử dụng máy hút… Khó khăn thường gặp: trường phẫu thuật không được rộng, BN vẫn thở chủ động, nên cử động thở của cơ hoành kết hợp với tình trạng ruột không bị liệt hoàn toàn khiến trường mổ đôi lúc không ổn định. Tình trạng này dễ dẫn tới nguy cơ tổn thương do dao điện. Để tránh tai biến này, chúng tôi dùng dao điện lưỡng cực - bipolar để xử lý mạc treo RT. Bên cạnh đó, BN không được thay đổi tư thế nằm đầu dốc - Trendelenburg, nên việc bộc lộ RT có thể khó khăn, nếu RT có dính cũ hoặc nằm sau manh tràng. Với những đặc điểm này, chúng tôi cho rằng, cắt RT nội soi dưới GTTS và khung nâng thành bụng chỉ nên thực hiện bởi các phẫu thuật viên có kinh nghiệm.
Trong tổng số BN ca cắt RT nội soi dưới GTTS và khung nâng thành bụng, không có tai biến nào liên quan tới kỹ thuật mổ.
- Phục hồi sau mổ:
Ăn lỏng sau mổ: trung bình 1,54 ± 0,89 ngày; sớm nhất 1 ngày; muộn nhất 3 ngày; số ngày nằm viện sau mổ: trung bình 4,6 ± 1,2 ngày; ít nhất 2 ngày; dài nhất 8 ngày.
- Biến chứng sau mổ: không có biến chứng.
KẾT LUẬN
- Bước đầu áp dụng cắt RT nội soi dưới GTTS và khung nâng thành bụng cho 50 BN VRT cấp, tuổi trung bình 45,5; thời gian bị bệnh trung bình 24,53 giờ; hầu hết có thể trạng gày hoặc bình thường với chỉ số BMI trung bình 20,5; VRT thể mủ, hoại tử, xung huyết lần lượt là 78,0%, 16,0% và 6,0%; RT ở vị trí thông thường điển hình 86,0% và sau manh tràng 14,0%. 62,0% BN mắc bệnh kết hợp ở 1 hoặc 2 hệ thống, trong đó, bệnh ở hệ thống hô hấp 36,0%, hệ tuần hoàn 62,0%.
- Kỹ thuật an toàn và khả thi. Tỷ lệ thành công 96,0%. Không có tai biến và biến chứng liên quan tới kỹ thuật. BN có thể ăn uống sau mổ 1,5 ngày, nằm viện trung bình 4,6 ngày.
TÀI LIỆU THAM KHẢO
1. Đặng Việt Dũng, Lê Thanh Sơn. Kết quả PTNS điều trị VRT cấp qua 345 BN. Ngoại khoa. 2010, 60 (4, 5, 6), tr.206-209.
2. Lê Thanh Sơn, Đặng Việt Dũng. Nghiên cứu ứng dụng và đánh giá kết quả bước đầu sử dụng khung nâng thành bụng trong PTNS cắt RT viêm tại Bệnh viện Quân y 103. Ngoại khoa. 2011, 61 (1), tr.25-31.
3. Lee JH, Huh J, Kim DK et al. Laparoscopic cholecystectomy under epidural anesthesia: a clinical feasibility study. Korean J Anesthesiol. 2010, 59 (6), pp.383-388.
4. Mane RS, Patil MC, Kedareshvara KS, Sanikop CS. Combined spinal epidural anesthesia for laparoscopic appendectomy in adults: A case series. Saudi J Anaesth. 2012, 6 (1), pp.27-30.
5. Sinha R, Gurwara AK, Gupta SC. Laparoscopic surgery using spinal anesthesia. JSLS. 2008, 12, pp.133-138.
6. Wang Y, Cui H, Zhao Y et al. Gasless laparoscopy for benign gynecological diseases using abdominal wall lifting system. JZUS. 2009, 10 (12), pp.805-812.
Lê Thanh Sơn*; Đặng Việt Dũng*